
脳梗塞 肩の痛みは、麻痺がある側に起こる症状で、脳卒中を経験した方の最大72%が経験するとされています(Walsh, 2001)。
着替えのとき腕が上がらない、夜寝返りを打つたびに目が覚める――。
そんな肩の痛みは「仕方ない」と我慢されがちですが、放置するとリハビリの妨げになり、慢性化するリスクがあります。
この記事では、なぜ脳卒中のあとに肩が痛くなるのか、どうすれば痛みを和らげられるのかを、脳卒中専門リハビリ施設BRAINの代表で理学療法士の針谷が、臨床経験と研究論文に基づいて解説します。
・本記事の情報は、信頼性の高い研究論文から得られたデータを中心に引用しています。
リハビリの無料体験を実施中!
といった方から選ばれています!
・顔のゆがみ(片側が下がる)
・片腕の脱力(腕が上がらない)
・言葉のもつれ(ろれつが回らない)
また、肩の痛みに加えて以下の症状がある場合は、早めにかかりつけ医にご相談ください。
・肩から手にかけて強い腫れ・変色・発汗がある(CRPS=複合性局所疼痛症候群の可能性)
・肩が熱を持ち、赤く腫れている(感染症の可能性)
・転倒後に急に痛みが強くなった(骨折の可能性)
脳卒中後の肩の痛みとは?|まず知っておきたいこと
脳卒中後の肩の痛みは、麻痺がある側の肩に起こる痛みの総称です。
英語ではhemiplegic shoulder pain(片麻痺の肩の痛み)と呼ばれます。
原因はひとつではなく、複数の要因が絡み合っているのが特徴です。
なぜ脳卒中のあとに肩が痛くなるのか
肩の関節は、体の中でもっとも動く範囲が広い関節です。
そのぶん、筋肉や腱(けん)が関節を支える構造になっています。
脳卒中で麻痺が起きると、肩を支える筋肉が働かなくなります。
すると、腕の重さで関節がずれたり(亜脱臼)、動かさない期間が続いて関節が硬くなったり(拘縮)します(Coskun Benlidayi, 2014)。
さらに、筋肉の緊張が高くなる「痙縮(けいしゅく)」が加わると、関節のまわりの組織に負担がかかり、痛みが生じます。
どのくらいの人が経験するのか(有病率データ)
2020年に公開された18の研究をまとめた分析によると、脳卒中後の肩の痛みの発生率は最大で54%と報告されています(Anwer, 2020)。
2001年に公開された総説では、16%から72%と報告によって幅があるとされています(Walsh, 2001)。
この幅が大きい理由は、調査のタイミングや「痛み」の定義が研究によって異なるためです。
いずれにしても、脳卒中後の肩の痛みは非常にありふれた症状です。
「自分だけがつらい」と感じる必要はありません。
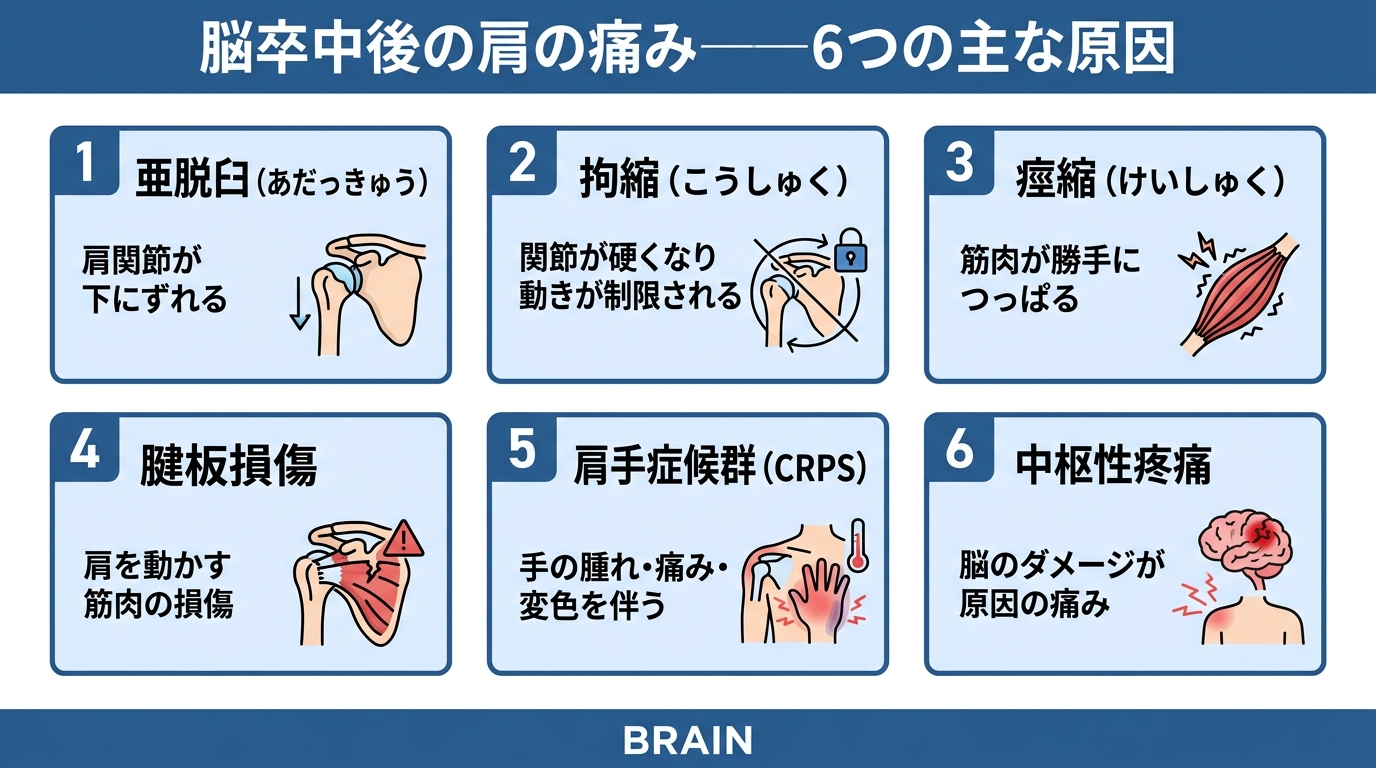
脳梗塞 肩の痛みの主な原因|亜脱臼・拘縮・痙縮・CRPS
脳卒中後の肩の痛みには、主に以下の原因があります。
ひとつだけでなく、複数が重なっていることが多いです(Wilson, 2015)。
なかでも「亜脱臼(肩関節のズレ)」は、肩の痛みの主要な原因のひとつです。亜脱臼そのものの詳しい解説は【2026年版】脳梗塞・脳出血による肩の亜脱臼【完全解説】で扱っています。
| 原因 | わかりやすく言うと | 特徴 |
|---|---|---|
| 亜脱臼(あだっきゅう) | 肩の関節がずれている状態 | 麻痺側の肩が下がって見える。腕の重さで引っ張られる |
| 拘縮(こうしゅく) | 関節が硬くなり動かなくなる状態 | 着替えのときに腕が上がらない。動かすと痛い |
| 痙縮(けいしゅく) | 筋肉が異常に緊張する状態 | 腕が内側に引っ張られる。曲がったまま伸ばしにくい |
| 腱板損傷(けんばんそんしょう) | 肩を支える腱が傷つく状態 | 腕を上げるときにズキッと痛む |
| 肩手症候群(CRPS) | 肩から手にかけて痛み・腫れ・変色が広がる状態 | 手の腫れ、皮膚の色の変化、触ると強い痛み |
| 中枢性疼痛 | 脳のダメージ自体が原因の痛み | じりじり焼けるような痛み。触れると異常に痛い |
肩の痛みの原因については、こちらの動画でも解説しています。
こんな症状・困りごとはありませんか?
以下に当てはまるものがないか、チェックしてみてください。
ひとつでも当てはまる場合は、肩の痛みへの対処が必要なサインです。
- 麻痺がある側の肩が常にズキズキ痛む
- 着替えのときに腕を通すのがつらい
- 夜、寝返りを打つと肩の痛みで目が覚める
- リハビリで腕を動かされると痛い
- 麻痺側の肩が反対の肩より下がっているように見える
- 腕を体から離す方向に動かせない(または動かすと痛い)
- 手や指が腫れている、皮膚の色が変わっている
BRAINに来られる方でも、「痛いけれど我慢していた」という方がとても多いです。
痛みを我慢し続けると、リハビリへの意欲が低下し、回復にも影響します(Coskun Benlidayi, 2014)。
肩の痛みによる睡眠不足は、日中の疲労感にもつながります。詳しくは脳卒中の疲労|疲れやすさの原因と対処法で解説しています。

肩の痛みの改善に向けてできること
肩の痛みには、専門的なリハビリと自分でできるセルフケアの両方が大切です。
ここでは、研究で効果が確認されている方法を中心にご紹介します。
専門的なリハビリで行うこと
電気刺激療法(FES/NMES)
電気刺激療法は、麻痺した筋肉に電気を流して収縮させる方法です。
肩の痛みと亜脱臼の両方に対して、最もエビデンスが蓄積されている介入のひとつです。
2019年に公開された6つの研究をまとめた分析では、電気刺激が肩の痛みを有意に軽減したと報告されています(Qiu, 2019)。
対象は脳卒中後に肩の痛みがある方、介入内容は肩の筋肉(棘上筋・三角筋後部など)への電気刺激、期間は少なくとも2週間以上でした。
また、NMESは肩の亜脱臼の改善にも有効です。
2017年に公開された13の研究をまとめた分析では、亜脱臼の軽減に有意な効果が認められました(Lee, 2017)。
1日1時間以上の刺激で、より大きな効果が得られる傾向が報告されています。
関節可動域訓練
関節可動域訓練(ROM訓練)は、硬くなった肩の関節を少しずつ動かして、動きの範囲を維持・改善する方法です。
拘縮の予防と治療の基本になります。
ただし、注意が必要です。
2011年に公開された研究では、肩甲骨の動きが不十分なまま腕を上げると、関節に異常な負荷がかかることが確認されています(Hardwick, 2011)。
対象は脳卒中後の片麻痺がある方13名で、他動ROM運動3種類を実施し、肩甲骨と上腕骨の動きを計測しました。
結果として、肩甲骨の上方回旋が不足した状態で腕を上げると、肩への負荷が増えることが示されました。
ボツリヌス療法
ボツリヌス療法は、筋肉の異常な緊張(痙縮)を和らげる注射療法です。
痙縮が肩の痛みの原因になっている場合に、医師が検討します。
2023年に公開された文献をまとめた分析では、痙縮を伴う肩の痛みに対するボツリヌス療法は、痛みの軽減に一定の効果があると報告されています(Struyf, 2023)。
ただし、研究の質にばらつきがあり、すべての方に同じ効果が期待できるわけではありません。
ボツリヌス療法は医療行為であり、保険外リハビリ施設では実施できません。担当の医師にご相談ください。
装具・スリングの活用
スリング(腕つり)やストラッピング(テーピング)は、肩の亜脱臼を防ぎ、痛みを軽減する目的で使われます。
2005年に公開された支持具に関する分析では、亜脱臼の予防には一定の効果があるものの、痛みの軽減や機能改善のエビデンスは限られていると結論づけています(Ada, 2005)。
2016年に公開された研究では、キネシオロジーテープ(伸縮性のあるテープ)を通常のリハビリに加えたところ、痛みの軽減と肩の機能改善が報告されています(Huang, 2016)。
対象は亜急性期の脳卒中患者44名、介入内容は通常リハビリ+キネシオロジーテープ、期間は3週間でした。
自分でできること
正しいポジショニング
ポジショニング(姿勢の管理)は、肩の痛みを予防するうえで最も基本的な対策です。
脳卒中直後から始めることが推奨されています(Walsh, 2001)。
- 座っているとき:麻痺側の腕をテーブルやクッションの上に載せて支えます。腕がだらんと垂れ下がらないようにします
- 寝ているとき(仰向け):麻痺側の腕の下にクッションを置き、肩がやや前に出る姿勢にします
- 寝ているとき(麻痺側を下に):麻痺側の肩が前に出るようにし、腕を体の前に伸ばしてクッションの上に置きます
- 車いす:アームレストやラップトレイを使い、腕が支えられた状態を保ちます
安全なストレッチ
自分でできるストレッチは、痛みが出ない範囲で行うことが大前提です。
- 健康な手で麻痺側の手首を持ち、テーブルの上でゆっくり前方に滑らせる
- 指を組んで両手を前に伸ばし、ゆっくり持ち上げる(痛みの出ない範囲まで)
- 1回のストレッチは15〜30秒キープ、3〜5回繰り返す
- 「痛気持ちいい」は超えない。痛みを感じたらそこで止める
ストレッチの方法は、必ず担当の療法士に確認してから行ってください。
日常動作での注意点
- 着替え:麻痺側の腕から先に袖を通す。脱ぐときは健康な側から
- 移乗(車いすからベッドなど):麻痺側の腕が引っかからないように注意する
- 歩行時:腕が振り子のように大きく揺れないよう、ポケットに手を入れるか、スリングで支える
- 入浴時:麻痺側の腕を支えながら洗う。無理に頭の上まで腕を上げない
痛みを悪化させない動かし方
- 肩甲骨を先に動かしてから腕を上げる(肩甲骨と腕はセットで動かす)
- 肩より上に腕を上げるときは、必ず肩甲骨が十分に回っていることを確認する
- 痛みが出る動きは無理にしない。痛みは「これ以上動かさないで」という体のサイン
- 冷えに注意する。冬場はカイロやひざ掛けで肩を温める
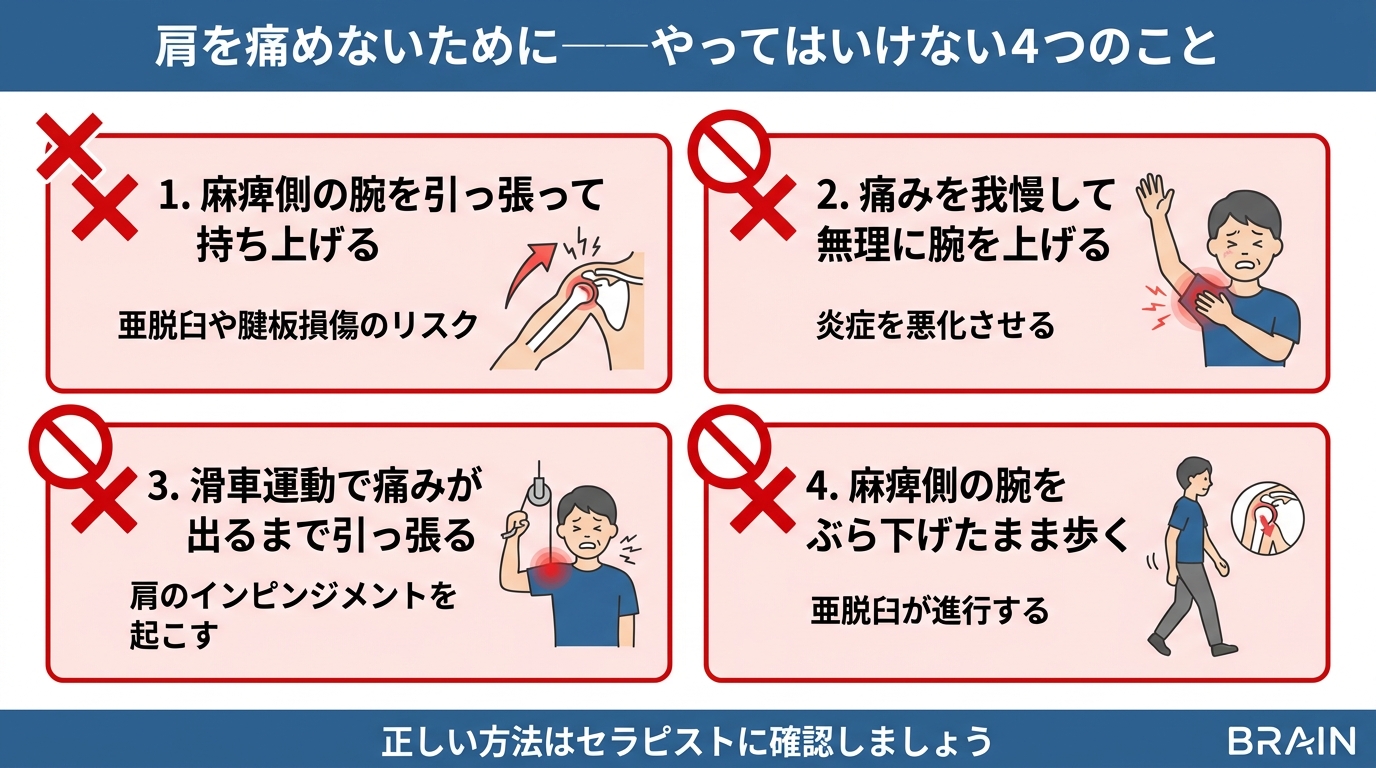
やってはいけないこと・よくある間違い
善意で行われる介助や運動が、かえって肩を痛める原因になることがあります。
以下は研究に基づいた「やってはいけないこと」です。
麻痺側の腕を引っ張る
移乗の介助や歩行の補助で、麻痺側の腕を引っ張ることは絶対に避けてください。
亜脱臼した肩にさらなる損傷を与えるリスクがあります。
介助の際は、体幹や腰を支えて移動を助けるのが正しい方法です(Griffin, 2014)。
肩甲骨を動かさずに腕だけを上げる
肩甲骨が十分に回旋しないまま腕を90度以上持ち上げると、肩関節にインピンジメント(はさみこみ)が生じます。
脳卒中後の方では、肩甲骨の動きが特に不足しやすいことが確認されています(Hardwick, 2011)。
痛みを我慢して無理に動かす
「動かさないと固まる」と焦って、痛みのある範囲を超えて無理に動かすのは逆効果です。
痛みが繰り返されると、脳が痛みを記憶してしまい、慢性化するリスクがあります(Noor, 2022)。
滑車運動(プーリー)やぶら下がり
滑車を使って麻痺側の腕を持ち上げる運動は、肩に過大な負荷がかかるリスクがあります。
特に肩甲骨の動きが不十分な方には推奨されていません(Griffin, 2014)。
BRAINでも、滑車運動は基本的に推奨していません。
肩の痛みの対処は、退院後のリハビリ全体の中でも重要なテーマです。リハビリの全体像については退院後の脳卒中リハビリ完全ガイドでまとめています。
リハビリの無料体験を実施中!
といった方から選ばれています!
危険サイン|こんなときはすぐに受診を
肩の痛みの多くはリハビリやセルフケアで改善しますが、以下の症状がある場合はすぐに医療機関を受診してください。
放置すると回復が大きく遅れる可能性があります。
CRPS(複合性局所疼痛症候群)の兆候
CRPS(以前は「肩手症候群」「反射性交感神経性ジストロフィー」とも呼ばれていました)は、脳卒中後の肩の痛みが重症化した状態です。
脳卒中の発症から1〜6か月で現れることが多いとされています(Pertoldi, 2005)。
・皮膚の色が赤紫に変わっている
・皮膚が光沢を帯びている、または乾燥している
・手を触ると異常に痛がる(軽く触れるだけで激痛)
・発汗の異常(多すぎる or 全く出ない)
・爪の変形、毛の異常な発育
→ これらの症状がある場合は、早めにリハビリ科やペインクリニックにご相談ください。早期発見・早期治療が重要です(Quisel, 2005)。
その他の受診の目安
- 転倒後に急に痛みが強くなった:骨折の可能性があります
- 肩が赤く腫れて熱を持っている:感染症の可能性があります
- 痛みが日に日に強くなっている:原因の再評価が必要です
- 夜間の痛みで全く眠れない:睡眠障害が回復を妨げます
回復の見通し|肩の痛みはどのくらいで良くなる?
肩の痛みの回復は、原因と重症度によって異なります。
適切な対処を行えば、多くの方が痛みの軽減を実感されています。
2022年に公開されたリハビリ手技(電気刺激、テーピング、ROM訓練など)の効果をまとめた分析では、リハビリ介入が肩の痛みを有意に軽減すると結論づけています(de Sire, 2022)。
ただし、完全に痛みがゼロになるとは限りません。
大切なのは、痛みをコントロールしながら日常生活の質を維持することです。
また、肩の痛みのリスク因子としては、感覚障害、運動麻痺の重症度、亜脱臼の存在が挙げられています(Kim, 2014)。
これらのリスク因子が多い方ほど、早めの対処が重要です。
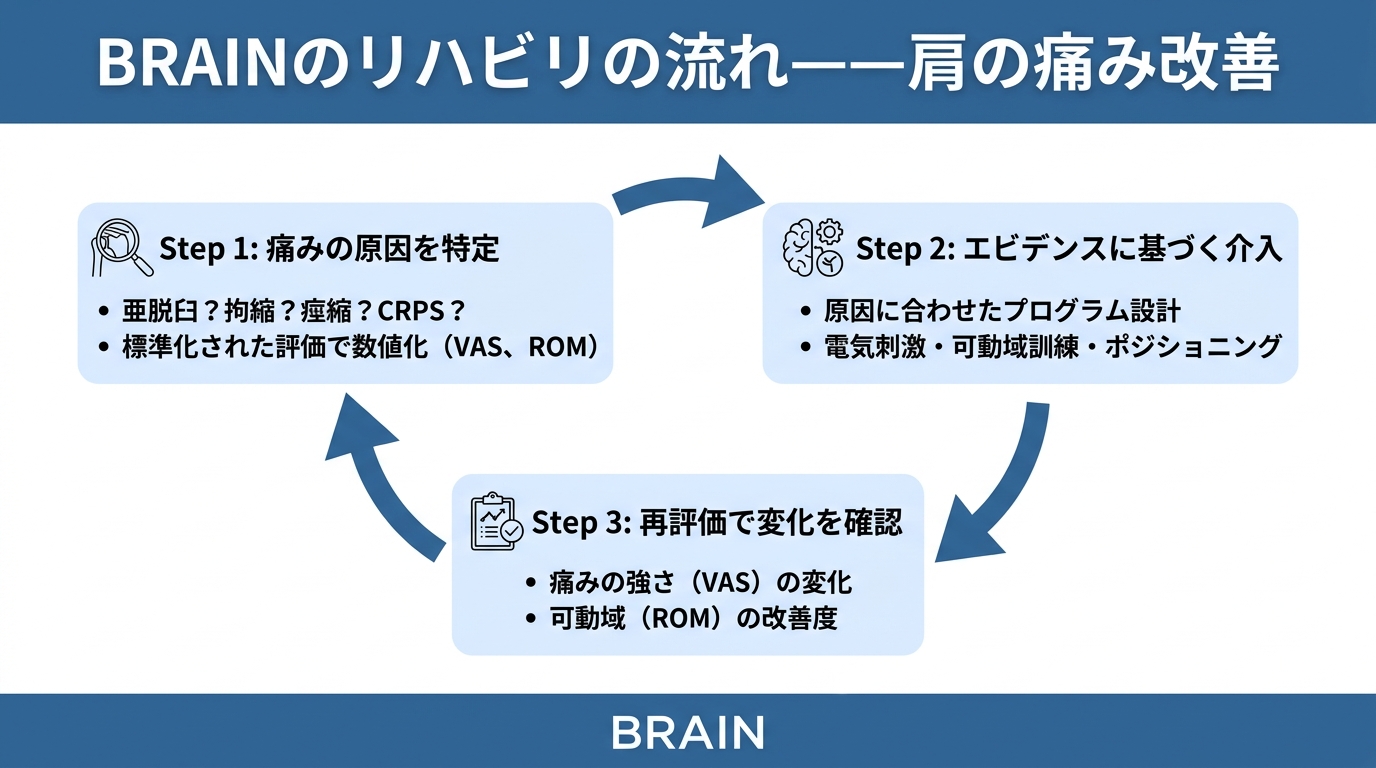
BRAINのリハビリの考え方
BRAINでは、リハビリの内容を「なんとなく」で決めることはしません。
研究論文で効果が確認された方法をもとにリハビリを組み立て、その効果を国際的に認められた評価指標(ものさし)で数値として測定しています。
肩の痛みに対しては、以下のように進めます。
ステップ1:痛みの原因を特定する
亜脱臼なのか、拘縮なのか、痙縮なのか、複合的なのか。
VAS(痛みの強さを0〜10で表す評価指標)、肩の可動域、触診、超音波検査の所見などを使って「なぜ痛いのか」を特定します。
原因が違えば、介入も変わります。
ステップ2:エビデンスに基づいてリハビリを組み立てる
原因に応じて、研究で効果が確認された方法を選択します。
たとえば、亜脱臼が主因であればNMES(Lee, 2017)、痙縮が強ければボツリヌス療法の検討を医師に提案します。
関節可動域の維持には、肩甲骨の動きを含めたROM訓練を行います。
ステップ3:再評価で変化を数値で確認する
一定期間後に同じ評価指標で再測定し、介入前と比べてどのくらい変化したかを数値で確認します。
痛みの強さ(VAS)、肩の可動域(角度)、上肢の機能(FMA-UEなど)を数字で見える化することで、リハビリの方向性が正しいかどうかを判断できます。
実際にBRAINでリハビリに取り組まれた方の事例
以下は、BRAINで実際にリハビリに取り組まれた方の事例です。
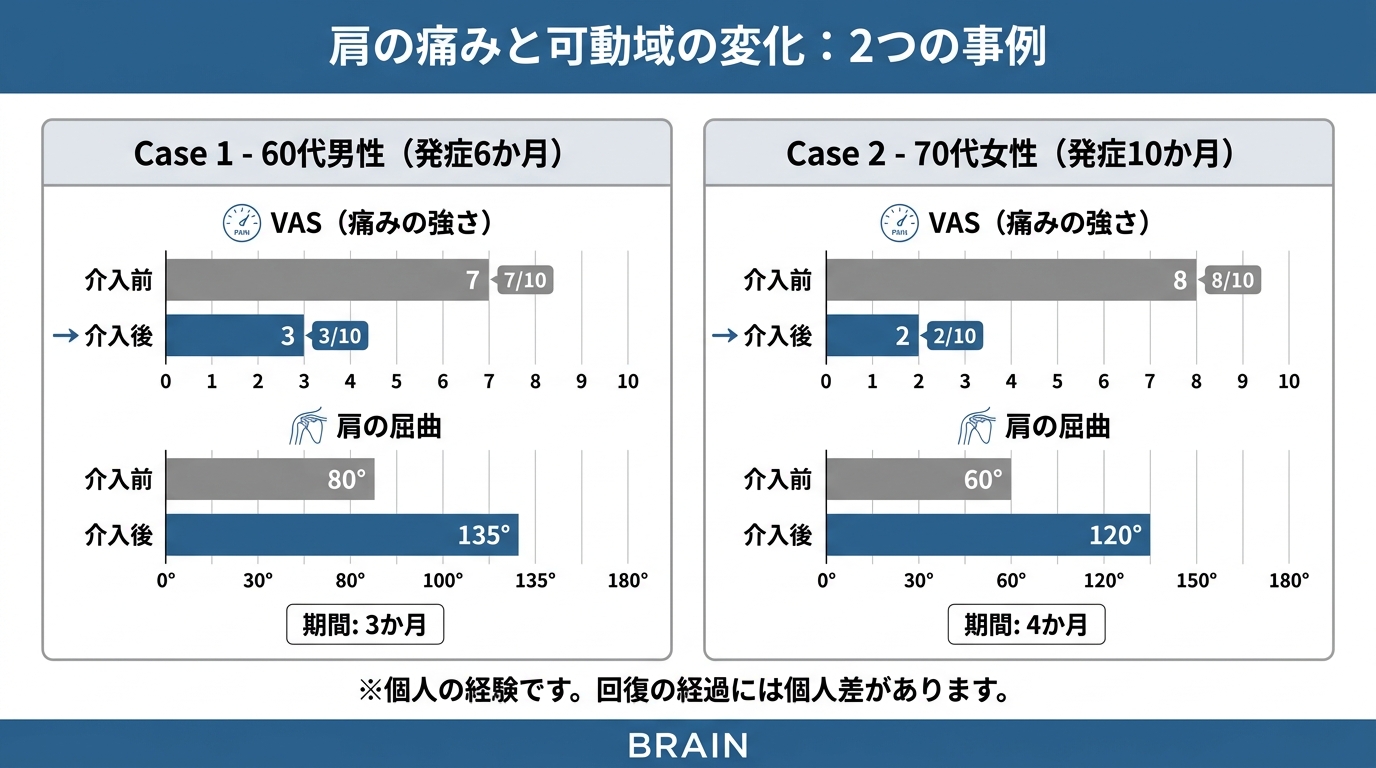
初回評価:肩関節の屈曲(前方に上げる動き)可動域90度。亜脱臼あり(指2横指分のすき間)。肩甲骨の動きが著しく不足。
エビデンスに基づく介入:Leeら(2017)のメタ分析に基づきNMESを導入。
・棘上筋と三角筋後部へのNMES(1回30分、週5回)
・肩甲骨の可動性を確保したうえでのROM訓練
・ポジショニング指導(自宅用のクッション配置を写真で指導)
を3か月間実施しました。
再評価:VAS 3/10(初回7 → 3か月後3)。肩関節屈曲可動域130度(初回90度 → 130度)。亜脱臼は指1横指分に改善。
生活の変化:着替えの際の痛みが大幅に軽減し、Tシャツを自分で着られるようになりました。夜間の痛みによる覚醒もなくなりました。
※ これは個人の経験です。回復の経過には個人差があります。
初回評価:肩関節の屈曲可動域70度(痛みで制限)。Modified Ashworth Scale(痙縮の評価)2。肩甲骨周囲の筋緊張も高い。
エビデンスに基づく介入:Qiuら(2019)のメタ分析に基づく電気刺激療法+痙縮管理。
・NMES(痛みの閾値以下の強度から開始、徐々に増加)
・主治医にボツリヌス療法を提案 → 肩周囲の痙縮筋に実施
・ボツリヌス療法後に痛みが軽減した状態で、肩甲骨の可動性訓練を開始
を4か月間実施しました。
再評価:VAS 4/10(初回8 → 4か月後4)。肩関節屈曲可動域110度(初回70度 → 110度)。Modified Ashworth Scale 1+。
生活の変化:「腕を動かすのが怖い」という気持ちが和らぎ、自主トレーニングに取り組めるようになりました。洗顔の際に両手が使えるようになったとのことでした。
※ これは個人の経験です。回復の経過には個人差があります。
ご家族・介護者の方へ
肩の痛みは、ご本人にしかわからない症状です。
「痛い」と言えない方も多く、表情やしぐさから読み取ることが大切です。
家族ができる5つのこと
- 麻痺側の腕を絶対に引っ張らない
移乗や歩行の介助では、体幹を支えてください。腕を引っ張ると亜脱臼が悪化します。 - ポジショニングを手伝う
座っているときに腕がだらんと垂れていないか確認し、クッションやテーブルで支えてください。 - 痛みのサインに気づく
「顔をしかめる」「腕を動かすのを嫌がる」「着替えを拒否する」は痛みのサインです。 - 着替えの順番を覚える
着るときは麻痺側から、脱ぐときは健康な側から。この順番だけで痛みをかなり減らせます。 - 異変があればすぐに報告する
手の腫れ、皮膚の色の変化、急に痛みが増した場合は、CRPSの初期症状の可能性があります。早めに担当医にご相談ください。
周囲への伝え方
肩の痛みは外から見えにくい症状です。
まわりの方に理解してもらうために、以下のように伝えると効果的です。
「脳卒中で片方の腕が動きにくくなった影響で、肩の関節がずれやすくなっています。腕を引っ張ったり、無理に動かしたりすると悪化してしまうので、介助のときは体を支えてもらえると助かります。」
相談窓口・地域の支援先
肩の痛みが続く場合や、CRPSの兆候がある場合は、以下に相談できます。
- かかりつけ医:まずは主治医に「肩の痛みがつらい」と伝えてください。リハビリ科やペインクリニックへの紹介を検討してもらえます。
- リハビリテーション科のある病院:肩の痛みの原因を詳しく評価し、ボツリヌス療法や神経ブロックなどの専門的な治療を受けられます。
- 地域包括支援センター:訪問リハビリやデイサービスの利用について相談できます。お住まいの市区町村の窓口にお問い合わせください。
- 脳卒中相談窓口(一部の認定病院に設置):脳卒中に特化した相談ができます。退院後の生活、リハビリ、福祉サービスについて幅広く対応しています。
よくある質問(FAQ)
Q. 肩の痛みは時間が経てば自然に治りますか?
自然に治る方もいますが、多くの場合は適切な対処をしないと慢性化します。
2020年に公開された18の研究をまとめた分析では、発症後数か月以内にリハビリを開始した方ほど、予後が良い傾向が報告されています(Anwer, 2020)。
痛みが出たら早めに対処することが大切です。
Q. スリングはずっとつけていたほうがいいですか?
ずっとつけていると、かえって関節が硬くなる(拘縮が進む)リスクがあります。
2005年に公開された分析でも、長時間のスリング使用が拘縮を助長する可能性が指摘されています(Ada, 2005)。
歩行時や移動時など、腕が大きく揺れる場面で使い、座っているときは外してクッションやテーブルで支えるのがBRAINでは推奨しています。
Q. 痛み止めの薬は飲んでもいいですか?
痛みが強い場合は、医師と相談のうえで鎮痛薬を使うことも選択肢です。
ただし、薬だけで根本的な原因は解決しません。
ポジショニング、電気刺激療法、ROM訓練などのリハビリと組み合わせることが重要です(Noor, 2022)。
Q. 肩の痛みがあるとリハビリはできないのですか?
痛みがあってもリハビリはできます。
むしろ、痛みを放置してリハビリを中断すると、関節が硬くなり状態が悪化します。
大切なのは、痛みの原因に応じた適切なリハビリを行うことです。
BRAINでは、痛みの強さに合わせて介入の強度を調整しながらリハビリを進めています。
まとめ
- 脳卒中後の肩の痛みは、最大54〜72%の方が経験するよくある症状
- 原因は亜脱臼・拘縮・痙縮・腱板損傷・肩手症候群(CRPS)など複数
- 電気刺激療法(NMES)は、痛みと亜脱臼の両方に効果が確認されている
- ポジショニング(姿勢管理)は自分でできる最も基本的な予防策
- 麻痺側の腕を引っ張る、肩甲骨を動かさずに腕を上げるのは厳禁
- 手の腫れ・皮膚の色の変化はCRPSの危険サイン。すぐに受診を
リハビリの無料体験を実施中!
といった方から選ばれています!
参考文献
- Anwer S, et al. Incidence, Prevalence, and Risk Factors of Hemiplegic Shoulder Pain: A Systematic Review. Int J Environ Res Public Health. 2020;17(14):4962. PMID: 32660109
- Coskun Benlidayi I, et al. Hemiplegic shoulder pain: a common clinical consequence of stroke. Pract Neurol. 2014;14(2):88-91. PMID: 23940374
- Walsh K. Management of shoulder pain in patients with stroke. Postgrad Med J. 2001;77(912):645-649. PMID: 11571371
- Wilson RD, et al. Hemiplegic Shoulder Pain. Phys Med Rehabil Clin N Am. 2015;26(4):641-655. PMID: 26522903
- Qiu H, et al. Electrical Stimulation in the Treatment of Hemiplegic Shoulder Pain: A Meta-Analysis of Randomized Controlled Trials. Am J Phys Med Rehabil. 2019;98(4):280-286. PMID: 30300232
- Lee JH, et al. Effectiveness of neuromuscular electrical stimulation for management of shoulder subluxation post-stroke: a systematic review with meta-analysis. Clin Rehabil. 2017;31(11):1431-1444. PMID: 28343442
- Hardwick DD, et al. Scapular and humeral movement patterns of people with stroke during range-of-motion exercises. J Neurol Phys Ther. 2011;35(1):18-25. PMID: 21475080
- Struyf P, et al. The Place of Botulinum Toxin in Spastic Hemiplegic Shoulder Pain after Stroke: A Scoping Review. Toxins. 2023;15(2):158. PMID: 36833493
- Ada L, et al. Supportive devices for preventing and treating subluxation of the shoulder after stroke. Cochrane Database Syst Rev. 2005;(1):CD003863. PMID: 15674917
- Huang YC, et al. Effect of kinesiology taping on hemiplegic shoulder pain and functional outcomes in subacute stroke patients: a randomized controlled study. Eur J Phys Rehabil Med. 2016;52(6):774-781. PMID: 27575012
- de Sire A, et al. Efficacy of rehabilitative techniques in reducing hemiplegic shoulder pain in stroke: Systematic review and meta-analysis. Ann Phys Rehabil Med. 2022;65(3):101602. PMID: 34757009
- Kim YH, et al. Clinical and sonographic risk factors for hemiplegic shoulder pain: A longitudinal observational study. J Rehabil Med. 2014;46(1):81-87. PMID: 24129640
- Griffin C. Management of the hemiplegic shoulder complex. Top Stroke Rehabil. 2014;21(4):316-318. PMID: 25150663
- Noor MB, et al. Recent advances in the management of hemiplegic shoulder pain. Pain Ther. 2022;11(4):1141-1155. PMID: 36281002
- Pertoldi S, et al. Shoulder-hand syndrome after stroke. A complex regional pain syndrome. Eura Medicophys. 2005;41(4):283-292. PMID: 16474282
- Quisel A, et al. Complex regional pain syndrome underdiagnosed. J Fam Pract. 2005;54(6):524-532. PMID: 15939004
- Paci M, et al. Glenohumeral subluxation in hemiplegia: An overview. J Rehabil Res Dev. 2005;42(4):557-568. PMID: 16320150
- Hao N, et al. Risk factors for shoulder pain after stroke: A clinical study. Medicine. 2022;101(2):e28527. PMID: 35035416
最終更新:2026年4月











