誤嚥性肺炎 予防は、口腔ケア・食事中の姿勢・嚥下のトレーニングという3つの柱を毎日続けることが最も効果的です。
脳卒中のあと、食事中にむせたり、熱が出て肺炎と言われたり――。
家族の方から「また肺炎を起こさないか心配」というご相談をよくいただきます。
脳卒中の急性期では、嚥下障害のある方の約4人に1人が肺炎を発症すると報告されています(Banda, 2022)。
この記事では、今日から自宅で取り組める誤嚥性肺炎の予防策を、脳卒中専門リハビリ施設BRAINの代表で理学療法士の針谷が、臨床経験と研究論文に基づいて解説します。
・本記事の情報は、信頼性の高い研究論文から得られたデータを中心に引用しています。
リハビリの無料体験を実施中!
といった方から選ばれています!
・食事中に激しくむせ込み、顔色が青黒く変わる(窒息のサイン)
・声が出ない、苦しそうで息ができない
・強い咳が止まらない、呼吸が浅く早い
・38度以上の発熱が続き、痰の色が黄色や緑に変わった
・ぼんやりしている、食欲が急に落ちた、元気がない
高齢の方の誤嚥性肺炎は、典型的な咳や熱が出ないまま進行することがあります。いつもと様子が違うと感じたら、早めにかかりつけ医にご相談ください。
誤嚥性肺炎 予防の基本|なぜ脳卒中のあとに起きやすいのか
誤嚥性肺炎とは、食べ物や唾液、胃の内容物が誤って気管に入り、肺で細菌が増えて起こる肺炎です。
脳卒中を経験した方は、飲み込みの機能(嚥下反射)が低下しやすいため、誤嚥性肺炎のリスクが高くなります(Martino, 2005)。
脳卒中のあとに誤嚥性肺炎が起きやすい理由
脳卒中によって、のどの筋肉や感覚を動かす神経に影響が出ることがあります。
結果として、次の3つが起こりやすくなります。
- 嚥下反射の低下:飲み込むタイミングがうまく取れず、食べ物や唾液が気管へ流れ込みやすくなる
- 咳反射の低下:誤嚥しても「むせ」が出ず、気づかないうちに誤嚥する(不顕性誤嚥)
- 口の中の細菌増加:麻痺側で歯みがきが不十分になり、唾液に細菌が増える
2022年に公開された67の研究(約10,000人)をまとめた分析では、急性期脳卒中で嚥下障害のある方の肺炎発症率は26.8%と報告されています(Banda, 2022)。
これは、嚥下障害のない方と比較して、肺炎リスクが3倍以上高いという数字です。
誤嚥性肺炎 予防の3つの柱
研究で効果が確認されている予防策は、大きく3つに分類されます。
| 柱 | 主な対策 | 効果の目安 |
|---|---|---|
| ①口腔ケア | 毎食後の歯みがき/週1回以上の専門家によるケア | 肺炎発症率の減少(Yoneyama 2002) |
| ②食事中・食後の姿勢 | 食事中は座位、食後30〜60分は体を起こす | 誤嚥量の減少(Ra 2014) |
| ③嚥下のトレーニング | 呼吸筋訓練・CTAR・Shaker法など | 嚥下機能改善と呼吸器合併症の減少(Zhang 2022) |
この3つに加え、食形態の調整、ワクチン、薬剤の選択が補助的な予防策として推奨されています(Santos, 2021)。
再発予防には食事全体の見直しも欠かせません。詳しくは脳梗塞後に食べてはいけないもの|再発を防ぐ食事の基本で解説しています。
誤嚥性肺炎 予防 姿勢|食事中・食後の基本ルール
食事中と食後の姿勢は、誤嚥性肺炎の予防で最も手軽で効果が見えやすい対策です。
道具も費用も必要ありません。
今日の夕食から始められます。
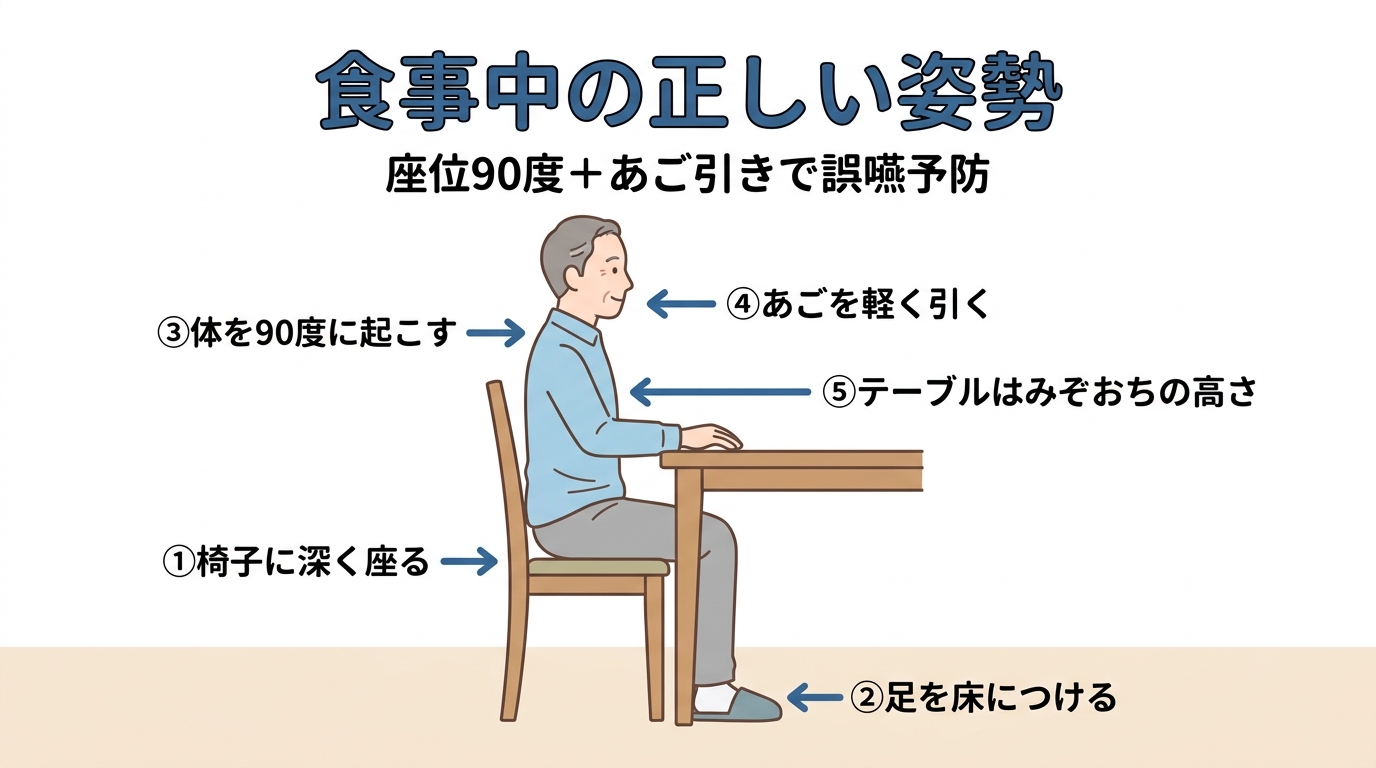
食事中の姿勢|座位90度+あご引き
食事中の基本姿勢は次の通りです。
- 椅子にしっかり座る:背もたれと腰の間にすき間がないように深く座る
- 足を床につける:踏ん張りがきくと体幹が安定し、誤嚥しにくい
- 体を90度に起こす:仰向けに近い姿勢は避ける
- あごを軽く引く:天井を向いて飲み込むと気管に入りやすい
- テーブルの高さはみぞおち付近:肘が自然に置ける高さ
2014年に公開された研究では、あごを引いた姿勢(chin tuck)で飲み込むことが誤嚥の防止に有効であることが確認されています(Ra, 2014)。
対象は誤嚥のある脳卒中患者97名で、通常の姿勢とあご引き姿勢でビデオ透視検査による嚥下評価を実施しました。
結果として、あごを引いた姿勢では誤嚥が有意に減少し、特に液体の誤嚥に対して効果が大きかったと報告されています。
ベッド上で食べる場合の姿勢
体調の関係でベッド上で食事をする場合もあります。
その場合はベッドの頭側を30〜60度に起こすのが一般的な目安です。
30度より低い姿勢では、食べ物が気管へ流れ込みやすくなります。
集中治療室で人工呼吸を受けている患者を対象とした分析では、半坐位(30〜60度)は仰向けより肺炎の発症率を下げると報告されています(Wang, 2016)。
この研究は人工呼吸中の方が対象ですが、胃の内容物の逆流を防ぐ原理は在宅でも共通しています。
体の左右どちらかに麻痺がある場合は、麻痺がない側を下にして少し傾けると、食べ物が健側ののどを通りやすくなります。
食後30〜60分は体を起こす
食後すぐに横になると、胃の内容物が食道へ逆流して誤嚥しやすくなります。
食後30〜60分は、座った姿勢かベッドの頭側を起こした姿勢を保つのが基本です。
2022年に公開された人工呼吸患者を対象とした分析では、体位を適切に保つだけで肺炎の発生率が減少することが確認されています(Pozuelo-Carrascosa, 2022)。
この分析は集中治療領域での報告ですが、食後の逆流を防ぐ姿勢管理の重要性は在宅でも同じです。
- 食後にすぐ横になりたくなる場合は、クッションを使って上半身を30度以上起こす
- 就寝前の食事は寝る2〜3時間前までに済ませる
- 寝ている間の誤嚥が心配な方は、枕をやや高めにする
リハビリの無料体験を実施中!
といった方から選ばれています!
誤嚥性肺炎 予防 口腔ケア|毎食後の歯みがきと専門家の関与
口腔ケアは、誤嚥性肺炎 予防においてもっともエビデンスが蓄積されている対策です。
口の中にいる細菌が、唾液とともに気管に入ることで肺炎を引き起こします。
口の中を清潔に保てば、誤嚥しても肺炎になる確率が下がります。
日本の研究で確立された口腔ケアの効果
2002年に公開された日本の介護施設での研究が、口腔ケアと肺炎予防の関係を世界で初めて示した歴史的エビデンスです(Yoneyama, 2002)。
対象は特別養護老人ホームに入所する高齢者417名。
介入群では毎食後にスタッフが歯みがき・うがい・舌清掃を実施し、週1回は歯科医師・歯科衛生士による専門的な口腔ケアを行いました。
2年間の追跡の結果、介入群では肺炎発症率が対照群よりおよそ40%減少したと報告されています(Yoneyama, 2002)。
発熱日数や肺炎による死亡率も、介入群のほうが低い傾向が確認されています。
2022年に更新された国際的な分析でも、専門家が関わる口腔ケアは施設高齢者の肺炎発症率を下げる可能性が示されています(Cao, 2022)。
ただし、ご家族が行う歯みがきだけでどこまで効果があるかは、研究によって結果が分かれています。
この結果から言えるのは、自宅ケアと歯科専門職のケアを組み合わせるのが現実的な選択肢だということです。
自宅でできる口腔ケアの手順
毎食後に次の手順で行います。
- うがい:口に水を含み、ほおを動かしてよくすすぐ(できない方は濡らしたガーゼで口の中を拭く)
- 歯みがき:やわらかめの歯ブラシで、歯ぐきとの境目を中心にみがく(所要時間3分)
- 舌みがき:舌の表面を舌ブラシか歯ブラシでやさしくこする(のど奥まで入れない)
- 義歯の清掃:入れ歯は毎食後に外して洗い、夜は外して洗浄剤につける
- 仕上げ拭き:口の中に残った汚れをガーゼでていねいに拭きとる
麻痺がある側は、食べかすがほおと歯の間に残りやすくなります。
指で軽くほおを押し広げながら、麻痺側を特に入念にみがくことが大切です。
2012年に公開された日本の研究でも、定期的な口腔ケアが誤嚥性肺炎のリスクを減らすと報告されています(Tada, 2012)。
歯科専門職の訪問ケアを利用する
自宅ケアだけでは届きにくい歯石や歯周病のケアは、歯科医師・歯科衛生士の訪問を月1〜2回お願いすることが勧められます。
2016年に公開された国際的な分析では、専門家が関わる口腔ケアは肺炎による死亡を減らす可能性が示されています(Sjögren, 2016)。
訪問歯科は介護保険の居宅療養管理指導の対象になる場合があります。
ケアマネジャーや地域包括支援センターにご相談ください。
誤嚥性肺炎 予防 食事|食形態・とろみ・食べ方の工夫
嚥下機能が低下している方にとって、食べ物の形態選びは誤嚥を減らす直接的な対策になります。
誤嚥しやすい食べ物・飲み物
次のような食品は、嚥下機能が低下した方にとって誤嚥のリスクが高くなります。
- 水・お茶などのサラサラした液体:のどを素早く通り抜けるため、嚥下のタイミングが遅れると誤嚥しやすい
- 餅・団子などの粘り気が強い食品:のどに貼りつき、窒息のリスクがある
- パン・クッキー・海苔:口の中で水分が抜け、ばらばらになりやすい
- ナッツ・豆類:硬くて割れやすく、小さな破片が気管に入りやすい
- 生野菜の繊維:繊維が強く、口の中でまとまりにくい
水分にとろみをつける
水分は誤嚥のリスクがもっとも高い形態です。
嚥下障害がある方には、市販のとろみ剤を使って水分の流れをゆっくりにする方法がよく使われます。
2022年に公開された国際的な分析では、とろみのついた液体は嚥下障害のある方の誤嚥を減らす効果が報告されています(Hansen, 2022)。
ただし、とろみを強くしすぎると、のどに貼りつく感覚や便秘のリスクもあります。
2017年に確立された国際的な分類(IDDSI)では、とろみを0〜4のレベルで段階的に調整することが推奨されています(Cichero, 2017)。
どの程度のとろみが合うかは、言語聴覚士や医師と相談して決めることが望ましいです。
食べ方の工夫|一口の量・速さ・交互嚥下
食事の仕方を少し変えるだけでも、誤嚥のリスクは下がります。
- 一口の量を小さくする:ティースプーン1杯程度(5〜8ml)が目安
- ゆっくり食べる:一口ごとに飲み込んだことを確認してから次の一口へ
- 交互に食べる:固形物ととろみつき水分を交互に取り、のどに残った食べ物を流す
- 食事中は話さない:話す瞬間は気道が開きやすく、誤嚥しやすい
- テレビを消して集中する:注意がそれると嚥下のタイミングがずれる
こうした工夫は、道具も費用もかからず今日から実践できる対策です。
誤嚥性肺炎 予防 トレーニング|嚥下体操と呼吸筋訓練
嚥下に関わる筋肉は、使わなければ衰えます。
脳卒中後でも、継続的なトレーニングで嚥下機能を改善できることが複数の研究で確認されています(Bath, 2018)。
食前の嚥下体操(パタカラ体操)
食事前に口やのどの準備運動を行うと、嚥下の反射が起きやすくなります。
代表的なのが「パタカラ体操」です。
- 「パ」:唇をしっかり閉じて開く動き(食べこぼし予防)
- 「タ」:舌を上あごにつける動き(食べ物を送り込む力)
- 「カ」:舌の奥を上げる動き(飲み込みのトリガー)
- 「ラ」:舌を動かす全体的な運動(口の中の食べ物をまとめる)
各音を大きな声ではっきり、10回ずつ発声します。
これを食事前のルーティンとして取り入れると、のどの筋肉が目覚め、嚥下反射のタイミングが取りやすくなります。
呼吸筋トレーニング(EMST)
呼吸筋トレーニング(EMST)は、息を吐く力を鍛える専用の器具を使ったトレーニングです。
咳を出す力(咳嗽力)を強くすることで、誤嚥した物を自力で外に出せるようになります。
2022年に公開された脳卒中患者を対象とした分析では、呼吸筋訓練が嚥下機能を改善し呼吸器合併症を減らすことが確認されています(Zhang, 2022)。
また、2016年の研究では、亜急性期の脳卒中患者27名に4週間のEMSTを実施したところ、嚥下機能が有意に改善したと報告されています(Park, 2016)。
週5回、1回10〜15分の実施が目安になります。
器具は約5,000円から購入でき、自宅で継続できる方法です。
のどの筋肉を鍛える|CTARとShaker法
のどぼとけの上下運動に関わる筋肉を鍛える方法が、CTAR(抵抗つきあご引き運動)とShaker法(頭部挙上訓練)です。
2022年に公開された分析では、CTARは脳卒中後の嚥下障害を改善することが報告されています(Liu, 2022)。
2017年の研究では、Shaker法を6週間行った脳卒中患者で嚥下機能が有意に向上したと報告されています(Choi, 2017)。
どちらの方法も、首や肩に痛みがある方は医師・療法士と相談して行う必要があります。
ワクチンと薬剤|医師と相談して使う予防策
日常のケアと並行して、ワクチンや薬剤も誤嚥性肺炎の予防に関与します。
いずれも担当の医師と相談のうえで判断することが前提です。
肺炎球菌ワクチンとインフルエンザワクチン
65歳以上の方や基礎疾患がある方には、肺炎球菌ワクチンとインフルエンザワクチンの定期接種が推奨されています。
2025年に公開された日本呼吸器学会の成人肺炎ガイドラインでも、高齢者・慢性疾患を持つ方へのワクチン接種が予防策として強く推奨されています(Mukae, 2025)。
2024年に公開された国際的な分析でも、呼吸器感染のワクチンは心血管疾患の発症予防にも寄与すると報告されています(Rademacher, 2024)。
肺炎球菌ワクチンは5年に1回、インフルエンザワクチンは毎年秋の接種が基本です。
血圧の薬|ACE阻害薬とシロスタゾール
脳卒中の再発予防に使う一部の薬には、副次的に咳反射を保ち誤嚥性肺炎のリスクを下げる可能性があると報告されています。
2012年に公開された脳卒中患者を対象とした研究では、ACE阻害薬・ARB服用群で肺炎リスクが有意に低かったと報告されています(Liu, 2012)。
2024年に公開された日本の大規模な研究では、シロスタゾールを使った脳卒中患者で誤嚥性肺炎が減少したと報告されています(Sato, 2024)。
ただし、これらは降圧や再発予防の主目的で処方される薬です。
肺炎予防だけを目的に処方変更することは推奨されません。
現在服用している薬が合っているかは、担当医にご相談ください。
血圧の薬と再発予防の詳細は脳卒中後の血圧管理|家庭での測り方と目標値と【2026年版】脳梗塞・脳出血の再発リスクと再発予防で詳しく解説しています。
うがいは効果があるのか
日常的なうがいは、のどの乾燥を防ぎ、細菌の増殖を抑えます。
2005年に公開された日本人約390名を対象とした研究では、水うがいが上気道感染の発症を40%減らしたと報告されています(Satomura, 2005)。
対象は健常な成人で、誤嚥性肺炎を直接評価した研究ではありません。
ただし、上気道感染が誤嚥性肺炎の引き金になることを考えると、日常的なうがいは補助的な予防策として有用といえます。
うがいができない方には、濡らしたガーゼで口の中を拭くだけでも効果があります。
ご家族・介護者の方へ
誤嚥性肺炎の予防は、ご家族の観察と介助が大きな役割を果たします。
家族ができる5つのこと
- 食事前の姿勢チェック:椅子に深く腰掛け、あごが軽く引けているかを確認する
- 食後30分は体を起こしたまま:逆流防止のため、すぐ横にさせない
- 毎食後の口腔ケアを一緒に行う:ご本人ができない部分を補助する(特に麻痺側)
- 体温と体調の観察:朝の検温を習慣にし、37度台の微熱や食欲低下を見逃さない
- 異変があればすぐ連絡:ぼんやりしている、呼吸が早い、痰が多いなどは早めに受診する
誤嚥のサインを早く見つけるポイント
高齢の方の誤嚥性肺炎は、咳や熱という典型的な症状が出ない「静かな発症」が多いことが知られています。
次のような小さな変化を見逃さないことが大切です。
- 食事中にいつもよりむせる回数が増えた
- 食事の時間が長くなった/途中で疲れて食べ残すようになった
- 声がかすれる、ガラガラした声になる
- 痰が増える、色が濁る
- 元気がない、ぼんやりしている、活気が落ちた
- 37〜37.5度の微熱が続く
お風呂や退院後の生活管理の注意点は脳梗塞後のお風呂や退院後の脳卒中リハビリ完全ガイドでも取り上げています。
相談窓口・地域の支援先
誤嚥性肺炎の予防で専門家の手が必要な場面では、次の窓口を活用してください。
- かかりつけ医:微熱や痰の変化などの初期サインはまず主治医に相談する
- 歯科医院・訪問歯科:専門的な口腔ケアや義歯の調整を依頼できる
- 言語聴覚士(ST):嚥下評価ととろみの濃度調整、個別のトレーニングを担当
- 管理栄養士:食形態や栄養バランスの相談ができる
- 地域包括支援センター:訪問看護や訪問リハ、訪問歯科の調整窓口
よくある質問(FAQ)
Q. 水でむせる場合、とろみは必ずつけたほうがいいですか?
基本はつけたほうが安全ですが、濃さは個別に調整が必要です。
とろみを強くしすぎると、のどに残る感覚が出たり水分摂取量が減ってしまうリスクもあります(Hansen, 2022)。
言語聴覚士や医師に嚥下評価をしてもらい、その方に合ったレベルを決めることが大切です。
Q. むせない誤嚥もあるというのは本当ですか?
本当です。
これは「不顕性誤嚥」と呼ばれ、脳卒中後に多く見られます。
咳反射が弱くなっているため、気管に食べ物が入っていても本人が気づかない状態です(Martino, 2005)。
食事中のむせが減ったからといって安心せず、姿勢・口腔ケア・食形態の管理を続けることが大切です。
Q. 嚥下体操は何回くらいやればいいですか?
毎食前に1回ずつ、各動作10回を目安に続けます。
嚥下のトレーニングは毎日継続することで効果が出るタイプの介入です(Zhang, 2022)。
体調が悪い日は無理せず休んで、回復してからまた再開して構いません。
Q. 自宅で誤嚥してしまった場合、どう対処すればいいですか?
激しくむせている間は、背中を強くたたかず、本人が咳で出し切るのを見守ります。
声が出ない・顔色が青黒い・苦しそうな場合は、窒息の可能性があります。
その場合はすぐに119番通報をし、ハイムリック法(腹部突き上げ法)など救命処置を検討します。
落ち着いた後も、数時間〜2日以内に発熱・息切れが出たら受診してください。
Q. 失語症があってうがいやトレーニングがうまく伝わりません。どうすれば?
言葉での指示より、動作をご家族が一緒にやって見せる方法が有効です。
鏡の前で口の動きを確認しながら行うと、視覚的にまねしやすくなります。
失語症の方向けの工夫は脳梗塞の失語症リハビリでも詳しく解説しています。
まとめ
- 脳卒中後の急性期では、嚥下障害のある方の約26.8%が肺炎を発症する
- 予防の3つの柱は「口腔ケア」「食事中・食後の姿勢」「嚥下のトレーニング」
- 口腔ケアは日本発のエビデンス(Yoneyama 2002)で肺炎40%減が示された最も実証的な対策
- 食事中は座位90度+あご引き、食後は30〜60分体を起こしておく
- 水分にはとろみをつけ、一口の量は小さく、ゆっくり食べる
- 嚥下体操(パタカラ)・CTAR・呼吸筋訓練は毎日継続して効果を出す
- 肺炎球菌ワクチン・インフルエンザワクチンの定期接種も合わせて検討する
- 微熱・元気のなさ・むせの増加は早めのサイン。迷ったらかかりつけ医へ
次にやるべきこと:今日の夕食から、食事前のパタカラ体操と食後の歯みがきを始めてみてください。どちらも5分でできる予防策です。
リハビリの無料体験を実施中!
といった方から選ばれています!
参考文献
- Yoneyama T, et al. Oral care reduces pneumonia in older patients in nursing homes. J Am Geriatr Soc. 2002;50(3):430-433. PMID: 11943036
- Cao Y, et al. Oral care measures for preventing nursing home-acquired pneumonia. Cochrane Database Syst Rev. 2022;11:CD012416. PMID: 36383760
- Santos JMLG, et al. Interventions to Prevent Aspiration Pneumonia in Older Adults: An Updated Systematic Review. J Speech Lang Hear Res. 2021;64(2):464-480. PMID: 33405973
- Sjögren P, et al. Oral Care and Mortality in Older Adults with Pneumonia in Hospitals or Nursing Homes: Systematic Review and Meta-Analysis. J Am Geriatr Soc. 2016;64(10):2109-2115. PMID: 27590446
- Kaneoka A, et al. Prevention of Healthcare-Associated Pneumonia with Oral Care in Individuals Without Mechanical Ventilation: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Infect Control Hosp Epidemiol. 2015;36(8):899-906. PMID: 25857604
- Tada A, Miura H. Prevention of aspiration pneumonia (AP) with oral care. Arch Gerontol Geriatr. 2012;55(1):16-21. PMID: 21764148
- Banda KJ, et al. Prevalence of dysphagia and risk of pneumonia and mortality in acute stroke patients: a meta-analysis. BMC Geriatr. 2022;22(1):420. PMID: 35562660
- Martino R, et al. Dysphagia after stroke: incidence, diagnosis, and pulmonary complications. Stroke. 2005;36(12):2756-2763. PMID: 16269630
- Bath PM, et al. Swallowing therapy for dysphagia in acute and subacute stroke. Cochrane Database Syst Rev. 2018;10:CD000323. PMID: 30376602
- Zhang W, et al. Respiratory Muscle Training Reduces Respiratory Complications and Improves Swallowing Function After Stroke: A Systematic Review and Meta-Analysis. Arch Phys Med Rehabil. 2022;103(6):1179-1191. PMID: 34780729
- Liu J, et al. Effects of chin tuck against resistance exercise on post-stroke dysphagia rehabilitation: A systematic review and meta-analysis. Front Neurol. 2022;13:1109140. PMID: 36698882
- Choi JB, et al. Effects of Shaker exercise in stroke survivors with oropharyngeal dysphagia. NeuroRehabilitation. 2017;41(4):753-757. PMID: 28946582
- Park JS, et al. Effects of expiratory muscle strength training on oropharyngeal dysphagia in subacute stroke patients: a randomised controlled trial. J Oral Rehabil. 2016;43(5):364-372. PMID: 26803525
- Ra JY, et al. Chin tuck for prevention of aspiration: effectiveness and appropriate posture. Dysphagia. 2014;29(5):603-609. PMID: 25012700
- Hansen T, et al. Second update of a systematic review and evidence-based recommendations on texture modified foods and thickened liquids for adults (above 17 years) with oropharyngeal dysphagia. Clin Nutr ESPEN. 2022;49:551-555. PMID: 35623866
- Cichero JA, et al. Development of International Terminology and Definitions for Texture-Modified Foods and Thickened Fluids Used in Dysphagia Management: The IDDSI Framework. Dysphagia. 2017;32(2):293-314. PMID: 27913916
- Wang L, et al. Semi-recumbent position versus supine position for the prevention of ventilator-associated pneumonia in adults requiring mechanical ventilation. Cochrane Database Syst Rev. 2016;1:CD009946. PMID: 26743945
- Pozuelo-Carrascosa DP, et al. Body position for preventing ventilator-associated pneumonia for critically ill patients: a systematic review and network meta-analysis. J Intensive Care. 2022;10(1):9. PMID: 35193688
- Sato S, et al. Cilostazol versus Aspirin or Clopidogrel for Reducing Post-Stroke Aspiration Pneumonia: A Nationwide Retrospective Cohort Study. Cerebrovasc Dis. 2024;53(2):152-159. PMID: 37586338
- Liu CL, et al. Angiotensin-converting enzyme inhibitor/angiotensin II receptor blockers and pneumonia risk among stroke patients. J Hypertens. 2012;30(11):2223-2229. PMID: 22929610
- Satomura K, et al. Prevention of upper respiratory tract infections by gargling: a randomized trial. Am J Prev Med. 2005;29(4):302-307. PMID: 16242593
- Mukae H, et al. The JRS guideline for the management of pneumonia in adults 2024. Respir Investig. 2025;63(5):811-828. PMID: 40614556
- Rademacher J, et al. Association of respiratory infections and the impact of vaccinations on cardiovascular diseases. Eur J Prev Cardiol. 2024;31(7):877-888. PMID: 38205961
最終医療レビュー日:2026年4月24日(針谷遼/理学療法士)











