
「EBPって、結局なんとなく聞き流していませんか?」
養成校でも臨床でも「EBPが大事」と言われ続けてきたものの、EBMとの違いや、自分の臨床にどう落とし込むかまでは習わなかった——そんなセラピストは多いはずです。
EBP(Evidence-Based Practice)は「研究エビデンスを根拠に治療を組み立てる意思決定プロセス」です。
しかし、エビデンスを使うことだけがEBPではありません。
臨床経験・患者の価値観・利用可能なリソース——この4つを統合してはじめてEBPが成立します。
本記事では、EBM・EBPの定義、両者の違い、リハビリでEBPが必要な5つの理由、実践5ステップ、明日から始められる3つの行動までを、PT・OTが現場で使える形で解説します。
情報の信頼性について
・本記事はBRAIN代表/理学療法士の針谷が執筆しています(執筆者情報は記事最下部)。
・本記事はSackett 1996(BMJ)・Sicily Statement 2005(BMC Med Educ)等の国際合意文書、PT/OT領域のEBP実装に関するシステマティックレビュー・全国調査研究のデータを基に解説しています。
本記事の結論
- EBMは医学全般での「最良エビデンス・臨床経験・患者の価値観」を統合する意思決定プロセス、EBPはそれを実践職全般に拡張した上位概念
- リハビリでEBPが必要な理由は「評価選択・予後予測・効果的介入・誤差判断・自立した臨床判断」の5つ
- EBP実践は5ステップ(Ask→Acquire→Appraise→Apply→Assess)で進めるとシンプルに運用できる
- 明日から始める3つの行動は「臨床疑問のメモ化」「PubMed週1回」「同僚との抄読会」
以下、詳しく解説していきます。
EBM・EBPとは何か|定義と4つの構成要素
EBM(Evidence-Based Medicine)の定義は、1996年にSackettらがBMJで発表した論文に明記されています。
原文では、EBMを「個々の患者ケアの意思決定で、現時点で最良の根拠(エビデンス)を、誠実かつ明示的に、賢明に用いること」と定義しています(Sackett et al., 1996)。
つまり、EBMは「論文の通りに治療する」ことではなく、エビデンスを根拠に判断する意思決定プロセスです。
このEBMを医学だけでなく実践職全般に広げた概念が、EBP(Evidence-Based Practice)です。
2005年に国際合意として発表された「Sicily Statement on Evidence-Based Practice」では、EBPが看護・リハビリ・歯科などすべてのヘルスケア職種に適用される共通用語として位置付けられました(Dawes et al., 2005)。
EBPは、以下の4つの構成要素を統合して臨床判断を行います。
- ① 最良のエビデンス(Best Research Evidence):システマティックレビュー・RCT・コホート研究等から得られる、現時点で最も信頼性の高い研究知見
- ② 臨床経験(Clinical Expertise):セラピスト個人が積み上げてきた評価・治療スキル、症例経験
- ③ 患者の価値観(Patient Values):患者本人の希望・生活背景・治療選択の優先順位
- ④ 利用可能なリソース(Available Resources):施設の設備・スタッフ体制・保険制度・治療時間
この4要素をバランスよく統合することが、EBPの本質です。
「論文に書いてあるから」だけでも、「自分の経験ではこうだから」だけでも、EBPとは呼べません。
※ EBPの構成要素をより深く学びたい方は、別記事「EBPをリハビリに取り入れるために学習すべき70項目【コア・コンピテンシー】」で、国際的なEBPコア・コンピテンシー一覧を解説しています。
EBMとEBPの違い|医学全般 vs 実践職全般
「EBMとEBP、結局どう違うの?」と疑問に思う方も多いはずです。
結論として、両者は同じ意思決定プロセスを指していますが、適用範囲と歴史的背景が違います。
- EBM:1991年にカナダのGuyatt教授が提唱、1996年にSackettらが定義を確立。主に「医師の臨床判断」を念頭に置いた用語
- EBP:EBMを看護・リハビリ・歯科・心理など全実践職に拡張した上位概念。2005年のSicily Statementで国際合意化
つまり、PT・OT・STにとっては「EBPの方が職種特性に合った言葉」と言えます。
本記事でも以後はEBPで統一して解説します。
なお、両者の概念的中核は同じなので、文献中で「EBM」と書かれていても「EBP」と読み替えて差し支えありません。
リハビリでEBPが必要な5つの理由
「EBPの定義はわかったけど、なぜリハビリで必要なの?」という疑問にお答えします。
リハビリでEBPが必要な理由は、大きく5つあります。
理由①:どの評価をすればよいか判断できるようになる
脳卒中だけでも、Fugl-Meyer Assessment(FMA)・Functional Independence Measure(FIM)・Stroke Impairment Assessment Set(SIAS)・NIHSS・modified Rankin Scale(mRS)など、評価指標は多数あります。
EBPの知識があれば、各評価の「信頼性」「妥当性」「反応性」を文献から確認し、患者さんに最適な評価を選択できます。
誤った評価を選ぶと、不適切なリハビリプログラムにつながり、患者さんの不利益になります。
理由②:予後予測ができるようになる
「あの患者さん、入院時よりかなりよくなったよね」と言うとき、それが自然回復なのかリハビリの成果なのかを判別する必要があります。
コホート研究の文献を読むことで「自然経過の予後予測」が、ランダム化比較試験(RCT)を読むことで「介入の予後予測」ができるようになります。
この2つを組み合わせることで、「リハビリAをやれば自然経過よりよくなる」と科学的根拠に基づいて言えるようになります。
※ 予後予測の具体的な進め方は、別記事「【セラピスト向け】脳卒中リハビリにおける予後予測3つのやりかた」で詳しく解説しています。
理由③:効果的なリハビリができるようになる
脳卒中の上肢リハビリだけでも、CI療法・課題指向型訓練・ミラーセラピー・ロボット支援療法など多数の選択肢があります。
システマティックレビューやRCTを読むことで、「どのような患者に・どのリハビリを・どのくらい行えば・どの程度効果が出るか」が判断できるようになります。
2025年にStroke誌で発表されたAmerican Heart Association(AHA)の最新スタンダードでも、エビデンスに基づくリハビリと二次予防介入が脳卒中後の機能回復を促進し、合併症を減らすと明記されています(Stein et al., 2025)。
理由④:小さな変化が誤差なのか改善なのか判断できるようになる
再評価で評価結果が少しよくなっていたとき、「これは本当によくなったと言えるのか?」と悩むことはないでしょうか。
SEM(Standard Error of Measurement)やMDC(Minimal Detectable Change)といった誤差の指標を文献から把握しておけば、変化が誤差の範囲か真の改善かを正確に判断できます。
例えば歩行速度では「普通は◯m/s程度の誤差が生じる」「◯m/s以上の変化は誤差ではない可能性が高い」と報告されています。
これを知らないと、誤差を改善と勘違いしてリハビリプログラムを終了してしまう、あるいは改善を誤差と判断して効果的なリハビリを変更してしまう、といった誤った判断につながります。
理由⑤:先輩の教えから卒業し、後輩に教えられるようになる
「先輩の言うこと、本当に正しいのかな…」と疑問を持ったことはないでしょうか。
先輩のアドバイスを盲目的に信じてしまうことを「オーバーコンフィデンス・バイアス」、後輩が「なんとかしなきゃ」と偏った思考で誤った判断をしてしまうことを「遂行バイアス」と呼びます。
これらのバイアスを避けるには、文献から正しい知識を入手し、自分の頭で判断できる状態を作る必要があります。
EBPは「先輩の教え」から卒業し、エビデンスに基づいて自立した判断をするための共通言語になります。
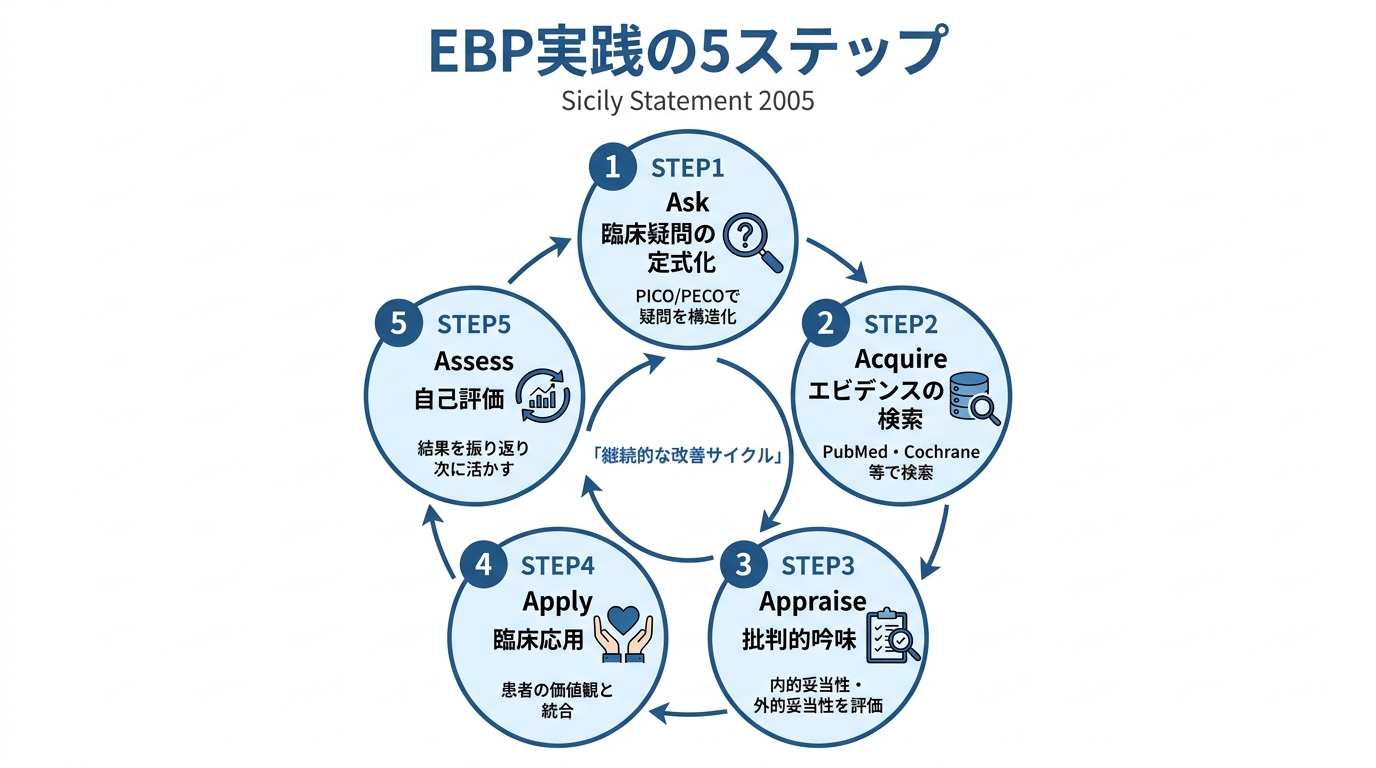
EBP実践の5ステップ|Ask→Acquire→Appraise→Apply→Assess
EBPを臨床で実践するための国際標準フレームが「5ステップ(5A)モデル」です。
2005年のSicily Statementで明文化された5ステップは、以下の通りです(Dawes et al., 2005)。
STEP1:Ask(臨床疑問の定式化)
担当患者さんへの臨床判断に必要な疑問を、検索可能な形に定式化します。
例:「FMA-UE 18点の脳卒中患者に課題指向型訓練を行うと、通常リハビリと比べて上肢機能はどのくらい改善するか?」
この定式化にはPICO/PECO(Patient, Intervention/Exposure, Comparison, Outcome)というフレームを使うのが標準です。
※ PICO/PECOの詳しい使い方は別記事「臨床家こそ知っておくべきPICOとPECO【情報の検索速度を上げる】」で解説しています。
STEP2:Acquire(エビデンスの検索)
定式化した疑問に答えるための文献を、PubMedなどのデータベースから検索します。
キーワードを英語に翻訳し、MeSH用語と組み合わせ、AND/OR/NOTで検索式を組み立てます。
※ PubMedの具体的な検索手順は別記事「PubMedの使い方|PT・OTのための完全ガイド」で解説しています。
STEP3:Appraise(批判的吟味)
取得した文献の研究デザイン・対象・介入・アウトカム・結果を批判的に吟味します。
研究の内的妥当性(バイアスリスク)と外的妥当性(自分の患者への一般化可能性)を確認することが核心です。
システマティックレビューにはAMSTAR-2、RCTにはCochrane Risk of Bias 2.0などの評価ツールが標準として使われます。
STEP4:Apply(臨床応用)
吟味した結果を、目の前の患者さんに当てはめて臨床判断を行います。
ここで重要なのが、エビデンスだけでなく「臨床経験」「患者の価値観」「利用可能なリソース」を統合することです。
例えば、エビデンスでは「週5回・40分・8週間」と推奨されていても、患者さんの体力や保険制度の制約で実現できない場合は、現実的な代替案を考えます。
STEP5:Assess(自己評価)
実施した臨床判断と治療プログラムの結果を、自己評価します。
「予後予測通りに改善したか」「文献の効果量と比べてどうだったか」「次回の臨床判断にどう活かすか」を振り返ります。
この5ステップを繰り返すことで、EBPが習慣化し、臨床力が継続的に向上します。
PT・OT臨床でのEBP実装の現状と障壁
「EBPの重要性はわかった。でも臨床ではうまく実装できない…」と感じるセラピストは多いはずです。
2021年にInternational Journal for Quality in Health Careで発表された物理療法でのEBP障壁に関するシステマティックレビュー・メタアナリシスでは、PT領域のEBP障壁トップ3は「時間不足」「英語論文の理解困難」「組織的支援不足」と報告されています(Paci et al., 2021)。
この3つは日本のPT/OTにも共通する課題です。
2026年にPeerJで発表されたインドPT全国調査では、EBP知識スコアは中等度だったものの、実装行動スコアは低水準にとどまり、「知識↔実装ギャップ」が確認されています(Sidiq et al., 2026)。
同じく2026年にJournal of Clinical Medicineで発表された欧州PT横断研究でも、EBP理解度は高いが日常臨床への実装は不均一で、教育歴・職場文化が予測因子と報告されています(Ojaste et al., 2026)。
つまり、EBPは「知っているだけ」では実装されません。
個人スキル・組織サポート・継続的フィードバックの3要素が揃って初めて、リハ領域のEBPが持続的に実装されることが、Realist Reviewでも示されています(Ataman et al., 2022)。
EBPを始めるための具体的な3つの行動
「EBPを始めたいけれど、何から手をつけたらよいかわからない」というセラピストに向けて、明日から始められる3つの行動を提案します。
行動①:臨床疑問をメモに残す習慣をつける
まずは、臨床中に浮かんだ疑問をスマホのメモやノートに残す習慣をつけましょう。
例:「重度の上肢麻痺にミラーセラピーは有効か?」「FMA-UEが何点上がれば臨床的に意味のある変化と言えるか?」「歩行速度のMCIDは何m/sか?」
この習慣がEBP 5ステップの「Ask」フェーズの基礎になります。
2025年にArchives of Rehabilitation Research and Clinical Translationで発表されたリハ療法士のEBP活動予測因子の研究では、「自己効力感」「同僚との議論機会」「データベースアクセス」が有意な予測因子と報告されており、まずは疑問を残すこと自体が実装への第一歩になります(Benfield et al., 2025)。
行動②:週1回PubMed検索の時間を作る
メモした臨床疑問を、週1回30分でよいのでPubMedで検索する時間を作りましょう。
最初は完璧な検索式を作ろうとせず、「キーワードを英語にして入れてみる」レベルから始めて構いません。
慣れてきたら、MeSH用語の活用、検索フィルター(出版年・研究タイプ)の使い方を覚えていきましょう。
※ Google Scholarではなく、なぜPubMedを使うべきかは別記事「Google ScholarよりもPubMedを使うべき3つの理由」で解説しています。
行動③:同僚と抄読会を始める
1人でEBPを継続するのは難しいので、同僚と抄読会を始めるのがおすすめです。
月2回・1回30分・1本だけ読む——このくらいの軽い形でも、続けることでEBPが組織文化として定着します。
2024年にImplementation Science Communicationsで発表されたPT/OTの実装持続に関するスコーピングレビューでも、「リーダーシップ」「継続教育」「組織文化」が実装持続の鍵と報告されています(Fritz et al., 2024)。
抄読会は、これらすべてを促進する具体的な仕組みになります。
BRAINでのEBP実践事例
BRAIN(株式会社BRAINが運営する脳卒中専門リハビリ施設)でも、EBPをセラピスト全員で実践しています。
具体的には、以下のような取り組みをしています。
- 毎週の抄読会で、担当患者さんの臨床疑問に直結する論文を1本ずつ読み込む
- 新しい介入手法(BMI・TMS・TOT-S)の文献レビューを全員で行い、施設の標準プロトコルに反映する
- 担当患者さんごとに、EBP 5ステップを記録した症例ファイルを作成し、月1回のカンファレンスで共有する
EBPは「個人の努力」ではなく「組織文化」として定着させることで、はじめて持続します。
「EBPを始めたいけれど続かない」と悩んでいるセラピストは、まず職場で1人だけでも仲間を作って、月2回の抄読会から始めてみてください。
よくある質問(FAQ)
Q1:EBPとEBMはどちらの言葉を使えばいいですか?
PT・OT・STなどリハビリ職種では「EBP」を使うのが国際標準です。
EBMは1996年にSackettが医師向けに定義した用語で、その後2005年のSicily Statementで看護・リハビリ等の実践職全般に拡張されたのがEBPです。
論文中でEBMと書かれていてもEBPと読み替えて差し支えありません。
Q2:エビデンスがない領域ではどうすればいいですか?
「エビデンスがない=何もできない」ではありません。
EBPは「最良エビデンス+臨床経験+患者の価値観+リソース」の統合判断なので、エビデンスが乏しい場合は、残りの3要素のウェイトを高めて判断します。
その際、「なぜその判断に至ったか」を症例記録に明示することで、後から振り返り・改善できる状態を作っておきましょう。
Q3:英語論文が読めないのですが、EBPは無理でしょうか?
英語論文が読めないことは、EBPを諦める理由にはなりません。
現在はDeepL・ChatGPT・NotebookLMといった翻訳・要約ツールが充実しており、英語が苦手なセラピストでも論文の内容を把握できる環境が整っています。
2021年のSR/MAでも「英語論文の理解困難」がEBP障壁の上位に挙げられていますが(Paci et al., 2021)、AIツールでこの障壁は大きく下がりました。
Q4:EBPは時間がかかりすぎて臨床業務に組み込めません
「時間不足」はPT/OTのEBP障壁トップに常に挙げられる課題です(Paci et al., 2021)。
解決策は「完璧を目指さない」ことです。
週1回30分のPubMed検索、月2回30分の抄読会——このくらいの軽い形から始めて、徐々に習慣化するのが現実的です。
NotebookLMなどのAIツールで1次・2次スクリーニングを高速化すれば、所要時間はさらに短縮できます。
Q5:先輩や上司がEBPに否定的な場合はどうすればいいですか?
組織文化を変えるのは時間がかかりますが、まずは自分の症例で結果を出すのが効果的です。
EBPを実践した症例で「予後予測通りの改善」「文献の効果量と一致した結果」を提示できれば、先輩・上司もEBPの価値を認識しやすくなります。
2026年の研究でも、組織文化の変革にはリーダーシップと継続教育が必要と報告されており(Ojaste et al., 2026)、まずは自分が「EBPを実践する1人」になることから始めましょう。
本記事のまとめ
- EBMはSackettが1996年に定義した医学全般の意思決定プロセス、EBPはそれを実践職全般に拡張した上位概念(Sicily Statement 2005)
- EBPは「最良エビデンス・臨床経験・患者の価値観・利用可能なリソース」の4要素を統合する
- リハビリでEBPが必要な理由は「評価選択・予後予測・効果的介入・誤差判断・自立した臨床判断」の5つ
- 実践は5ステップ(Ask→Acquire→Appraise→Apply→Assess)で進める
- 明日から始める3つの行動は「臨床疑問のメモ化」「週1回PubMed検索」「同僚との抄読会」
本記事の内容が、EBPを臨床に取り入れたいPT・OTの役に立てましたら幸いです。
参考文献
Sackett DL, Rosenberg WM, Gray JA, Haynes RB, Richardson WS. Evidence based medicine: what it is and what it isn’t. BMJ. 1996. PMID: 8555924
Dawes M, Summerskill W, Glasziou P, et al. Sicily statement on evidence-based practice. BMC Med Educ. 2005. PMID: 15634359
Paci M, Faedda G, Ugolini A, Pellicciari L. Barriers to evidence-based practice implementation in physiotherapy: a systematic review and meta-analysis. Int J Qual Health Care. 2021. PMID: 34110410
Ataman R, Ahmed S, Zidan A, et al. Understanding How Newly Implemented Rehabilitation Best Practices Are Sustained: A Realist Review. Arch Phys Med Rehabil. 2022. PMID: 35760107
Fritz J, Stridsberg S, Holopainen R, et al. Sustainable implementation efforts in physio- and occupational therapy: a scoping review. Implement Sci Commun. 2024. PMID: 39668369
Sidiq M, Sharma J, Janakiraman B, et al. Evidence-based practice among physiotherapists in India: a nationwide survey of knowledge, attitude, and implementation behavior. PeerJ. 2026. PMID: 41660066
Ojaste C, Mäestu J, Medijainen K, et al. Readiness and Implementation of Evidence-Based Practice Among Physiotherapists: A Cross-Sectional Study and Evidence-Based Practice Questionnaire Validation. J Clin Med. 2026. PMID: 41827136
Benfield A, Johnston M, Miller C, et al. Engagement in Evidence-Based Practice Activities and Thinking by Rehabilitation Therapists: Predictive Factors. Arch Rehabil Res Clin Transl. 2025. PMID: 41477082
Stein J, Bierner S, Dentel S, et al. American Heart Association Standards for Postacute Stroke Rehabilitation Care. Stroke. 2025. PMID: 40408522
Helgøy K, Bonsaksen T, Røykenes K. Research-based education in undergraduate occupational therapy and physiotherapy education programmes: a scoping review. BMC Med Educ. 2022. PMID: 35545770
Balzer J, Jung A, Gerhard J, et al. Psychometric properties of questionnaires to assess evidence-based practice among occupational, physical and speech therapists: A systematic review. Z Evid Fortbild Qual Gesundhwes. 2023. PMID: 36702639
Gandhi D, Kamalakannan S, Urimubenshi G, et al. Stroke Rehabilitation Clinical Practice Guidelines in Low- and Middle-Income Countries: A Systematic Review of Quality and Unique Features. Cerebrovasc Dis. 2025. PMID: 39097962

BRAINアカデミー
エビデンスに基づく脳卒中リハビリテーションを体系的・網羅的に学ぶ、3ヶ月間のオンライン学習プログラムです。①動画教材 ②課題 ③フィードバックを通じて、EBMを身に付けましょう!
詳細はこちら












