
脳梗塞や脳出血(以下、脳卒中とします)を発症された多くの方が、「手や足が動かない」あるいは「動かしづらい」という経験をされます。
この「手や足が動かせない/動かしづらくなる」症状が運動麻痺です。
ただ、運動麻痺は近年『運動障害』と呼ばれるようになってきています。
その背景に、「手足が動かない原因がたくさんあることがわかってきた」ことがあります。
このような背景から、「手足が動かない/動かしづらい」という症状は、さまざまな病態を含めて「運動障害」とした方が適切なのではないかと考えられるようになりました。
運動麻痺・運動障害からの回復が難しいのは、こういった「手足が動かない原因が複雑だから」という理由があります。
言い換えると、運動麻痺(運動障害)をよくするためには、メカニズムを理解し「なぜ手/足が動かないのか?」という分析をしっかりと行う必要があります。
今回は運動麻痺(運動障害)のメカニズムについて解説します。
情報の信頼性について
・本記事はBRAIN代表/理学療法士の針谷が執筆しています(執筆者情報は記事最下部)。
・本記事の情報は、基礎研究論文から得られたデータを参照しています。
リハビリの無料体験を実施中!
といった方から選ばれています!

BRAINアカデミー
エビデンスに基づく脳卒中リハビリテーションを体系的・網羅的に学ぶ、6ヶ月間のオンライン学習プログラムです。①動画教材 ②課題 ③フィードバックを通じて、EBMを身に付けましょう!
詳細はこちら

文献検索CAMP
PubMedを使った文献検索を2日でマスターするセラピスト向けオンライン学習プログラムです。AIを活用し、経験1年目の方でも文献検索を行えるレベルまでスキルアップできます。
詳細はこちら
脳梗塞による運動麻痺 -7つのメカニズム-
最初に本記事のまとめです。
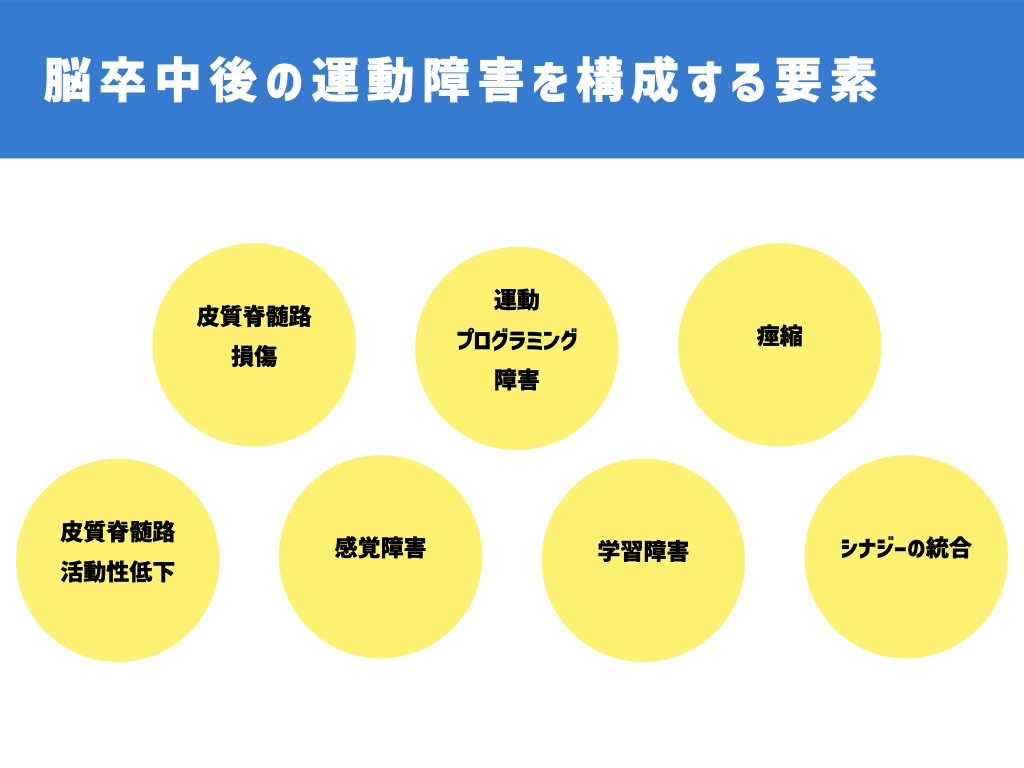
脳卒中後の運動障害のメカニズムは下記の7つが挙げられます。
- 皮質脊髄路損傷
- 皮質脊髄路の活動性低下
- 運動プログラミング障害
- 感覚障害
- 痙縮
- 学習障害
- 筋活動の組み合わせのエラー
それでは、詳しく説明します。
① 皮質脊髄路損傷
これは大脳から脊髄へ「身体を動かしなさい」という指令を送っている神経(皮質脊髄路)がダメージを受けてしまうものです。
電線をイメージしていただきたいのですが、スイッチと電球があっても、間をつなぐ電線が途切れていたら電気がつかないですよね。
皮質脊髄路損傷とはそのような状態です。
脳梗塞や脳出血によって皮質脊髄路はダメージを受けやすく、皮質脊髄路損傷というのは多くの方の運動麻痺の原因になっています。
運動麻痺の原因が「皮質脊髄路損傷」の場合、理論的には「皮質脊髄路を再接続させるためにたくさん手を使う」リハビリが必要になってきます。
② 皮質脊髄路の活動性低下
これは大脳から脊髄へ「身体を動かしなさい」という指令を送っている神経(皮質脊髄路)はつながっているものの、うまく機能していない」というものです。
イメージとしては、スイッチと電球と電線はただしくつながっているものの、電線の電気抵抗が高すぎて電気がつかない状態です。
この場合、理論的には電気抵抗を下げることによって運動麻痺を改善させられる可能性があります。
なお、皮質脊髄路の活動性が低下する原因として「不動(動かさない・動かせないこと)」「動かそうとしたのにうまく動かせない経験をすること」などが考えられています。
運動麻痺の原因が「皮質脊髄路の活動性低下」の場合、「不動の環境をつくらない」「動かそうとしたときにうまく動く環境をつくる」などのリハビリおよび環境設定を行う必要があります。
③ 運動プログラミング障害
これは「手足の動かし方がわからない」というものです。
私たちヒトは、手足を動かそうとするときに無意識で「こういうふうに動かそう」というプログラムを立てています。
例えばコップを持とうとするときは「手をこれくらい開こう」「肘をこれくらい伸ばそう」「コップを持ったらこれくらい力をいれよう」といったプログラムをつくっています。
そして、プログラム通りに手や足を動かすことで、目的の動作を行います。
運動プログラミング障害というのは、こういったプログラムをうまく立てられない状態です。
つまり、コップを持とうとするときに「手をどれくらい開けばよいのかわからない」とか、そもそも「手の開き方がわからない」という状況になっています。
この状態で「頑張って手を開いてください!」「動かしてください!」と言われても、患者さんとしては「そのやり方がわからないんです」ということになりますので効率的ではありません。
運動麻痺の原因が「運動プログラミング障害」の場合、理論的には「どうやったら手を開けるようになるのか」というプログラムをしっかり立てられるようにリハビリすることで手足を動かせるようになる可能性が高くなります。
④ 感覚障害
これは「手足の感覚がわからない/感覚がにぶい」というものです。
感覚と運動は別のものと感じる方も多いと思うのですが、脳の運動に関わる領域がダメージを受けていないのに、感覚に関わる領域がダメージを受けていることによって手足が動かしにくくなる、ということが日本の研究をはじめとして報告されています。
脳の構造としては、感覚を司る領域と運動を司る領域とはつながっていて、感覚の領域は運動の領域を支援するような役割を担っていることが明らかになってきています。
こういった構造的・機能的な理由により、感覚障害があると手足が動かしにくくなります。
運動麻痺の原因が「感覚障害」の場合、理論的には感覚障害を改善させ、動きにつなげるリハビリが必要になってきます。
⑤ 痙縮
これは筋肉がこわばってしまう症状です。
例えば肘を伸ばそうと思ったときに、肘を曲げる筋肉に力が入りっぱなしになってしまっていたら、伸ばせないですよね。
このように、麻痺した筋肉に神経はつながっているのに、他の筋肉の痙縮に邪魔をされてうまく動かせなくなっている、という状況があります。
運動麻痺(運動障害)の原因が「痙縮」の場合、痙縮を緩めることによって、手足を動かしやすくすることができます。
痙縮について詳しく知りたい方はこちらの記事もご覧ください。
⑥ 学習障害
これは「手足を動かせるはずなのに生活の中ではうまく動かせていない」というものです。
学習障害には3つのタイプがあります。
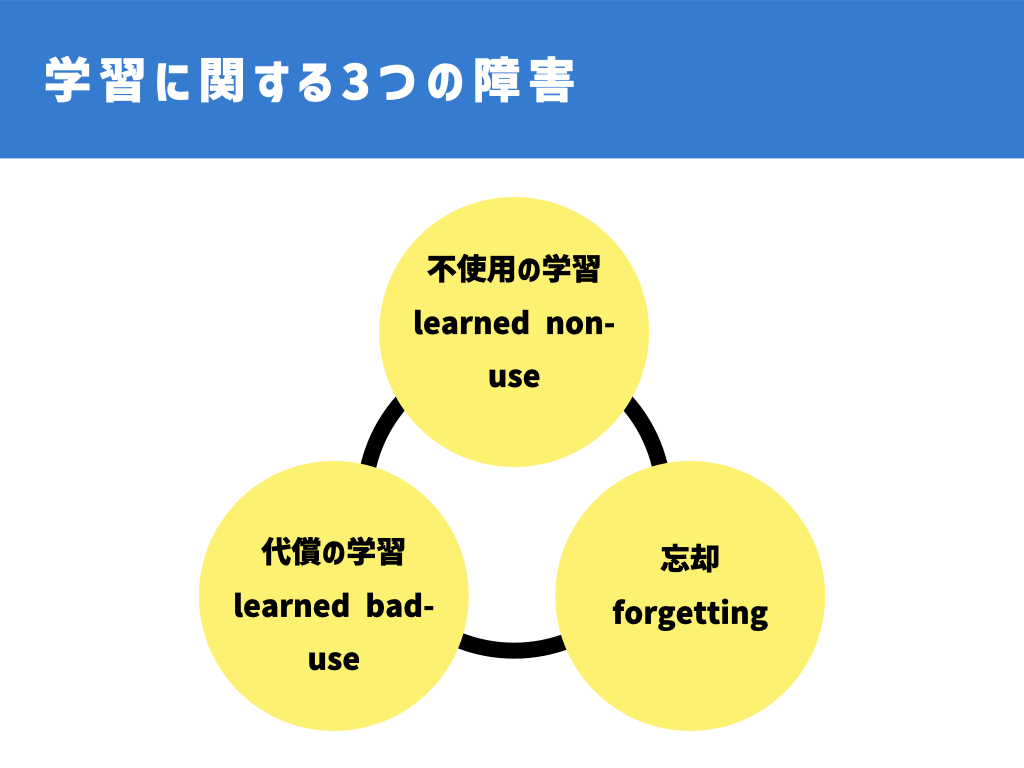
不使用の学習(学習性不使用)
「麻痺していない手を使う方が楽であることを脳が学習したことにより、麻痺した手を動かせるのに動かさなくなる」というものです。
脳卒中を発症してから手をうまく動かせない期間が長いと、麻痺手ではなく非麻痺手を使って日常生活を送るようになります。
病院入院中は、ご飯を食べるとき、お風呂で身体を洗うとき、スマホを操作するとき、など生活するために非麻痺手を使われていたのではないかと思います。
そうすると「麻痺手を使わずとも非麻痺手を使えば生活できる」ということを脳が学習し、麻痺手の動きが回復してきているにもかかわらず、生活の中では非麻痺手しか使われない、ということが起こります。
テレビのリモコンをとる、ドアを開ける、など麻痺手でもできるのに非麻痺手で行なっていること、みなさんもご経験があるのではないでしょうか?
代償の学習
「麻痺手を正常に(きれいに、正しく)動かせるはずなのに肩や体幹など他の身体部位を使ってしまう」というものです。
例えば、意識すれば手をまっすぐ伸ばせるくらいまで回復しているのに、体幹を横に倒したり、肩を外にひらく動かしかたを脳が学習してしまっているが故に、生活の中でもこういう動きになってしまっている状況を指します。
これも不使用の学習と同様、体幹を横に倒したり、肩を外に開いた方が楽に動かせるから、というのが背景にあります。
不使用の学習と代償の学習のメカニズムは似通っています。
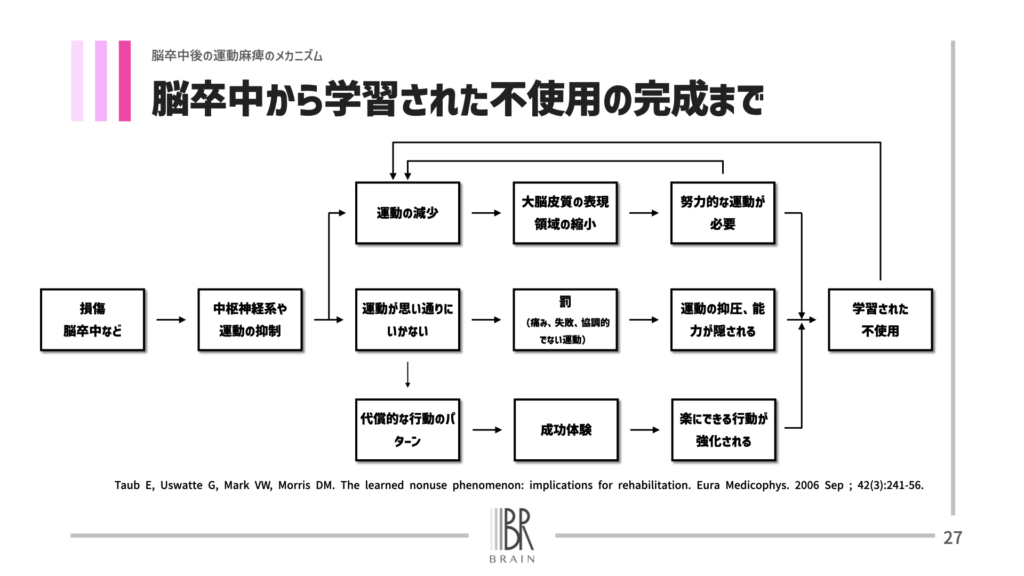
いずれも、「麻痺手を動かせるようになっているのに、楽な動かしかたで動かそうとしてしまう」というメカニズムがあります。
こういう状況の場合、リハビリの中でたくさん手を使えばよくなる、というよりも「生活の中で麻痺手を使う」もしくは「生活の中で麻痺手を正しく使う」ためのアプローチが必要になってきます。
忘却
「麻痺手を正しく動かすことができるのに、正しい動かしかたを脳が忘れてしまう」というものです。
リハビリで手の動きや足の動きがよくなる上では、「運動学習」というものが起こります。
ざっくり説明すると、新しい動きを経験し、その動きを脳が学習していくというものです。
リハビリの中でセラピストのサポートのもと、新しい動きを獲得した後、通常はその動きが脳に学習され、定着します。
これによって、リハビリの中でできるようになったことが患者さんご自身の力で再現できるようになります。
しかし、この忘却という症状があると、新しい動きが脳に学習・定着されず、リハビリの中でできるようになったことを患者さんご自身の力で再現できない、ということが起こります。
そうすると、「セラピストがいれば動かせるのに、セラピストがいないと動かせない」ということが起こります。
この場合、やはりリハビリの中で手足をたくさん動かす、とか正しく動かすための練習をする、というよりは「新しい動きを脳に学習・定着させる」ためのリハビリが必要になります。
⑦筋活動の組み合わせのエラー
「筋肉に神経は通っているのに、筋肉を正しい組み合わせで動かせない」というものです。
ヒトが手や足を動かすときは筋肉を組み合わせて使っています。
例えば、手を上げるときは三角筋がメインで働き大胸筋がサブ的に働く、肘を伸ばすときは上腕三頭筋がメインで大胸筋がサブ的に働く、といった組み合わせです。
一方、脳卒中患者さんの場合は手を上げるときは三角筋と僧帽筋上部線維(肩こりの筋肉)どちらもメインで働く、肘を伸ばすときは上腕三頭筋がサブ的に働き大胸筋がメインで働く、といった組み合わせのエラーが起こります。
これによって、本来このように手を上げたいのにこういう動きになったり、肘をこう伸ばしたいのにこういう動きになったります。
運動麻痺の原因が「筋活動の組み合わせ」の場合、筋肉に神経は通っているものの組み合わせが間違っている状態ですので、理論的には「筋肉を正しく組み合わせて使う」リハビリが必要になってきます。
運動障害のリハビリは発展途上である
さて、最後に大事な注意点をお伝えします。
ここまで紹介してきたように、脳科学研究の発展によって運動麻痺の原因が明らかになってきたのは事実です。
一方で、課題もあります。
ひとつめの課題は「運動麻痺の原因を判断するための信頼性の高い検査がない」です。
本来、患者さんの手足が動かない原因について断定するための検査があって、その検査を行えるのが理想です。
例えば、「この検査で○点だったから、あなたの運動麻痺の原因は皮質脊髄路の活動性低下である可能性が高いです」と言えるようなイメージです。
しかし、そういった検査がまだ開発されていません。
したがって、2025年現在、運動麻痺の原因は明らかになりつつあるものの、患者さんの運動麻痺の原因を断定することが難しい状況になっています。
臨床では、患者さんの手の動きや日常生活での手の使い方、脳画像、リハビリ前後のお身体の変化・反応などから総合的に原因を推定することになりますが、セラピストの力量によって大きく差が出てしまいますし、そもそも力量が高いセラピストが推定したとしても、それが合っているのかどうかわからない、というのが現状の課題です。
これについては、信頼性の高い検査が開発されるを待つしかありません。
ふたつめの課題は「運動麻痺の原因に合わせたエビデンスのあるリハビリがない」です。
本来、「皮質脊髄路損傷による運動麻痺の場合、○○療法を行えば皮質脊髄路の再接続と手の動きの回復が促された」といったデータがあり、そのデータに基づいて○○療法を行えるのが理想的です。
しかし、現状は「このリハビリをやれば手の動きがよくなります」「このリハビリをやっても手の動きがよくなるとは言えません」といったデータはあるものの、運動麻痺の原因を直接叩けるようなリハビリがまだ見つかっていません。
つまり、臨床で患者さんの運動麻痺の原因を推定したとしても、その推定した原因を解決するための科学的根拠のあるリハビリを行えない、という課題があります。
したがって、私たちBRAINが考えている2025年現在のベストなリハビリとしては、課題指向型訓練やCI療法、電気刺激やミラーセラピーなど「運動麻痺を改善する効果が実証されているリハビリ」をベースにしつつ、「患者さんの運動麻痺の原因に合わせてリハビリをカスタマイズする」ということです。
みなさまのリハビリに役立つ情報になりましたら幸いです。
リハビリの無料体験を実施中!
といった方から選ばれています!

BRAINアカデミー
エビデンスに基づく脳卒中リハビリテーションを体系的・網羅的に学ぶ、6ヶ月間のオンライン学習プログラムです。①動画教材 ②課題 ③フィードバックを通じて、EBMを身に付けましょう!
詳細はこちら

文献検索CAMP
PubMedを使った文献検索を2日でマスターするセラピスト向けオンライン学習プログラムです。AIを活用し、経験1年目の方でも文献検索を行えるレベルまでスキルアップできます。
詳細はこちら











