
肩の亜脱臼が気になる方は多いですよね。
でも、実は肩の亜脱臼自体が問題になることはほとんどないということ、ご存じでしたか?
そのため、『そもそも亜脱臼に対してリハビリをすべきか?』を検討する必要があります。
亜脱臼のリハビリを検討するためには
- 亜脱臼とはなにか?
- 亜脱臼と痛みはどういう関係なのか?
- 亜脱臼に対してどういうリハビリが効果的なのか?
などの情報を知っておく必要があります。
今回は、亜脱臼のメカニズムからリハビリ方法まで、脳梗塞や脳出血を発症された方に知っておいてほしい情報を完全解説します。
情報の信頼性について
・本記事はBRAIN代表/理学療法士の針谷が執筆しています(執筆者情報は記事最下部)。
・本記事の情報は、基本的に信頼性の高いシステマティックレビュー研究やランダム化比較試験から得られたデータを引用しています。
リハビリの無料体験を実施中!
といった方から選ばれています!

BRAINアカデミー
エビデンスに基づく脳卒中リハビリテーションを体系的・網羅的に学ぶ、6ヶ月間のオンライン学習プログラムです。①動画教材 ②課題 ③フィードバックを通じて、EBMを身に付けましょう!
詳細はこちら

文献検索CAMP
PubMedを使った文献検索を2日でマスターするセラピスト向けオンライン学習プログラムです。AIを活用し、経験1年目の方でも文献検索を行えるレベルまでスキルアップできます。
詳細はこちら
肩の亜脱臼とは?
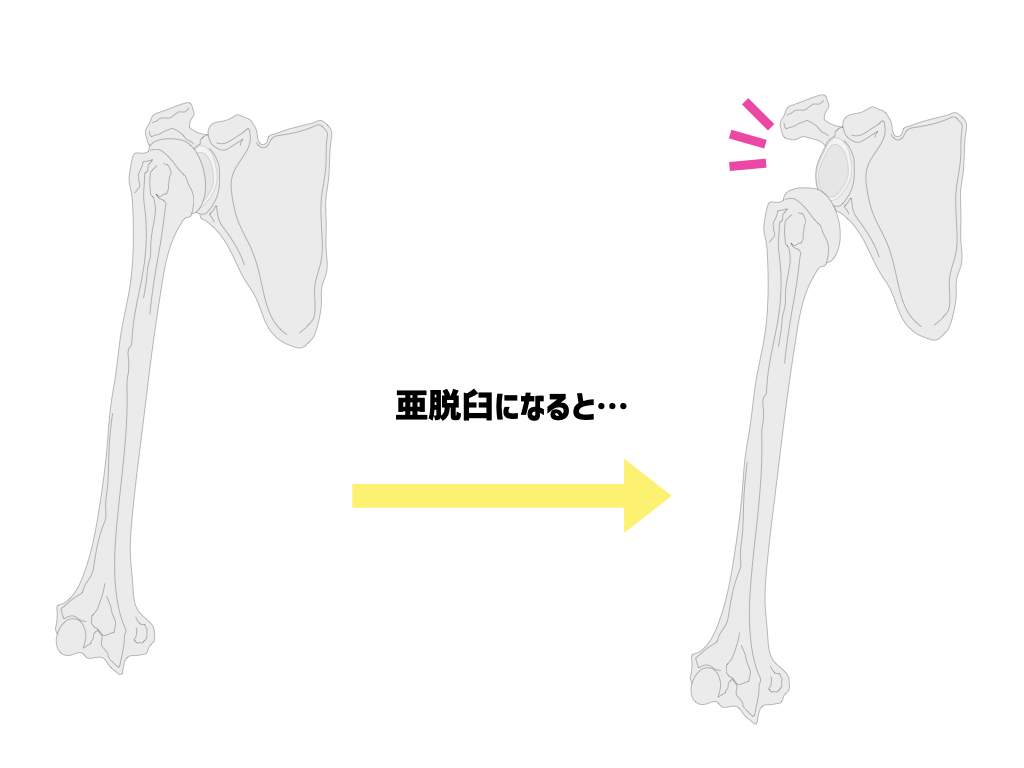
肩の亜脱臼は『肩峰下面と上腕骨頭上面との間に指1/2本分以上の触知可能な隙間がある状況』と定義されています。
わかりやすく言うと、本来は肩とくっついているはずの腕が下がってしまい、肩に隙間ができてしまう現象のことを言います。
脳梗塞や脳出血を発症すると、運動麻痺が起こります。
これは、脳や神経がダメージを受けることで手や足が動かなくなる、もしくは動きにくくなる症状のことです。
運動麻痺は、発症から間もないころは弛緩性麻痺、そして発症から時間が経つにつれて痙性麻痺へ移行します。
弛緩性麻痺というのは筋肉が弛緩、緩んでいる状態のことです。
痙性麻痺というのは筋肉が硬くなっている状態のことです。
弛緩性麻痺のとき、肩周りの筋肉も緩んでしまいます。
肩はもともと不安定な構造をしており、肩甲骨という肩の骨に、上腕骨という腕の骨がぶら下がっている状態です。
このぶら下がりができるようにしているのが肩周りの筋肉です。
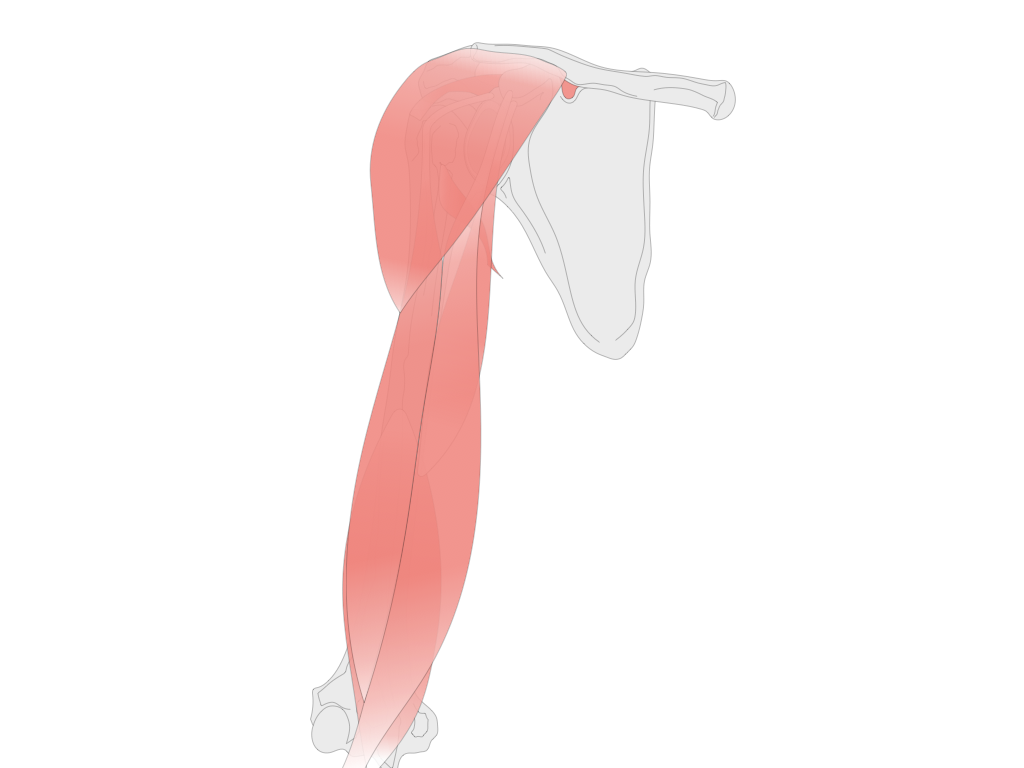
筋肉がしっかり張りがある状態を保っていてくれるおかげで、上腕骨は肩甲骨についています。
ですが、弛緩性麻痺になり肩周りの筋肉が緩んでしまうと、上腕骨が下に落ちてしまい、亜脱臼が生じます。
2005年の論文によると、亜脱臼を持つ人の割合はおよそ50%であることが報告されています。
このように、肩の亜脱臼は脳梗塞や脳出血を発症された方のおおよそ2人に1人が経験する、身近な症状であると言えます。
亜脱臼と他の症状との関係
『亜脱臼があると痛みが出る』と言われることがよくあります。
しかし、亜脱臼=痛み、というのは間違った認識です。
以下、亜脱臼と痛みおよび運動麻痺との関係性を紹介します。
肩の亜脱臼と痛みとの関係
2011年の論文によりますと、『亜脱臼がある患者さんのおよそ50%は痛みの訴えがない』とされています。
つまり、亜脱臼があって痛みが出る患者さんは2人に1人であり、亜脱臼があれば必ず痛みが出るわけではありません。
亜脱臼による痛みのメカニズムについてはまだはっきりとしたことはわかっていませんが、亜脱臼によって肩関節周囲の筋肉や関節包(関節を覆っている膜)などを引き伸ばしたり、損傷させたりすると、痛みにつながるのではないかと考えられています。
では、どれくらい亜脱臼が重度になると、筋肉や関節包の損傷が生じるのでしょうか。
2012年の研究では、肩関節亜脱臼がある脳卒中患者さん39人の肩の状態を調べたところ、麻痺側上腕二頭筋腱炎(76.9%)、棘上筋腱炎(35.9%)、棘下筋腱炎(20.5%)、肩甲下筋炎(17.9%)、インピンジメント(28.2%)が認められた、ことを報告しています。
この研究で対象になった患者さんの亜脱臼は、3.4cmくらいだったことが報告されています。
つまり、個人差はありますが、亜脱臼が進行し3.4cmくらいになるころには肩関節周囲の筋肉などに炎症が起きており、痛みが出ている可能性があると考えられます。
肩の亜脱臼と運動麻痺との関係
続いて、亜脱臼と運動麻痺との関係を紹介します。
前提として、私たちヒトは、脳の指令が脊髄、筋肉へと伝わることによって手を動かせています。
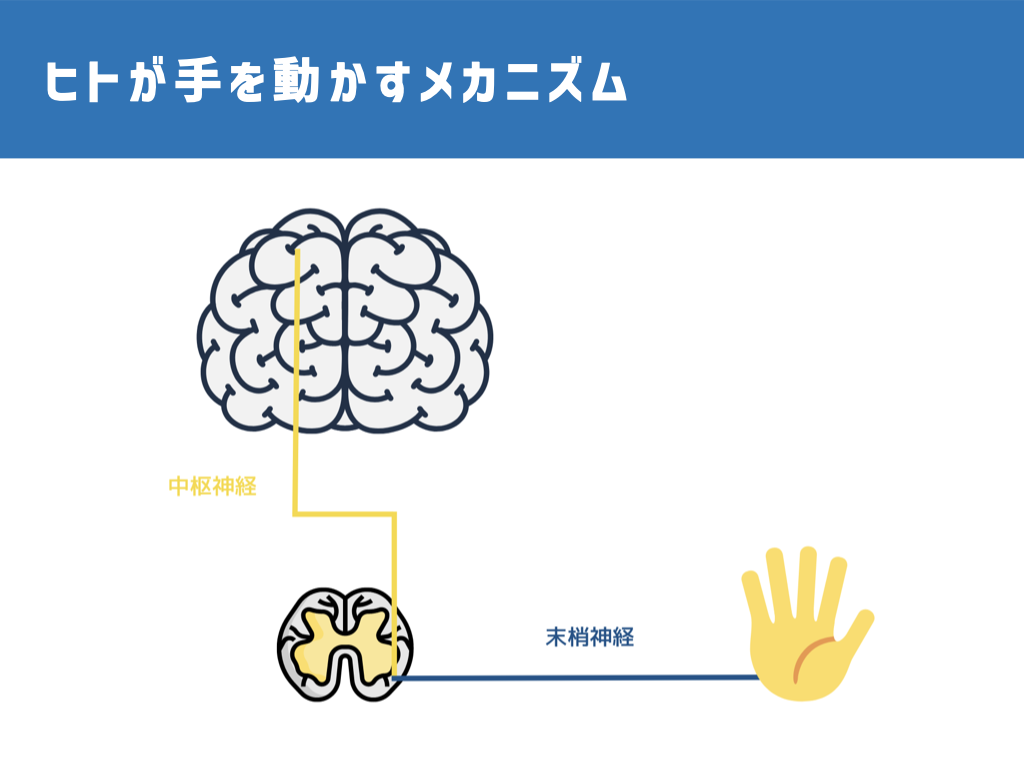
指令が脳から筋肉まで伝わらなくなると、運動麻痺という手足を動かせなくなってしまう(あるいは動かしにくくなってしまう)症状が表れます。
脳卒中になると、脳と脊髄とを結ぶ神経が損傷され、指令が伝わらなくなることで運動麻痺が表れます。
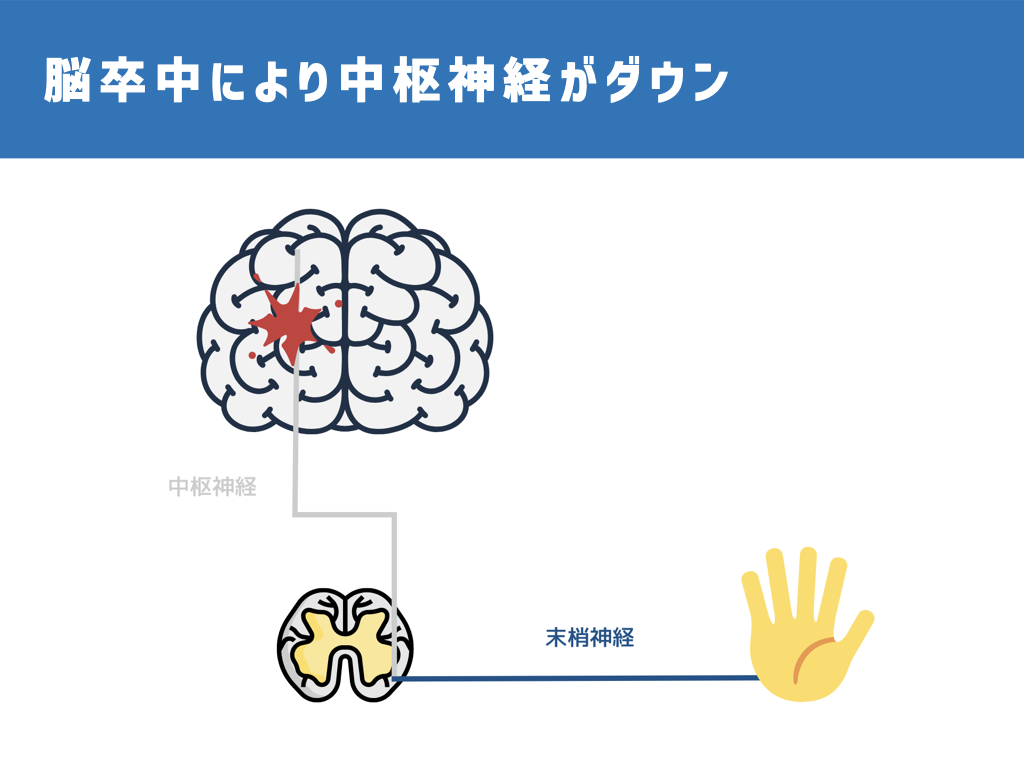
これは、脳卒中によって一般的に生じる症状です。
しかし、肩の亜脱臼があると、脳と脊髄の間だけでなく、脊髄と筋肉の間でも指令が届きにくくなる可能性があります。
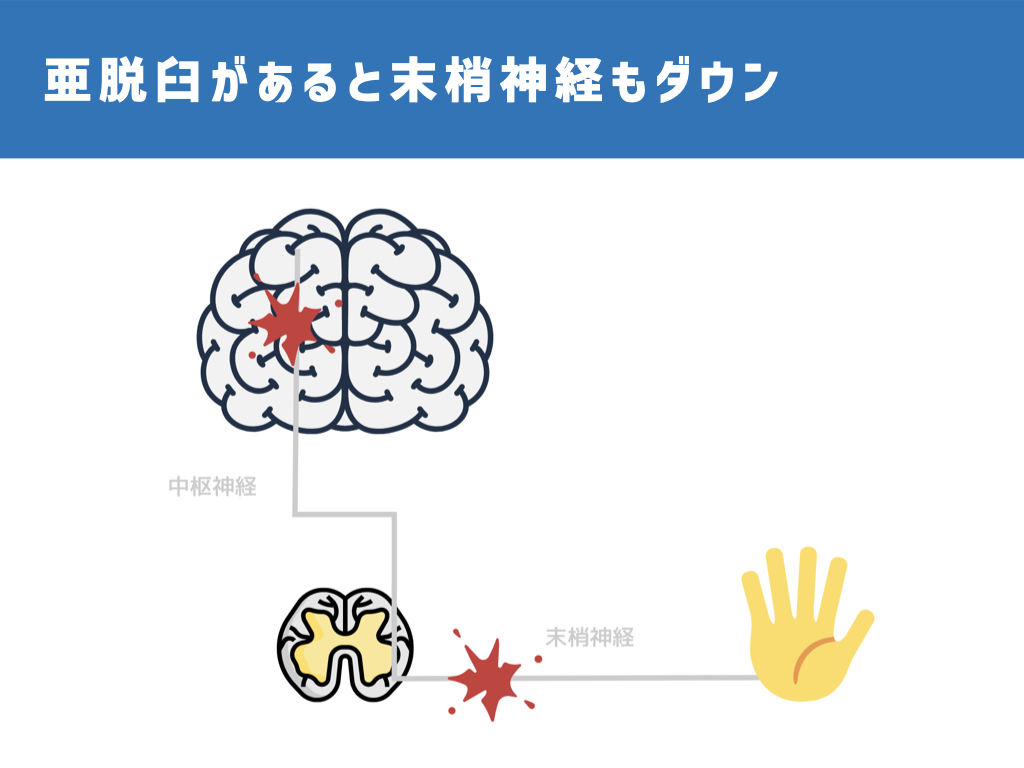
2021年の研究にて、亜脱臼がある脳卒中患者さんとない患者さんとで腕の末梢神経の機能に違いがあるのかどうか調査されました。
結果として、亜脱臼がある患者さんは腕の末梢神経の機能が低下していることが明らかになりました。
つまり、脊髄から筋肉へ指令が伝わりにくくなり、動かしにくくなっている可能性があるということです。
原因は断定できませんが、亜脱臼によって上腕骨が落下したり、肩甲骨と上腕骨の位置関係が崩れてしまうことで末梢神経を圧迫し、機能低下に陥らせてしまっているという可能性があります。
このことから、亜脱臼がある患者さんは脳卒中による運動麻痺だけでなく亜脱臼による運動麻痺が重なり、より動かしにくくなってしまっている可能性があります。
ちなみに、この研究で亜脱臼があると定義されたのは1横指以上の亜脱臼がある場合でした。
1横指というのは私たちの指を横にしたときの長さで、だいたい1cmくらいです。
1横指くらい亜脱臼がある方は、もしかしたら末梢神経の機能低下による運動麻痺も重なっているのかもしれません。
肩の亜脱臼自体が問題ではない
さて、ここまで亜脱臼と痛みの関係、亜脱臼と運動麻痺の関係を紹介しました。
お話ししてきた通り、亜脱臼自体が痛みや運動麻痺を引き起こすのではなく、亜脱臼がある程度重度になると痛みや運動麻痺を引き起こす、ということがお分かりいただけたと思います。
したがって、亜脱臼=痛み、のように直接症状に結びついているわけではない、ということです。
このため、亜脱臼すべてを治療対象とすべきか、という議論が生まれます。
あとで紹介しますが、亜脱臼をちゃんとよくしようとすると、亜脱臼のためのリハビリを週5回、1ヶ月くらいは行う必要があります。
軽度の亜脱臼であれば痛みや運動麻痺を引き起こさない可能性が高いので、1ヶ月毎日リハビリを受けられるのであれば、亜脱臼ではなく手の運動機能向上のためにリハビリを行ったほうがよいのではないか、ということです。
もちろんこの点についてはご本人様やご家族様の価値観によるところですので一概には言えません。
ただ、このように亜脱臼の性質を把握できていると、限りあるリハビリの時間を、ご自身のために、有効に使う判断ができるのではないかと思います。
肩の亜脱臼の検査方法
続いて、亜脱臼の検査方法について紹介します。
- レントゲンによる検査
- 超音波による検査
- 触診による検査
レントゲンや超音波による検査は病院によっては行えますが、亜脱臼のためだけには行ってくれないところもあります。
ここでは、もっとも一般的な検査である『触診による検査』のやりかたを紹介させていただきます。

この検査でスコア1以上のとき、亜脱臼があると判断されます。
そして、このスコアを1ヶ月、2ヶ月、3ヶ月と追跡することで、たとえばスコアが3から1に変化した場合、『亜脱臼が改善した』というように判断します。
方法を知ってさえいれば病院でもご自宅でもどこでもできる検査法なので、担当セラピストさんに確認しながらご自身の亜脱臼がどれくらいなのか判断してみてください。
肩の亜脱臼に対するリハビリ
最後に脳卒中患者さんの肩の亜脱臼に対するリハビリの方法をお伝えします。
電気刺激
ひとつ目の方法は電気刺激です。
日本脳卒中学会から出されている脳卒中治療ガイドライン2021によると、亜脱臼に対しては電気刺激を行うことは妥当であると記載されています。
ただ、2017年の研究によりますと、亜脱臼への電気刺激は、急性期・回復期の脳卒中患者さんには有効だったものの、慢性期の脳卒中患者さんには有効とは言えない、と報告されています。
慢性期というのは発症から概ね6ヶ月以上経過された時期を指します。
ざっくりですが、病院に入院されている時期は急性期や回復期、退院されてからは慢性期に該当することが多いです。
ですので、ガイドラインによると電気刺激は妥当であるとされているものの、亜脱臼をリハビリでよくしようとするなら、急性期や回復期のうちに手を打っておかないといけない、ということになります。
神経筋電気刺激を使った電気刺激のやりかた
さて、電気刺激を使った亜脱臼のリハビリについて、2つの研究論文を参考に、紹介させていただきます。
ひとつ目は、神経筋電気刺激という電気刺激を行い、亜脱臼が改善した報告です。
2014年の研究では、発症3ヶ月以内の脳卒中患者さん24人に対し、神経筋電気刺激という電気刺激を、麻痺した側の棘上筋(肩甲骨の上の方の筋肉)、三角筋後部線維(肩の筋肉の後ろの部分)に対して実施しました。
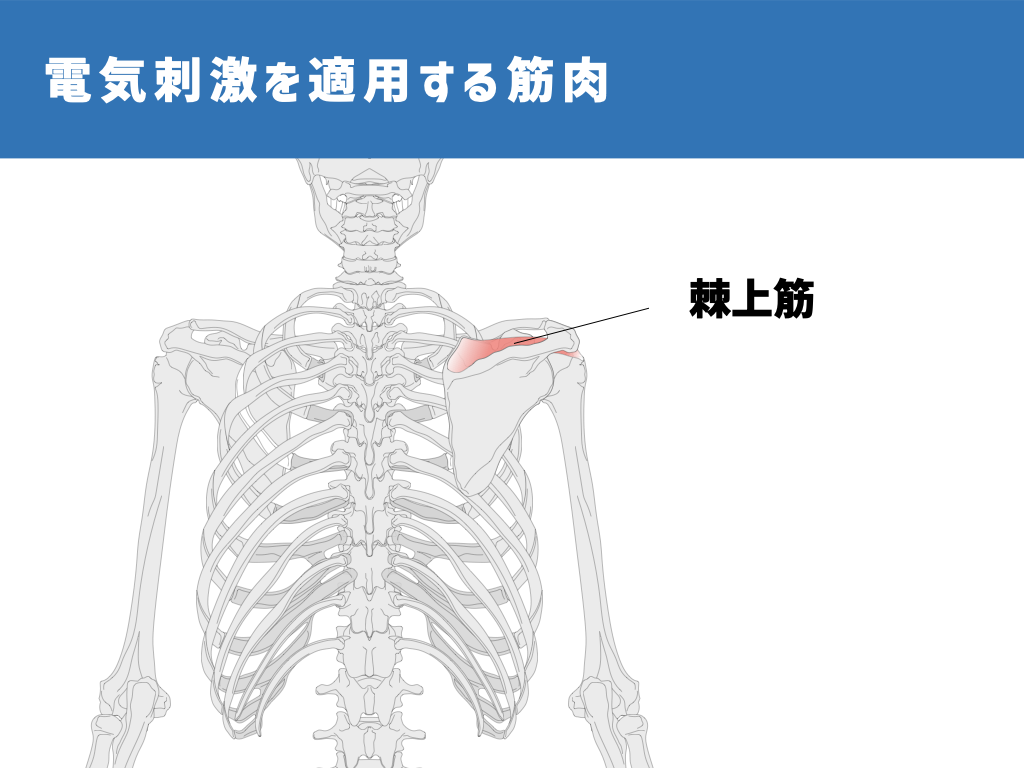
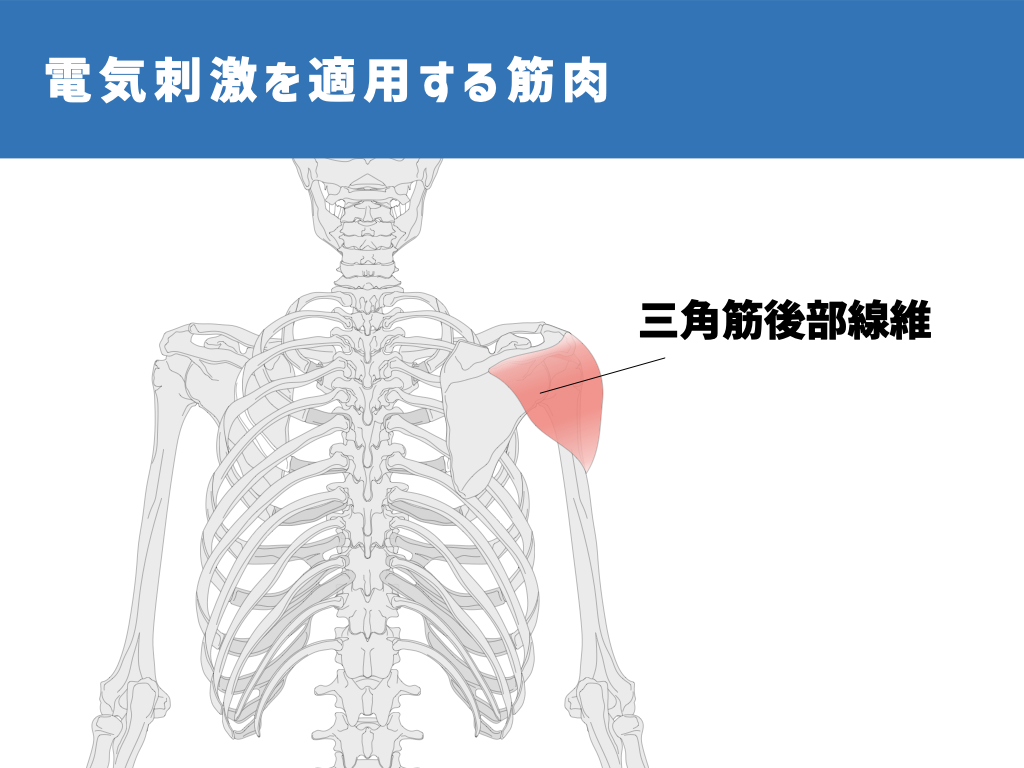
1回あたり30〜60分、週5回、5週間実施することで、およそ12〜13mmあった亜脱臼が10mm弱に改善したことを報告しています。
さらに、棘上筋、三角筋後部線維に加え、上腕二頭筋長頭(力こぶの筋肉の上の方)にも電気を追加することで、およそ13mmあった亜脱臼がおよそ6mmまで改善したことも報告しています。
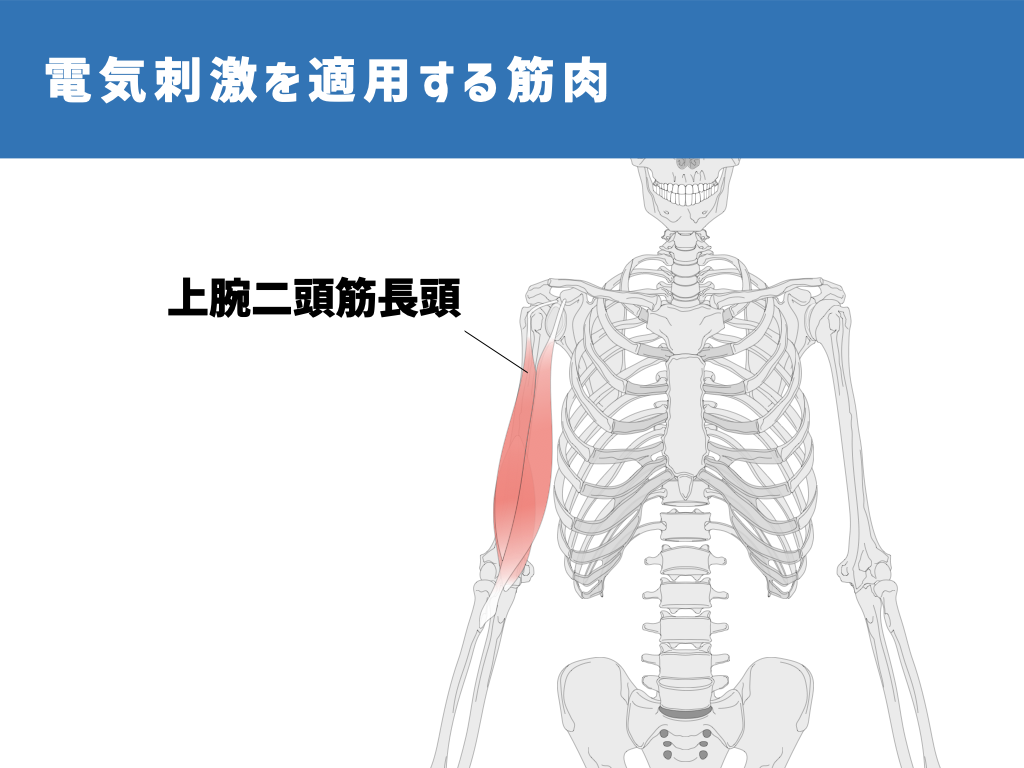
このように、神経筋電気刺激を実施することによって、亜脱臼を改善することが可能です。
筋電トリガー式電気刺激を使った電気刺激のやりかた
ふたつ目は、筋電トリガー式電気刺激という電気刺激を行い、亜脱臼が改善した報告です。
2017年の研究では、回復期の脳卒中患者さん20人に対し、筋電トリガー式電気刺激を、麻痺した側の棘上筋(肩甲骨の上の方の筋肉)、三角筋後部線維(肩の筋肉の後ろの部分)に適用し、肩関節外転(腕を外に開く動き)・肩関節伸展(腕を後ろに伸ばす動き)を行いました。
電気刺激と運動は併用されていまして、1回あたり30分、週5回、4週間実施されました。
結果として、このリハビリをやったグループは、リハビリ前後で5mm程度亜脱臼が改善したことを報告しています。
このように、電気刺激を行うことによって亜脱臼を改善させたと報告した研究は多数あります。
電気刺激について詳しく知りたい方はこちらの記事をご覧ください。
装具療法
ここまで電気刺激によって亜脱臼を改善する方法を紹介しました。
しかし、病院に入院されていた方は、亜脱臼に対して『肩装具』を勧められたことがあるのではないでしょうか?
肩装具というのは、肩甲骨に上腕骨を固定する装具です。

こちらのような、三角巾であることもあれば、オモニューレクサのようなしっかりした装具であることもあるのですが、いずれにせよ肩を固定してくれます。
肩装具も亜脱臼に対して有効であることを報告するエビデンスが出てきています。
ですが、万能というわけではないので注意が必要です。
肩の亜脱臼に対する肩装具の有効性
2017年の研究では、亜脱臼に対して肩装具の有効性が報告されている研究を世界中から集め、データ全体でみたときに肩装具が有効なのかどうかを検証しました。
まず、肩装具には3種類あることが報告されました。
ひとつめが三角巾型、ふたつ目が上腕骨近位部型、みっつ目が上腕骨近位・遠位部型です。

この中で三角巾型と上腕骨近位・遠位部型は亜脱臼に対して有効性が認められました。
一方、上腕骨近位部型については有効とは言えないという結果になりました。
つまり、亜脱臼に対して肩装具を使うのであれば三角巾型か上腕骨近位・遠位部型のいずれかが望ましいと言えます。
注意点としては、亜脱臼に対する肩装具の有効性を検証した研究は世界的に多くなく、今後、研究が増えてくると、今回お伝えした結果が変わる可能性があるということが挙げられます。
また、三角巾については、肘関節を曲げたまま固定するため、肘関節が固まってしまうのではないかという懸念もされています。
三角巾は布さえあればいつでも始められるという手軽さがあるのですが、こういったデメリットも踏まえて、担当セラピストと相談しながら総合的に判断していただけたらと思います。
また、肩装具は装着している間は肩の亜脱臼が改善するものの、基本的に外したらまた亜脱臼が出てしまいます。
冒頭で紹介した通り、亜脱臼が進行し、肩周りの筋肉や関節包が引き伸ばされて損傷してしまうのが痛みの原因になります。
そのため、痛みを予防したいという方は亜脱臼の進行を抑えるために肩装具が有効になるのですが、肩装具だけでは亜脱臼の進行を抑えてくれるだけで根本的な解決になりえません。
そこで、電気刺激との併用が大事になります。
現状、エビデンスから考えると、リハビリの時間は電気刺激を使って亜脱臼の『改善』を行い、リハビリ以外の時間は肩装具を使って亜脱臼の『予防』を行うのがベストと言えます。
肩装具はいつ外せばよいのか?
さて、よくいただくご質問に『肩装具はいつ外せばいいですか?』というものがあります。
肩装具は亜脱臼の進行を予防できるというメリットがあるものの着脱が面倒なので、外せるなら外したい、という方が多いです。
ただ、ここまで説明してきたとおり、亜脱臼は進行して重度になると痛みや運動麻痺を引き起こす可能性があります。
ですので、外すタイミングを間違えてはいけません。
では、外すタイミングはいつごろなのでしょうか?
私たちBRAINは、『発症から3ヶ月』を目安としてお伝えしています。
こちらの図をご覧ください。
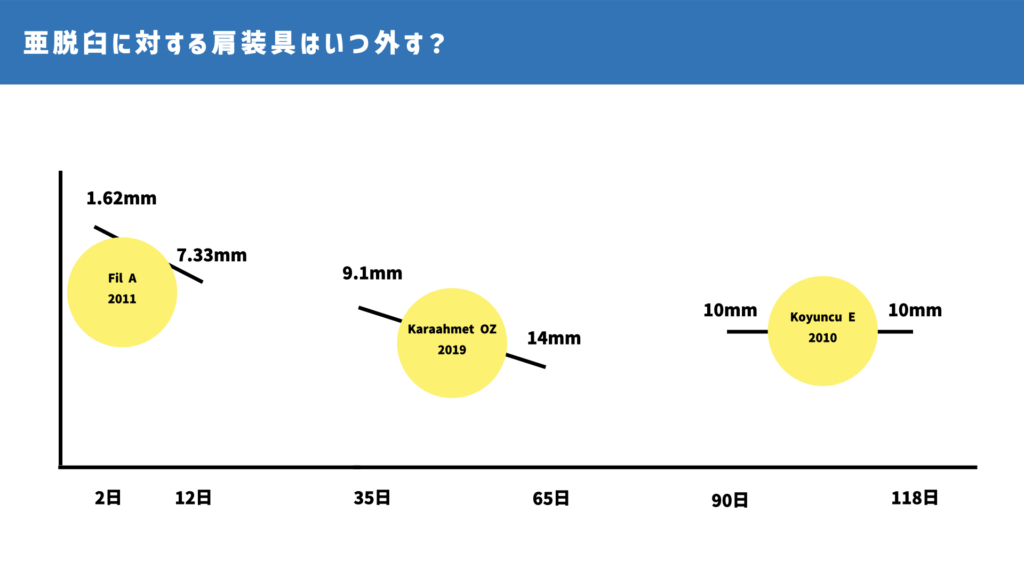
これは複数の研究データを集めた資料なのですが、2011年の研究では発症2日から亜脱臼が悪化することを報告しています。
また、2019年の研究では発症35日から65日まで亜脱臼が悪化することを報告しています。
一方、2010年の研究では発症90日から118日まで亜脱臼が変化していないことを報告しています。
冒頭でお伝えした通り、亜脱臼というのは弛緩性麻痺のときに筋肉が緩むことで発生・悪化します。
運動麻痺は弛緩性麻痺から徐々に痙性麻痺へ以降していき、ある程度のタイミングで弛緩していた、つまり緩んでいた筋肉は固くなり、亜脱臼が悪化しなくなります。
複数の研究データを読んでいくと、発症3ヶ月以降は亜脱臼が悪化していないことが報告されています。
一般的に、痙性麻痺へ移行するタイミングとも重なります。
このことから、発症3ヶ月、を目安にしていただけるとよいのではないかと思います。
ただ、個人差がありますので『発症3ヶ月経ったからすぐに外しちゃおう』という判断は避けてください。
もし肩装具を外して亜脱臼が悪化するようでしたら再装着をしていただいた方がよいです。
亜脱臼の検査、再装着の判断についてはセラピストさんに相談しながら、慎重に進めていただくことをおすすめします。
課題指向型訓練や促通反復療法が有効である可能性も?
上述の通り、一般的に肩の亜脱臼を改善させるためには電気刺激がベターではあります。
一方で、BRAINでは課題指向型訓練や促通反復療法などの肩の筋肉を使うリハビリによって、ご利用者様の亜脱臼が0.5〜1.0cmほど改善する経験をしています。
課題指向型訓練は腕や手の運動をよくするリハビリです(詳しくはこちらの記事をご覧ください)。
手を前に伸ばす動作や物品をつかむ動作を練習するのですが、その中で肩の筋肉を使います。
肩の筋肉を使うことによって筋肉が強化され、副産物として肩の亜脱臼が改善したものと考えています。
リハビリでよくしたいのが肩の亜脱臼だけなら電気刺激がよいと思いますが、運動もよくしたいのであれば、電気刺激だけでなく課題指向型訓練など肩の筋肉を使うリハビリを行ってもよいかもしれません。
亜脱臼に対するリハビリは必要か?
さて、先ほどもお伝えしましたが、ここまでの情報を踏まえて『本当に亜脱臼のリハビリが必要なのか?』を検討いただけたらと思います。
まず亜脱臼自体は大きな問題ではありません。
亜脱臼が進行・悪化することで痛みや運動麻痺などの症状が生じます。
亜脱臼の進行についてはしっかりモニタリングしておく必要がありますが、悪い状態でないのであればあえて亜脱臼に対しては介入をせず、もしくは肩装具の装着にとどめておき、貴重なリハビリの時間を手の運動機能改善にあてた方が有効かもしれません。
この判断をするためには患者さん・ご家族様の価値観に加え、ここで紹介した研究データが参考になると思います。
よかったらこの動画を見返していただき、ご自身が亜脱臼のリハビリをすべきかどうかについて検討いただけたらと思います。
BRAINでは東京都世田谷区の店舗リハビリおよび東京23区内のご自宅での訪問自費リハビリサービスを提供しています。
経験年数8年以上の認定理学療法士・認定作業療法士がエビデンスに基づく脳卒中専門リハビリを行ないます。
亜脱臼のアセスメント、リハビリ、肩装具などしっかり対応させていただきます。
亜脱臼を含めて腕や手の運動機能を改善させたい、という方はぜひBRAINへお問い合せくださいませ。
リハビリの無料体験を実施中!
といった方から選ばれています!
参考文献
Jeon S, Kim Y, Jung K, Chung Y. The effects of electromyography-triggered electrical stimulation on shoulder subluxation, muscle activation, pain, and function in persons with stroke: A pilot study. NeuroRehabilitation. 2017;40(1):69-75.
Kalichman L, Ratmansky M. Underlying pathology and associated factors of hemiplegic shoulder pain. Am J Phys Med Rehabil. 2011 Sep;90(9):768-80.
Huang SW, Liu SY, Tang HW, Wei TS, Wang WT, Yang CP. Relationship between severity of shoulder subluxation and soft-tissue injury in hemiplegic stroke patients. J Rehabil Med. 2012 Sep;44(9):733-9.
Li X, Yang Z, Wang S, Xu P, Wei T, Zhao X, Li X, Zhang Y, Li Y, Mei N, Wu Q. Impact of shoulder subluxation on peripheral nerve conduction and function of hemiplegic upper extremity in stroke patients: A retrospective, matched-pair study. Neurol Res. 2021 Jun;43(6):511-519.
Lee JH, Baker LL, Johnson RE, Tilson JK. Effectiveness of neuromuscular electrical stimulation for management of shoulder subluxation post-stroke: a systematic review with meta-analysis. Clin Rehabil. 2017 Nov;31(11):1431-1444.
Manigandan JB, Ganesh GS, Pattnaik M, Mohanty P. Effect of electrical stimulation to long head of biceps in reducing gleno humeral subluxation after stroke. NeuroRehabilitation. 2014;34(2):245-52.
Jeon S, Kim Y, Jung K, Chung Y. The effects of electromyography-triggered electrical stimulation on shoulder subluxation, muscle activation, pain, and function in persons with stroke: A pilot study. NeuroRehabilitation. 2017;40(1):69-75.
Manigandan JB, Ganesh GS, Pattnaik M, Mohanty P. Effect of electrical stimulation to long head of biceps in reducing gleno humeral subluxation after stroke. NeuroRehabilitation. 2014;34(2):245-52.
Nadler M, Pauls M. Shoulder orthoses for the prevention and reduction of hemiplegic shoulder pain and subluxation: systematic review. Clin Rehabil. 2017 Apr;31(4):444-453.











