
脳梗塞や脳出血(以下、脳卒中といいます)を発症された方へのリハビリとして、経頭蓋磁気刺激(Transcranial Magnetic Stimulation:TMS)が注目されています。
TMSは世界中で研究されており、現在までに幅広い効果が報告されています。
本記事では、脳卒中リハビリにおけるTMSの効果と適応基準、メリットとデメリットを紹介します。
情報の信頼性について
・本記事はBRAIN代表/理学療法士の針谷が執筆しています(執筆者情報は記事最下部)。
・本記事の情報は、基本的に信頼性の高いシステマティックレビュー研究から得られたデータを引用しています。
リハビリの無料体験を実施中!
といった方から選ばれています!
脳梗塞リハビリにおけるTMSの効果
最初に結論です。
2024年現在、世界中のエビデンスの中から信頼性の高い情報をまとめると、下記の症状に対して有効であると言えます。
- 腕や手の運動麻痺
- バランス
- 筋力
- 全般的認知機能
- 半側空間無視
- 失語症
- 日常生活の自立度
ただし、TMSの有効性が報告されている症状は他にもあります。
以下、詳しく説明します。
↑YouTubeでも簡単に解説していますのでよかったらご覧ください。
脳卒中後遺症に対するTMSのエビデンス
TMSの効果【手】

TMSは脳卒中後の腕や手の運動障害を改善させる上で有効であることが報告されています(Zhang L 2017, Sánchez-Cuesta FJ 2023, Vabalaite B 2021, Xiang H 2019, Lüdemann-Podubecká J 2015)
なお、TMSは急性期(発症から2週間未満)、亜急性期(発症2週間〜6ヶ月)、慢性期(6ヶ月以上)のいずれの病期においても有効であると報告されており、発症からの期間にかかわらず効果を期待することができます。
また、TMS実施後の長期効果も認められました。これは、TMSでよくなった動きが長い間、維持されるということです。
なお、TMSを腕や手のリハビリとして使用する場合はプライミングとして活用することが有効とされており、リハビリの前にTMSを行うことで、リハビリの効果を高めることができます(da Silva ESM 2020)。
プライミングとは?
先行する刺激が後の刺激を促進または抑制する効果のことを指します。TMSリハビリにおいては、TMSが先行刺激、リハビリが後続刺激となり、TMSを実施することでリハビリ効果を促進することができます。
TMSの効果【脚・歩行】

TMSは、脳卒中後の歩行速度を向上させる上で有効であることが複数の研究で報告されています(Tung YC 2019, Vaz PG 2019, Li Y 2018)。
歩行速度が速いというのは、ある程度の筋力や関節の柔軟性、バランスなどを持っているということであり、歩行における総合的な能力が高いことを意味します。
一方で、脚・足の運動機能や歩行自立度を向上させる上では有効とはいえないと報告されています(Vaz PG 2019, Li Y 2018)。
脚・足の運動機能の向上とは?
『つま先を上げられるようになる』『立った状態で膝関節だけを曲げられるようになる』『足首を素早く動かせるようになる』などのいわゆる『分離運動・単関節運動がよくなること』を指します。
歩行自立度とは?
『誰かの手伝いなしに一人で歩けるようになる』ことを指します。例えば、ご家族の方が支えないと歩けない状態から、杖や装具を使ってひとりで歩けるようになると、歩行自立度が向上した、と表現します。
まとめると、TMSを行うことで『歩行速度は速くなるものの、脚・足の運動機能や歩行自立度はよくなるとは言えない』ということです。
TMSの効果【高次脳機能】

以下、TMSの高次脳機能への効果を症状別に説明します。
全般的認知機能・記憶・遂行機能
TMSは脳卒中後の全般的認知機能・記憶機能・遂行機能を向上させる上で有効であることが報告されています(Li KP 2023, Gao Y 2023, Xie H 2023, Xu WW 2022)。
全般的認知機能(General Cognitive Function)とは?
私たちが考えたり、物事を理解したり、新しいことを学んだり、問題を解決するために使う、頭の中での様々な活動全てを指す言葉です。これには、新しい情報を覚えること、話したり読んだりした内容を理解すること、見たものを認識すること、そして論理的に物事を考えることなど、日常生活で必要な多くの思考作業が含まれています。長谷川式簡易知能評価(HDS-R)やMini-Mental State Examination(MMSE)、Montreal Cognitive Assessment(MoCA)などで評価されます。
遂行機能(Executive Function)とは?
目標を達成するために必要な計画や行動を上手に管理する脳の能力のことです。日々の生活で、何を先にやるべきか決めたり、注意を集中させたり、自分をコントロールしたり、タスクを切り替えたり、問題を解決したりするとき、この遂行機能が活躍しています。つまり、目標に向かって効率的に物事を進めるための「脳の指揮官」のようなものです。この能力は、Behavioural Assessment of the Dysexecutive Syndrome(BADS)などで評価されます。
Li KP(2023)によると、TMSの刺激方法は『高頻度rTMS』、刺激部位は『左背外側前頭前野』が有効であると報告されました。ただし、Xu WW(2022)は『低頻度刺激』『高頻度刺激』いずれも有効であることを報告しています。
また、Gao Y(2023)は、TMS単独ではなく『TMSと認知機能トレーニングを組み合わせること』が有効であることを報告しました。
腕や手のリハビリと同様に、TMSはプライミングとして行うのが望ましいと言えるでしょう。
Chen X(2023)は、TMSは認知機能低下を有する脳卒中患者さんの日常生活の自立度を向上させる上で有効であると報告しました。
脳卒中によって全般的認知機能の低下が生じると、おひとりで生活することが難しくなりご家族の介護負担が増えることがありますが、TMSは光明になるかもしれません。
このように、全般的認知機能、記憶機能、遂行機能などいわゆる高次脳機能障害があると日常生活に支障をきたすことがありますが、TMSによって改善を期待できます。
半側空間無視
TMSは、脳卒中後の半側空間無視を改善させる上で有効であることが複数の研究で報告されています(Houben M 2021, Yang FA 2023, Cotoi A 2019, Salazar APS 2018, Li L 2022)。
半側空間無視(Unilateral Spatial Neglect)とは?
主に左側の空間や物体を認識できなくなってしまう症状で、歩行中に物や人にぶつかってしまったり、食事をするときに左側に置いてある食べ物を見落として食べ損ねてしまったりと、日常生活に支障がでます。
半側空間無視に対しては低頻度rTMS、高頻度rTMS、シータバースト刺激といった複数の刺激方法で有効性が報告されていますが、ほとんどの研究では、連続的シータバースト刺激を非損傷半球の後部頭頂皮質に適用しています。
また、Li L(2022)は半側空間無視に対してはシータバースト刺激がもっとも安定して効果を期待できると結論づけられています。
半側空間無視をよくしたいのであれば、シータバースト刺激を活用するのがよいと言えるでしょう。
その他、複数の研究で高次脳機能障害に対する有効性が報告されています(Dionísio A 2018, Veldema J 2020, Fan J 2018, van Lieshout ECC 2019)。
半側空間無視のリハビリについて詳しく知りたい方は以下の記事をご覧ください。
TMSの効果【言語】

TMSは、脳卒中後の失語症を改善させる上で有効であることが複数の研究によって報告されています(Zhang J 2021, Kielar A 2022, Shah-Basak PP 2019, Bucur M 2019, Yao L 2020, Verónica Pérez-Martínez 2023, Dionísio A 2018, Gholami M 2022)。
失語症(aphasia)とは?
話す、理解する、読む、書くといった言語に関する能力が損なわれる症状です。脳の特定の部位が傷つくことで、言葉を話したいのに上手く話せなかったり、人が言っていることを理解できなかったりします。言葉を使ってコミュニケーションを取るのが難しくなるので、日常生活に大きな影響が出ることがあります。
TMSで失語症の改善を報告したほとんどの研究では、低頻度rTMSを右下前頭回三角部へ適用しています。
Kielar A(2022)によると、低頻度刺激を1日20~40分、右下前頭回三角部に10~15セッション行うことで、言語の改善が最長12ヵ月間観察されることが示されています。
また、Yao L(2020)は、脳卒中後の失語症を改善する上で低頻度rTMSと言語リハビリを週5日、2週間実施することが有効であることを報告しました。
なお、脳を直接刺激する方法としてTMS以外に直流電気刺激(tDCS)という方法もあります。
Bucur M(2019)とShah-Basak PP(2019)はTMSとtDCSで失語症への改善効果が異なるのかどうかを検証しました。
結果として、TMSは脳卒中後の回復期(亜急性期)で慢性期でも有効だったものの、tDCSは慢性期でのみ有効と報告されました。
脳卒中後、比較的早期から行うのであればTMSがよさそうです。
このように、TMSは脳卒中後の失語症に対しても有効であるというエビデンスがあります。
TMSの効果【嚥下障害】

TMSは、脳卒中後の嚥下障害を改善させる上で有効であることが複数の研究で報告されています(Liao X 2016, Yang SN 2015, Hsiao MY 2023, Tan SW 2022, Dionísio A 2018, Wang T 2021, Pisegna JM 2015)。
嚥下障害(dysphagia)とは?
食べ物や飲み物を飲み込む過程で問題が起きる状態のことです。脳卒中や他の神経系の病気、加齢などによって、飲み込む動作をコントロールする脳や筋肉が正常に働かなくなったときに起こります。嚥下障害があると、食べ物や飲み物が食道ではなく気管に入ってしまう「誤嚥」のリスクが高まり、肺炎などの深刻な問題を引き起こす可能性があります。
脳卒中後の嚥下障害に対するTMSは、さまざまな条件で検証されており、TMSの刺激方法や刺激部位については意見が分かれています。
Sun M(2023)は、脳卒中後の嚥下障害に対するTMSの最適な条件を検討し、結果として、高頻度rTMSを脳卒中によって損傷した大脳半球に行うことが有効であると報告しました。
嚥下障害に対するTMSは刺激条件設定を熟考する必要がありますが、有効性については認められています。
TMSの効果【その他】
痙縮
Xu P(2021)は、TMSは脳卒中後の痙縮を改善させる上では有効とはいえないと報告しました。
一方で、Fan J(2022)はTMSが脳卒中後の痙縮を改善させる上で有効という報告をしています。
2つの研究で相反する結果になっており、痙縮に対しては効果の個人差が大きいようです。
これに対し、McIntyre A(2018)は脳卒中後の痙縮に対するrTMSの効果として① TMS前後で痙縮が改善するか② TMSはTMS以外の方法よりも痙縮を改善させるか、の2つを検証しました。
結果として
- TMSを実施する前後で痙縮は改善する
- TMS以外の治療法と比べるとTMSが特別有効とは言えない
ことを報告しています。
上記のエビデンスをまとめると、TMSは基本的には運動機能を向上させるために利用し、副次的な効果として痙縮の改善を期待するくらいがよいのかもしれません。
痙縮の改善のみを目的にリハビリを行うなら、ボツリヌス毒素、電気刺激、振動刺激、ストレッチなど別の方法が望ましいでしょう。
感覚障害
Chen G(2022)は、TMSが脳卒中後の感覚障害を改善させる上で有効であることを報告しました。
刺激方法は『高頻度rTMS』または『低頻度rTMS』で、刺激部位は『一次運動野』『一次体性感覚野』が望ましいとされています。
なお、10回未満の刺激では有効とは言えないという結果になっており注意が必要です。
小脳性運動失調
Xia Y(2023)は小脳に対するrTMSの有効性を検証し、脳卒中後の運動失調症状を改善させることを報告しました。
運動失調とは、手や足が振るえたり、バランス能力が著しく低下する症状です。
運動失調に対するリハビリのエビデンスは少なく、rTMSは新しい選択肢として期待がかかります。
痛み
Mulla SM(2015)は、脳卒中後の痛みに対して有効な治療法を検証しました。
TMSの有効性も検証されたのですが、残念ながら痛みに対してはTMSは有効とは言えないという結果になっています。
一方、Xu XM(2020)は、TMSが脳卒中後の痛みを改善させる上で有効であることを報告しています。
このように、痛みに対するTMSの効果については意見が分かれています。
痛みは複雑な病態を呈することから、病態によってTMSの効果が変わることが予想されます。
脳卒中後うつ
TMSは、脳卒中後うつを改善させる上で有効であることが報告されています(Shen X 2017, Shao D 2021)。
脳卒中後うつとは、脳卒中患者さんにみられるうつ症状のことです。有病率は30%ほどとされており、およそ3人に1人が持っているという計算になります。
特にアジア人に対しては効果をより期待できるという報告もなされています(Shao D 2021)。
睡眠障害
Guo J(2022)は、TMSが脳卒中後の睡眠障害を改善させる上で有効であることを報告しました。
厳選されたエビデンスから考えるTMSの効果

さて、上述のように、TMSは広く有効性が報告されていますが、本記事の冒頭では7つの効果のみを紹介しました。
TMSの有効性を報告した論文は玉石混淆であると言われており、質の低いエビデンスもたくさんあります。
Kim WJ(2020)は、世界中で報告されているTMSのエビデンスの質、すなわち情報の信頼性について調査しました。
結果として、『脳卒中患者の治療にTMSを日常的に使用するための質の高いエビデンスは不足している』と結論づけられています。
簡単に言うと、TMSのエビデンスには『偽の情報が紛れ込んでいる可能性がある』ということです。
そこで、2023年10月にStrokeという雑誌で公開された【Evidence of rTMS for Motor or Cognitive Stroke Recovery: Hype or Hope?】という研究論文では、品質の高いエビデンスだけをまとめ、本当にTMSが有効なのか精査しました。
つまり『真実の情報である可能性が高い情報だけをまとめた研究』ということです。
結果として、
脳卒中発症3ヶ月以内であれば…
- 腕や手の動き
- バランス
- 筋力
- 全般的認知機能
- 半側空間無視
- 言語(コミュニケーション)
- 日常生活の自立度
脳卒中発症3ヶ月以降であれば…
- 腕や手の動き
- 全般的認知機能
- 半側空間無視
- 言語(言語理解・記銘・コミュニケーション)
…に対して有効であることが認められています。
このことから、TMSはすべての症状に対して有効とは言い難いものの、やはり広い症状に対応できる介入方法であることが明らかになりました。
TMS(Transcranial Magnetic Stimulation)とは?

TMSはTranscranial Magnetic Stimulationの略語であり、日本語では『経頭蓋磁気刺激』と言われます。
脳に磁気刺激を与えることで脳を活性化します。
脳卒中リハビリテーションでは、脳を活性化した状態で手や歩行、高次脳機能のリハビリを行うことでリハビリ効果を高めることができます。
また、TMSには以下の4つの種類があります。
低頻度刺激(Low Frequency repetitive Transcranial Magnetic Stimulation:LF-rTMS)
1Hz以下の頻度で行われるTMSで、対象となる脳領域の神経細胞活動を抑制する効果があります。
低頻度刺激を脳卒中によるダメージを受けていない大脳半球に適用することで、ダメージを受けた大脳半球に対する過剰な抑制を緩和し、損傷した側の機能回復を促進することをねらいます。
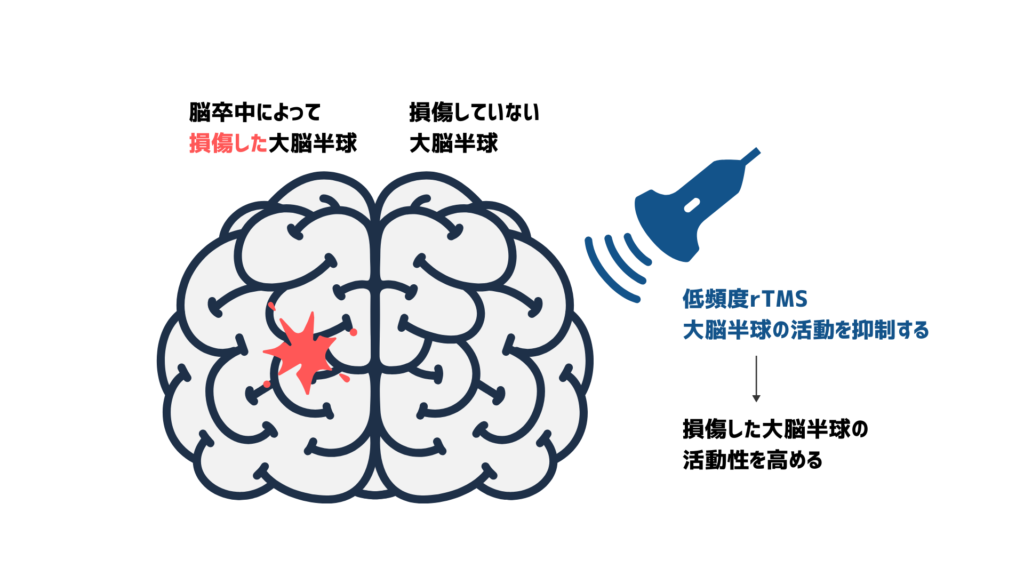
運動機能を回復させるために、非損傷半球の一次運動野をターゲットにして実施されることが多いです。
高頻度刺激(High Frequency repetitive Transcranial Magnetic Stimulation: HF-rTMS)
5Hz以上、通常は10Hzから20Hzの範囲で行われるTMSで、神経細胞の活動を促進する効果があります。
高頻度刺激を脳卒中でダメージを受けた大脳半球に適用することで、脳領域の神経活動を刺激し、回復を促進するために用いられます。
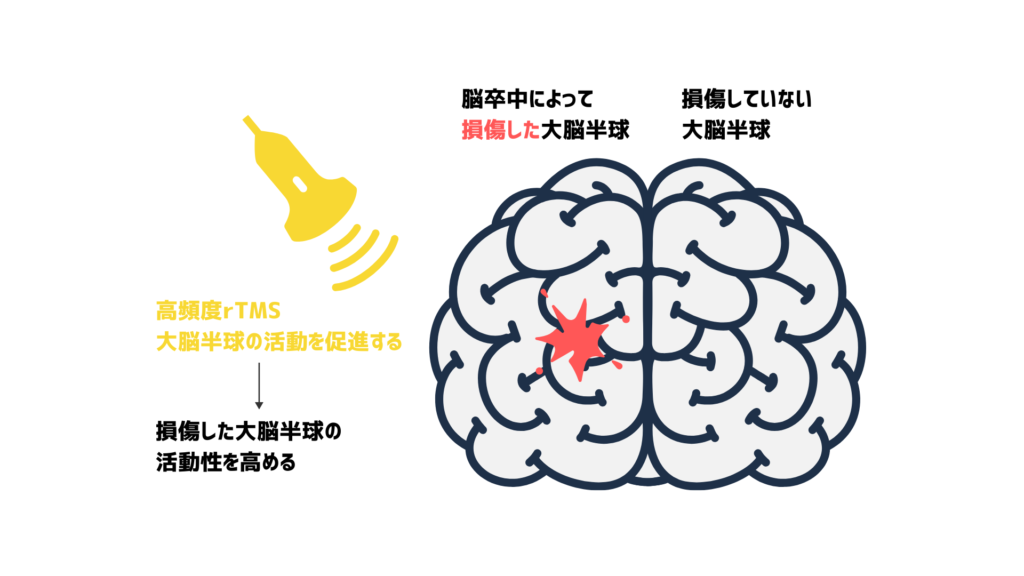
高頻度刺激は低頻度刺激やシータバースト刺激よりも研究が進んでおらず、適用されることが少ないです。
なお、Vabalaite B(2021)は、高頻度刺激が脳卒中後の腕や手の運動機能を向上させる上で有効であることを報告しており、効果がないわけではありません。
シータバースト刺激(Theta Burst Stimulation: TBS)
50Hzの高頻度パルスを短いバースト(5Hzの間隔)で連続的に用いる比較的新しい形式のTMSです。
シータバースト刺激は、低頻度や高頻度刺激に比べてより強力で持続的な神経可塑性の変化を引き起こすことが示唆されており、近年注目されています。
シータバースト刺激には『連続的シータバースト刺激(contentious Theta Burst Stimulation: cTBS)』と『間欠的シータバースト刺激(intermittent Theta Burst Stimulation: iTBS)』の2種類があります。
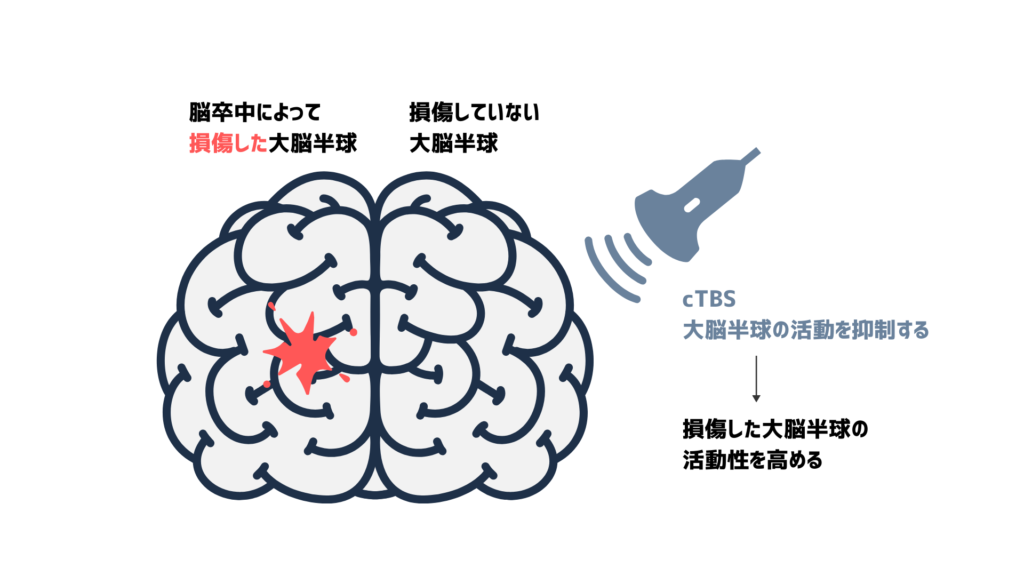
連続的シータバースト刺激(contentious Theta Burst Stimulation: cTBS)
一定の時間(例えば40秒間)連続して刺激を行います。
cTBSは神経活動を抑制する効果があります。
これにより、脳卒中後に過剰に活動してしまっている脳領域の活動を減少させることができます。
特定の脳領域の活動を調整する必要がある際に使用されます。
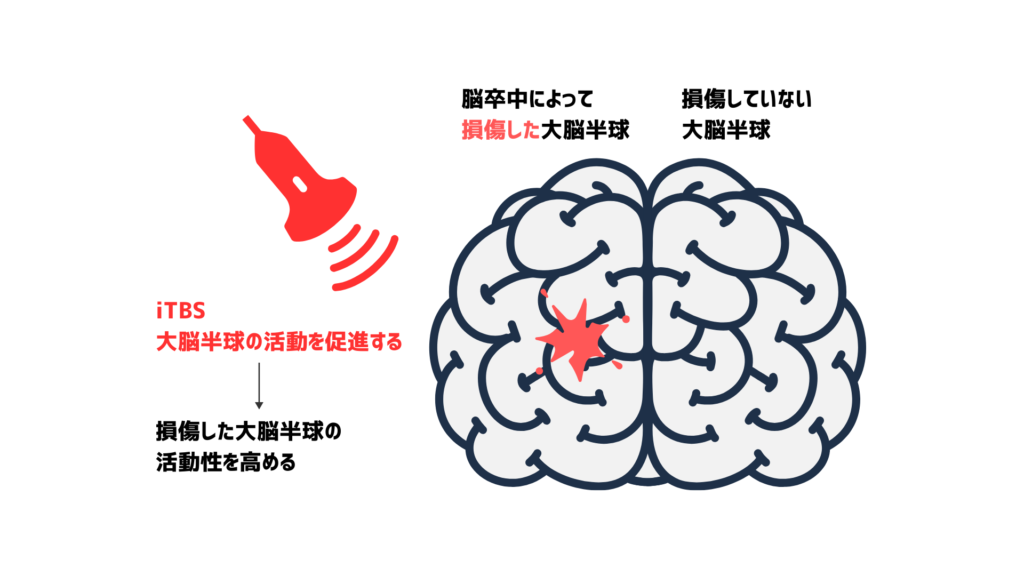
間欠的シータバースト刺激(intermittent Theta Burst Stimulation: iTBS)
iTBSは、短いバーストの磁気刺激を間欠的に送ります。
通常、数秒間の刺激の後に一定時間の休息期間が続きます(例えば、2秒間の刺激後に8秒間の休息)。
iTBSは神経活動を促進する効果があります。
これにより、脳卒中によって活動が低下している脳領域の機能を高めることができます。
脳卒中リハビリにおけるTMSの使いかたをまとめると以下の通りです。
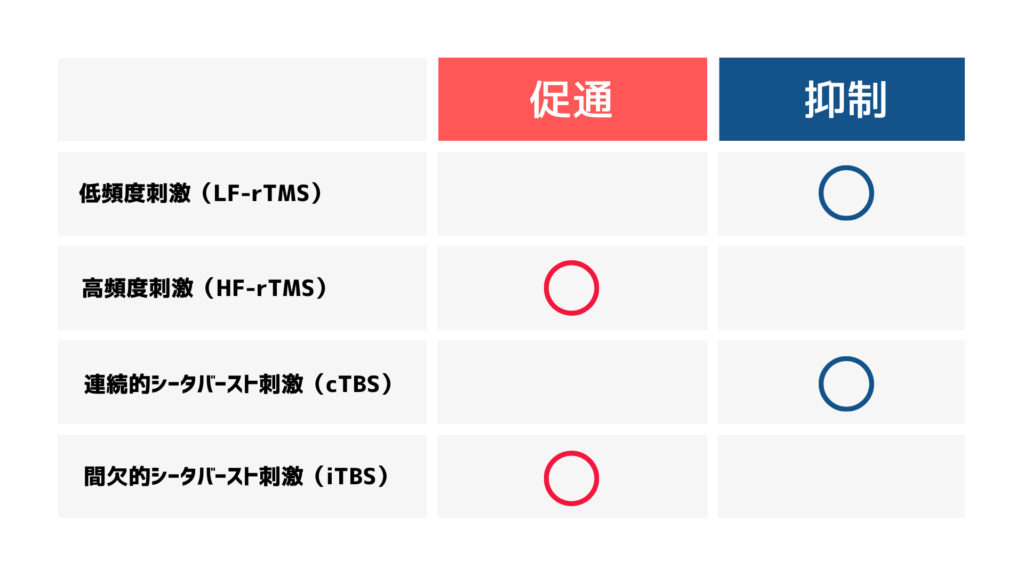
このように、TMSには4つのタイプが存在します。
TMSで期待する効果やリハビリプログラムの骨組みになるエビデンスに基づいて、刺激条件を選択することになります。
BRAINでは腕や手の運動機能向上を目的にTMSを使用することが多いため、基本的には間欠的シータバースト刺激を利用しています。
間欠的シータバースト刺激はまだ研究数が比較的少ないのですが、Zhang L(2017)の研究によると、低頻度刺激や高頻度刺激、連続的シータバースト刺激よりも期待される効果量が高いことが報告されています。
簡単に言うと、他の刺激方法よりも大きく改善する可能性があるということです。
ただし、Zhang L(2017)はいずれの刺激方法でも腕や手の運動機能を向上させる上で有効であることを報告しており、間欠的シータバースト刺激以外の刺激も有効であることは事実です。
TMSの適応基準

『治験・入院のための基準』と『TMS実施のための基準』があります。
TMS治験・入院のための基準
TMSを受けようと病院へ問い合わせると、
- 腕を肩の高さまで挙げられなければならない
- 日常生活動作が自立していなければならない
- 言語でコミュニケーションをとれなければならない
といった適応基準を伝えられることがあります。
これが『TMSを受けるための適応基準』だと捉えられる方もいらっしゃるのですが、これはあくまでも特定の病院でTMSを受ける場合の基準です。
例えば、治験でTMSの効果を検証している場合、治験のために予め定められた『参加者の基準(Inclusion Criteria)』というものを守る必要があります。
この中に『腕を肩の高さまで挙げられなければならない』などの運動機能や認知機能に関する基準が設けられているケースがあり、治験としてTMSを実施するならこれらの基準を満たさなければなりません。
また、TMSを入院して実施する場合は、入院生活をおひとりで送る必要があるため、『日常生活が自立している』『言語コミュニケーションがとれる』などの入院基準が設けられることがあります。
つまり、これらは『TMSの適応基準』ではなく、『治験・入院のための基準』だということです。
TMS実施のための基準
上記の基準を満たしていなくても、TMSは実施することが可能です。
ただし、以下の絶対禁忌に該当する場合はTMSを実施できません。
- 全身状態が落ち着いていない
- 半年間の間に痙攣発作の既往がある
- 刺激部位に近接する金属(人工内耳・磁性体クリップ・深部脳刺激や迷走神経刺激などの刺激装置)を有する
- 心臓ペースメーカーを有する
- シャント留置をしている
また、以下の相対禁忌に該当する場合はTMSを実施できないことがあります。
- 刺激部位に近接していない金属(体内埋没型の投薬ポンプ・頭蓋内のチタン製品・磁力装着する義歯・インプラントなど)を有する
- てんかん・痙攣発作の既往がある
- 痙攣発作のリスクのある頭蓋内病変を有する
- 痙攣発作を起こりやすくする薬物を服用している
- アルコール・カフェインなどの乱用・離脱時
- 妊娠している方
- 重篤な身体疾患を合併する場合 など
禁忌に該当しない場合はTMSが実施可能です。
BRAINでは治験でTMSを行っているわけではなく、入院も必要ないため、医師の診察のもと危険性がないと判断された方であればどなたでもTMSを実施いただけます。
TMSのメリットとデメリット

メリット
リハビリの効果を高めることができる
上述の通り、TMSは脳卒中リハビリに対するプライミングとして有効性が報告されており、リハビリ単独で実施するよりもTMS+リハビリで実施した方が効果が高いです(da Silva ESM 2020)。
例えば手の運動障害においては、手が動かせなくなる/動かしにくくなる原因として①左右大脳間のアンバランス②一次運動野の活動性低下③皮質脊髄路の活動性低下、などが明らかになっています。
TMSはこれらの原因に対処することができるため、脳や神経の活動性を高めた状態でリハビリを実施することが可能であり、リハビリの効果を高めることができます。
短時間で実施できる
TMSの刺激時間は10〜20分であり、短時間で実施することができます。
デメリット
副作用のリスクがある
TMSには以下の副作用があることが報告されています。
- 頭皮痛・頭痛
- 顔面の不快感
- 頸部痛・肩こり
- 頭痛
- 痙攣発作、失神
- 聴力低下、耳鳴りの増悪、めまいの増悪 など
いずれも頻度は高くないですが、医師による説明をお聞きいただき、副作用の発生リスクを理解いただいた上で実施する必要があります。
コストがかかる
TMSを病院で実施する場合は入院費用などがかかる他、数日〜数週間の時間が拘束されます。
その間、お仕事を休まれたり、入院の準備などが必要になります。
BRAINでは保険外リハビリ店舗でTMSを実施することができますが、通常のリハビリ費用に加えてTMSの費用が別途かかり、金銭負担も大きくなります。
BRAINでのTMS実施について
BRAINは世田谷店舗にTMSを用意しています。

医師の診察により問題ないと判断されればどなたでもすぐにお受けいただくことができますので、TMSのご利用を希望される方はBRAINヘお問合せください。
リハビリの無料体験を実施中!
といった方から選ばれています!
参考文献
Bai Z, Zhang J, Fong KNK. Effects of transcranial magnetic stimulation in modulating cortical excitability in patients with stroke: a systematic review and meta-analysis. J Neuroeng Rehabil. 2022 Feb 22;19(1):24.
Kim WJ, Rosselin C, Amatya B, Hafezi P, Khan F. Repetitive transcranial magnetic stimulation for management of post-stroke impairments: An overview of systematic reviews. J Rehabil Med. 2020 Feb 7;52(2)
Li KP, Sun J, Wu CQ, An XF, Wu JJ, Zheng MX, Hua XY, Xu JG. Effects of repetitive transcranial magnetic stimulation on post-stroke patients with cognitive impairment: A systematic review and meta-analysis. Behav Brain Res. 2023 Feb 15;439:114229.
Gao Y, Qiu Y, Yang Q, Tang S, Gong J, Fan H, Wu Y, Lu X. Repetitive transcranial magnetic stimulation combined with cognitive training for cognitive function and activities of daily living in patients with post-stroke cognitive impairment: A systematic review and meta-analysis. Ageing Res Rev. 2023 Jun;87:101919.
Chen G, Wu M, Chen J, Cai G, Liu Q, Zhao Y, Huang Z, Lan Y. Non-invasive brain stimulation effectively improves post-stroke sensory impairment: a systematic review and meta-analysis. J Neural Transm (Vienna). 2023 Oct;130(10):1219-1230.
Dionísio A, Duarte IC, Patrício M, Castelo-Branco M. The Use of Repetitive Transcranial Magnetic Stimulation for Stroke Rehabilitation: A Systematic Review. J Stroke Cerebrovasc Dis. 2018 Jan;27(1):1-31.
Guo J, Chen X, Lyu Z, Xiu H, Lin S, Liu F. Repetitive transcranial magnetic stimulation (rTMS) for post-stroke sleep disorders: a systematic review of randomized controlled trials. Neurol Sci. 2022 Dec;43(12):6783-6794.
Liao X, Xing G, Guo Z, Jin Y, Tang Q, He B, McClure MA, Liu H, Chen H, Mu Q. Repetitive transcranial magnetic stimulation as an alternative therapy for dysphagia after stroke: a systematic review and meta-analysis. Clin Rehabil. 2017 Mar;31(3):289-298.
Lüdemann-Podubecká J, Bösl K, Nowak DA. Repetitive transcranial magnetic stimulation for motor recovery of the upper limb after stroke. Prog Brain Res. 2015;218:281-311.
da Silva ESM, Ocamoto GN, Santos-Maia GLD, de Fátima Carreira Moreira Padovez R, Trevisan C, de Noronha MA, Pereira ND, Borstad A, Russo TL. The Effect of Priming on Outcomes of Task-Oriented Training for the Upper Extremity in Chronic Stroke: A Systematic Review and Meta-analysis. Neurorehabil Neural Repair. 2020 Jun;34(6):479-504.
Sánchez-Cuesta FJ, González-Zamorano Y, Arroyo-Ferrer A, Moreno-Verdú M, Romero-Muñoz JP. Repetitive transcranial magnetic stimulation of primary motor cortex for stroke upper limb motor sequelae rehabilitation: A systematic review. NeuroRehabilitation. 2023;52(3):329-348.
Xu P, Huang Y, Wang J, An X, Zhang T, Li Y, Zhang J, Wang B. Repetitive transcranial magnetic stimulation as an alternative therapy for stroke with spasticity: a systematic review and meta-analysis. J Neurol. 2021 Nov;268(11):4013-4022.
13: Safdar A, Smith MC, Byblow WD, Stinear CM. Applications of Repetitive Transcranial Magnetic Stimulation to Improve Upper Limb Motor Performance After Stroke: A Systematic Review. Neurorehabil Neural Repair. 2023 Dec;37(11-12):837-849.
14: Shen X, Liu M, Cheng Y, Jia C, Pan X, Gou Q, Liu X, Cao H, Zhang L. Repetitive transcranial magnetic stimulation for the treatment of post-stroke depression: A systematic review and meta-analysis of randomized controlled clinical trials. J Affect Disord. 2017 Mar 15;211:65-74.
Hofmeijer J, Ham F, Kwakkel G. Evidence of rTMS for Motor or Cognitive Stroke Recovery: Hype or Hope? Stroke. 2023 Oct;54(10):2500-2511.
Beaulieu LD, Milot MH. Changes in transcranial magnetic stimulation outcome measures in response to upper-limb physical training in stroke: A systematic review of randomized controlled trials. Ann Phys Rehabil Med. 2018 Jul;61(4):224-234.
Vabalaite B, Petruseviciene L, Savickas R, Kubilius R, Ignatavicius P, Lendraitiene E. Effects of High-Frequency (HF) Repetitive Transcranial Magnetic Stimulation (rTMS) on Upper Extremity Motor Function in Stroke Patients: A Systematic Review. Medicina (Kaunas). 2021 Nov 7;57(11):1215.
Zhang L, Xing G, Fan Y, Guo Z, Chen H, Mu Q. Short- and Long-term Effects of Repetitive Transcranial Magnetic Stimulation on Upper Limb Motor Function after Stroke: a Systematic Review and Meta-Analysis. Clin Rehabil. 2017 Sep;31(9):1137-1153.
Houben M, Chettouf S, Van Der Werf YD, Stins J. Theta-burst transcranial magnetic stimulation for the treatment of unilateral neglect in stroke patients: A systematic review and best evidence synthesis. Restor Neurol Neurosci. 2021;39(6):447-465.
Zhang J, Zhong D, Xiao X, Yuan L, Li Y, Zheng Y, Li J, Liu T, Jin R. Effects of repetitive transcranial magnetic stimulation (rTMS) on aphasia in stroke patients: A systematic review and meta-analysis. Clin Rehabil. 2021 Aug;35(8):1103-1116.
Hsiao MY, Choo YJ, Liu IC, Boudier-Revéret M, Chang MC. Effect of Repetitive Transcranial Magnetic Stimulation on Post-stroke Dysphagia: A Meta-analysis of Stimulation Frequency, Stimulation Site, and Timing of Outcome Measurement. Dysphagia. 2023 Feb;38(1):435-445. doi: 10.1007/s00455-022-10483-9. Epub 2022 Jun 28. PMID: 35763122.
Chen X, Liu F, Lyu Z, Xiu H, Hou Y, Tu S. High-frequency repetitive transcranial magnetic stimulation (HF-rTMS) impacts activities of daily living of patients with post-stroke cognitive impairment: a systematic review and meta-analysis. Neurol Sci. 2023 Aug;44(8):2699-2713.
Tung YC, Lai CH, Liao CD, Huang SW, Liou TH, Chen HC. Repetitive transcranial magnetic stimulation of lower limb motor function in patients with stroke: a systematic review and meta-analysis of randomized controlled trials. Clin Rehabil. 2019 Jul;33(7):1102-1112.
Xu WW, Liao QH, Zhu DW. The effect of transcranial magnetic stimulation on the recovery of attention and memory impairment following stroke: a systematic review and meta-analysis. Expert Rev Neurother. 2022 Nov-Dec;22(11-12):1031-1041.
Kielar A, Patterson D, Chou YH. Efficacy of repetitive transcranial magnetic stimulation in treating stroke aphasia: Systematic review and meta-analysis. Clin Neurophysiol. 2022 Aug;140:196-227.
Arheix-Parras S, Barrios C, Python G, Cogné M, Sibon I, Engelhardt M, Dehail P, Cassoudesalle H, Moucheboeuf G, Glize B. A systematic review of repetitive transcranial magnetic stimulation in aphasia rehabilitation: Leads for future studies. Neurosci Biobehav Rev. 2021 Aug;127:212-241.
Xiang H, Sun J, Tang X, Zeng K, Wu X. The effect and optimal parameters of repetitive transcranial magnetic stimulation on motor recovery in stroke patients: a systematic review and meta-analysis of randomized controlled trials. Clin Rehabil. 2019 May;33(5):847-864.
Xie H, Luo S, Xiong D, Zhu P, Chen J, Tang X, Tan J, Zhao N. Efficacy and Safety of Repetitive Transcranial Magnetic Stimulation for Poststroke Memory Disorder: A Meta-Analysis and Systematic Review. J Integr Neurosci. 2023 Sep 5;22(5):131.
Shao D, Zhao ZN, Zhang YQ, Zhou XY, Zhao LB, Dong M, Xu FH, Xiang YJ, Luo HY. Efficacy of repetitive transcranial magnetic stimulation for post-stroke depression: a systematic review and meta-analysis of randomized clinical trials. Braz J Med Biol Res. 2021 Jan 15;54(3):e10010.
Shah-Basak PP, Wurzman R, Purcell JB, Gervits F, Hamilton R. Fields or flows? A comparative metaanalysis of transcranial magnetic and direct current stimulation to treat post-stroke aphasia. Restor Neurol Neurosci. 2016 May 2;34(4):537-58.
Pérez-Martínez V, Zorzo C, Méndez M. Differential approach to stroke aphasia and primary progressive aphasia using transcranial magnetic stimulation: A systematic review. Acta Neurobiol Exp (Wars). 2023 Sep 29;83(3):280-298.
Dionísio A, Duarte IC, Patrício M, Castelo-Branco M. Transcranial Magnetic Stimulation as an Intervention Tool to Recover from Language, Swallowing and Attentional Deficits after Stroke: A Systematic Review. Cerebrovasc Dis. 2018;46(3-4):178-185.
Salazar APS, Vaz PG, Marchese RR, Stein C, Pinto C, Pagnussat AS. Noninvasive Brain Stimulation Improves Hemispatial Neglect After Stroke: A Systematic Review and Meta-Analysis. Arch Phys Med Rehabil. 2018 Feb;99(2):355-366.e1.
Li Y, Fan J, Yang J, He C, Li S. Effects of Repetitive Transcranial Magnetic Stimulation on Walking and Balance Function after Stroke: A Systematic Review and Meta-Analysis. Am J Phys Med Rehabil. 2018 Nov;97(11):773-781.
Yang FA, Lin CL, Cho SY, Chou IL, Han TI, Yang PY. Short- and Long-Term Effects of Repetitive Transcranial Magnetic Stimulation on Poststroke Visuospatial Neglect: A Systematic Review and Meta-analysis of Randomized Controlled Trials. Am J Phys Med Rehabil. 2023 Jun 1;102(6):522-532.
Wang T, Dong L, Cong X, Luo H, Li W, Meng P, Wang Q. Comparative efficacy of non-invasive neurostimulation therapies for poststroke dysphagia: A systematic review and meta-analysis. Neurophysiol Clin. 2021 Dec;51(6):493-506.
Veldema J, Bösl K, Neumann G, Verheyden G, Nowak DA. Noninvasive brain stimulation in rehabilitation of hemispatial neglect after stroke. CNS Spectr. 2020 Feb;25(1):38-49.
Bucur M, Papagno C. Are transcranial brain stimulation effects long-lasting in post-stroke aphasia? A comparative systematic review and meta-analysis on naming performance. Neurosci Biobehav Rev. 2019 Jul;102:264-289.
Yao L, Zhao H, Shen C, Liu F, Qiu L, Fu L. Low-Frequency Repetitive Transcranial Magnetic Stimulation in Patients With Poststroke Aphasia: Systematic Review and Meta-Analysis of Its Effect Upon Communication. J Speech Lang Hear Res. 2020 Nov 13;63(11):3801-3815.
Gholami M, Pourbaghi N, Taghvatalab S. Evaluation of rTMS in patients with poststroke aphasia: a systematic review and focused meta-analysis. Neurol Sci. 2022 Aug;43(8):4685-4694.
Fan J, Fu H, Xie X, Zhong D, Li Y, Liu X, Zhang H, Zhang J, Huang J, Li J, Jin R, Zheng Z. The effectiveness and safety of repetitive transcranial magnetic stimulation on spasticity after upper motor neuron injury: A systematic review and meta-analysis. Front Neural Circuits. 2022 Nov 8;16:973561.
Pisegna JM, Kaneoka A, Pearson WG Jr, Kumar S, Langmore SE. Effects of non-invasive brain stimulation on post-stroke dysphagia: A systematic review and meta-analysis of randomized controlled trials. Clin Neurophysiol. 2016 Jan;127(1):956-968.
Xia Y, Wang M, Zhu Y. The Effect of Cerebellar rTMS on Modulating Motor Dysfunction in Neurological Disorders: a Systematic Review. Cerebellum. 2023 Oct;22(5):954-972.
McIntyre A, Mirkowski M, Thompson S, Burhan AM, Miller T, Teasell R. A Systematic Review and Meta-Analysis on the Use of Repetitive Transcranial Magnetic Stimulation for Spasticity Poststroke. PM R. 2018 Mar;10(3):293-302.
Li L, Huang H. Noninvasive neuromodulation for unilateral neglect after stroke: a systematic review and network meta-analysis. Neurol Sci. 2022 Oct;43(10):5861-5874.
Tan SW, Wu A, Cheng LJ, Wong SH, Lau Y, Lau ST. The Effectiveness of Transcranial Stimulation in Improving Swallowing Outcomes in Adults with Poststroke Dysphagia: A Systematic Review and Meta-analysis. Dysphagia. 2022 Dec;37(6):1796-1813.
Yang SN, Pyun SB, Kim HJ, Ahn HS, Rhyu BJ. Effectiveness of Non-invasive
Brain Stimulation in Dysphagia Subsequent to Stroke: A Systemic Review and Meta-
analysis. Dysphagia. 2015 Aug;30(4):383-91. doi: 10.1007/s00455-015-9619-0. Epub
2015 Apr 28. PMID: 25917018.
Cotoi A, Mirkowski M, Iruthayarajah J, Anderson R, Teasell R. The effect of theta-burst stimulation on unilateral spatial neglect following stroke: a systematic review. Clin Rehabil. 2019 Feb;33(2):183-194.
Vaz PG, Salazar APDS, Stein C, Marchese RR, Lukrafka JL, Plentz RDM, Pagnussat AS. Noninvasive brain stimulation combined with other therapies improves gait speed after stroke: a systematic review and meta-analysis. Top Stroke Rehabil. 2019 Apr;26(3):201-213.
Fan J, Li Y, Yang Y, Qu Y, Li S. Efficacy of Noninvasive Brain Stimulation on Unilateral Neglect After Stroke: A Systematic Review and Meta-analysis. Am J Phys Med Rehabil. 2018 Apr;97(4):261-269.
Mulla SM, Wang L, Khokhar R, Izhar Z, Agarwal A, Couban R, Buckley DN, Moulin DE, Panju A, Makosso-Kallyth S, Turan A, Montori VM, Sessler DI, Thabane L, Guyatt GH, Busse JW. Management of Central Poststroke Pain: Systematic Review of Randomized Controlled Trials. Stroke. 2015 Oct;46(10):2853-60.
Gerges ANH, Hordacre B, Pietro FD, Moseley GL, Berryman C. Do Adults with Stroke have Altered Interhemispheric Inhibition? A Systematic Review with Meta-Analysis. J Stroke Cerebrovasc Dis. 2022 Jul;31(7):106494.
Veldema J, Nowak DA, Gharabaghi A. Resting motor threshold in the course of hand motor recovery after stroke: a systematic review. J Neuroeng Rehabil. 2021 Nov 3;18(1):158.
Xu XM, Luo H, Rong BB, Zheng XM, Wang FT, Zhang SJ, Li ZX. Nonpharmacological therapies for central poststroke pain: A systematic review. Medicine (Baltimore). 2020 Oct 16;99(42):e22611.
Sun M, Chen K, He Y, Zhang Y, Zhuo Y, Zhuang H. Effect of repetition of rTMS at different frequencies on the efficacy of swallowing disorders after stroke: A systematic review and meta-analysis. Medicine (Baltimore). 2023 Oct 27;102(43):e35504.
van Lieshout ECC, van Hooijdonk RF, Dijkhuizen RM, Visser-Meily JMA, Nijboer TCW. The Effect of Noninvasive Brain Stimulation on Poststroke Cognitive Function: A Systematic Review. Neurorehabil Neural Repair. 2019 May;33(5):355-374.











