
脳卒中のあと、以前とは比べものにならないほど疲れやすくなった――。
買い物に出かけただけでぐったりする、会話を続けるだけで消耗する。
そんな「疲れやすさ」は、気のせいでも年齢のせいでもありません。
脳卒中後の疲れやすさは、脳のダメージそのものが原因で起こる症状で、脳卒中を経験した方のおよそ2人に1人がこの症状を抱えています(Cumming, 2016)。
この記事では、なぜ疲れやすくなるのか、どうすれば楽になるのかを、脳卒中専門リハビリ施設BRAINの代表で理学療法士の針谷が、臨床経験と研究論文に基づいて解説します。
・本記事の情報は、信頼性の高い研究論文から得られたデータを中心に引用しています。
リハビリの無料体験を実施中!
といった方から選ばれています!
・顔のゆがみ(片側が下がる)
・片腕の脱力(腕が上がらない)
・言葉のもつれ(ろれつが回らない)
また、疲れやすさに加えて以下の症状が続く場合は、早めにかかりつけ医にご相談ください。
・何をしても気分が晴れない、涙が出る(うつの可能性)
・夜まったく眠れない、日中に強い眠気がある
・食欲がなく体重が減っている
脳卒中後の「疲れやすさ」とは?|普通の疲れとの違い
脳卒中後の疲れやすさは、「休んでも取れない、活動に見合わない強い疲れ」のことです。
発症前のように「一晩寝れば元気になる」という疲れとは、性質が異なります。
普通の疲れとの3つの違い
- 休んでも取れない:一晩寝ても、翌朝まだ疲れが残っている
- 活動に見合わない:ちょっとした家事や短い外出で、丸一日動けなくなる
- 突然やってくる:予兆なく急に「電池が切れたように」動けなくなる
BRAINに来られる方でも、「自分がなまけているのではないか」と悩んでいる方がとても多いです。
しかしこれは、意志の問題ではなく、脳のダメージによる症状です。
どのくらいの人が経験するのか
2016年の49本の研究をまとめて分析した結果によると、脳卒中を経験した方のおよそ2人に1人(約50%)がこの疲れやすさを抱えています(Cumming, 2016)。
さらに2021年の96本の研究をまとめた別の大規模な分析でも、一貫して高い割合であることが確認されています(Alghamdi, 2021)。
発症後6か月以内を調べた研究では、この疲れやすさが日々の生活動作や生活の質に悪い影響を与えることも示されています(Paudel, 2023)。
大切なポイントは、この疲れやすさは時間が経っても自然には良くなりにくいということです。
「退院したときは大丈夫だったのに、最近また疲れる」という方は少なくありません。

こんな場面で「疲れやすさ」を感じていませんか?
以下に当てはまるものがないか、チェックしてみてください。
- 買い物に行っただけで、帰宅後に2〜3時間横にならないと動けない
- 人と話すと、30分もしないうちにぐったりする
- テレビを見ているだけなのに、集中できずに眠くなる
- 朝起きたときから、すでに疲れている
- 以前は楽にできた家事が、途中で投げ出したくなる
- 午前中は動けても、午後になると何もできない
- 「がんばろう」と思えば思うほど、あとの反動が大きい
1つでも当てはまる方は、脳卒中後の疲れやすさの可能性があります。
次のセクションで、なぜこうした疲れが起こるのかを解説します。

なぜ脳卒中のあとに疲れやすくなるのか|3つの原因
脳卒中後の疲れやすさは、1つの原因ではなく、複数の原因が重なって起こります。
詳しい仕組みはまだ完全には解明されていませんが、現在の研究でわかっていることをお伝えします。
脳そのものの問題
脳にダメージを受けると、これまで無意識にできていたことに、より多くのエネルギーが必要になります。
たとえば歩くとき、会話を理解するとき、周囲の音から必要な情報を選ぶとき。
健康な脳なら自動的にこなしていた処理を、ダメージを受けた脳は「残っている部分でなんとかやりくり」しなければなりません。
そのため、同じことをしても以前の何倍もの脳のエネルギーを使ってしまうのです。
脳画像と疲れやすさの関係を調べた研究では、「この場所が傷つくと必ず疲れやすくなる」という特定の部位は見つかっていません。
ただし、脳の中の神経のつながり(白質)のダメージや、脳全体の縮みとの関連は一部の研究で報告されています(Jolly, 2023)。
また、脳の損傷による炎症反応やホルモンバランスの変化が、疲れやすさに関係している可能性も指摘されています(Kutlubaev, 2012)。

気持ちの落ち込み(うつ)との関連
脳卒中のあとの「気持ちの落ち込み」は、疲れやすさと深く関係しています。
疲れやすさの原因を調べた研究では、うつの症状がある方は、疲れやすさを感じるリスクが特に高いことがわかっています。また、女性であること、体の機能が低下していること、よく眠れないことも、リスクを高める要因です(Zhang, 2021)。
ただし、疲れやすさとうつは別の症状です。
複数の研究データをまとめた分析でも、うつの症状がない方でも疲れやすさの割合は依然として高いことが確認されています(Cumming, 2018)。
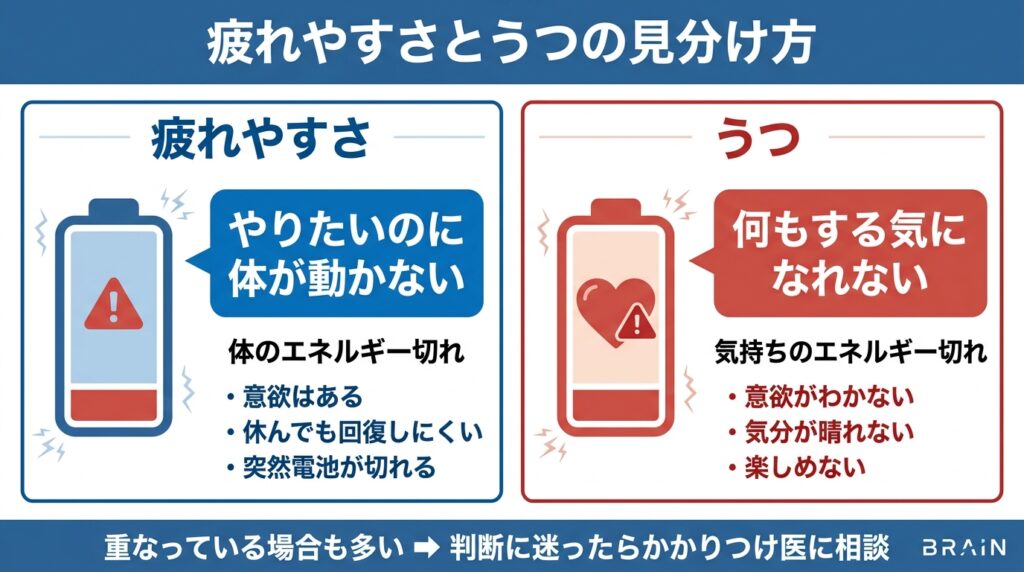
見分け方の目安:
- 「やる気はあるのに体が動かない」→ 疲れやすさが中心
- 「何もする気になれない」→ うつの可能性
- 判断に迷う場合は、かかりつけ医に相談してください
体力低下と疲れの悪循環
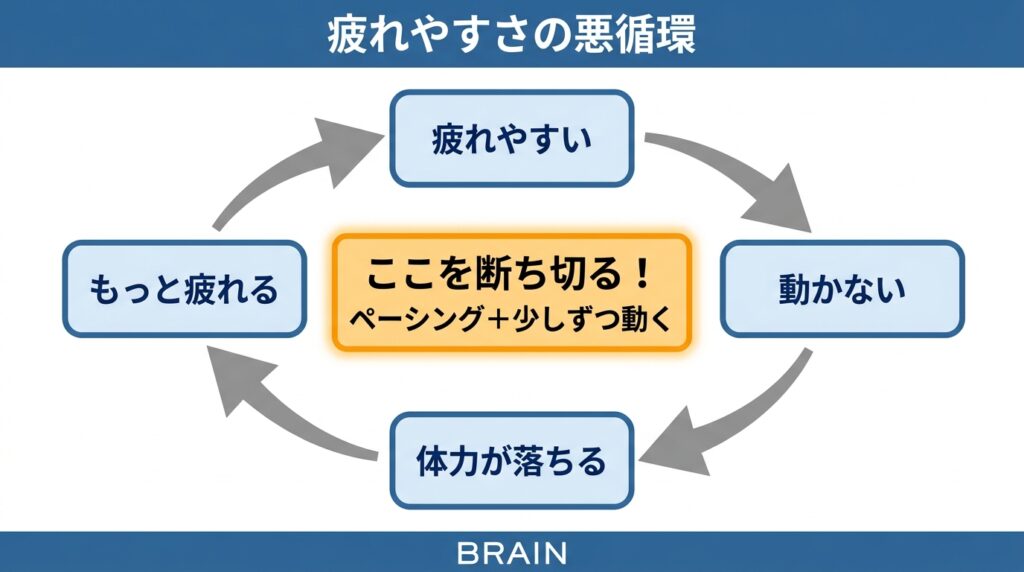
疲れやすさは、体を動かす量が減ることや体力の低下と関連しています(Larsson, 2023)。
問題は、疲れやすいから動かない → 動かないから体力が落ちる → 体力が落ちるからもっと疲れるという悪循環に陥りやすいことです。
この悪循環を断ち切ることが、対処法の最も大切なポイントになります。
疲れやすさへの対処法|自分でできること・専門家に相談すること
疲れやすさは、正しい対処をすれば軽くすることができます。
「がんばって乗り越える」ものではなく、「上手に付き合う」ことが大切です。
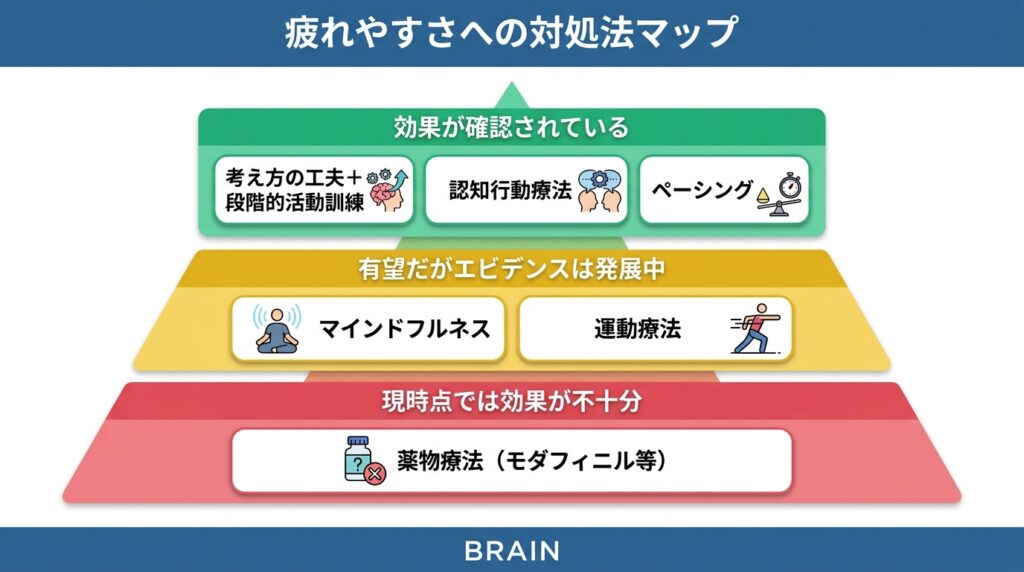
これまでの研究の全体像を整理すると、脳卒中後の疲れやすさに対する薬はまだ十分な効果が証明されていません。
一方で、「考え方の工夫+少しずつ活動を増やす」といった薬を使わない方法には、効果を示す研究が増えてきています(Komber, 2024)。
カナダの脳卒中ガイドライン(各国で広く参照されている指針)でも、疲れやすさへの対処として「正しい知識を持つこと」「エネルギーの使い方を工夫すること」「少しずつ活動を増やすこと」が推奨されています(Lanctôt, 2020)。
専門家と一緒にできるリハビリ
考え方の工夫+少しずつ活動を増やすプログラム
現在、最も効果が確認されている方法です。
「疲れに対する考え方のクセを見直す」ことと、「少しずつ体を動かす量を増やす」ことを組み合わせたプログラムです。
2012年の研究データを紹介します(Zedlitz, 2012)。
- 対象:脳卒中を発症してから4か月以上経った方 83名
- 内容:考え方の修正+段階的に活動量を増やすトレーニング
- 期間:12週間
- 結果:プログラムを受けた方は、考え方の修正だけを行った方と比べて、疲れやすさが大きく改善。プログラム終了から6か月後にも効果が続いていた
BRAINでは、この研究の考え方を取り入れたリハビリプランを組んでいます。
実際にお手伝いしていて感じるのは、「考え方を変えること」と「体を動かすこと」の両方をやることで、どちらか片方だけよりも効果を実感される方が多いということです。
認知行動療法(ものの見方や行動のパターンを見直す方法)
疲れやすさに対する心理的なアプローチとして、認知行動療法の効果を調べた複数の研究があります。
- 研究①:15名を対象に、週1回・8週間の個別セッションを行ったところ、4か月後に疲れやすさが大きく改善(Nguyen, 2019)
- 研究②:126名を対象にした大きな研究では、8週間のプログラム後に睡眠に対する自信は改善したが、疲れやすさそのものの改善にははっきりした差が出なかった(Ymer, 2025)
研究によって結果にばらつきがありますが、効果があったという報告も複数あり、有望な方法です(Wang, 2025)。
マインドフルネス(「今この瞬間」に注意を向ける練習)
- 対象:脳卒中の方18名+頭のけがをした方11名(計29名)
- 内容:マインドフルネスのプログラム(呼吸や体の感覚に集中する練習)
- 期間:8週間
- 結果:頭の疲れ(精神的な疲れ)が改善(Johansson, 2012)
対象者が少なく、脳卒中の方だけの結果ではない点に注意が必要ですが、有望な方法の一つです。
運動
最新の研究レビューでは、有酸素運動(ウォーキングなど)は有望ですが、運動だけで疲れやすさが改善するという十分な証拠はまだ出ていません(Alahmari, 2025)。
ただし、慢性期(発症6か月以降)の方を対象にした研究では、運動が睡眠の質を良くし、疲れやすさを軽くする可能性が示されています(Tai, 2022)。
リハビリの現場では、運動の「きつさ」よりも「続けられるかどうか」が最も大切だと感じています。
薬について
現時点では、脳卒中後の疲れやすさに対して十分な効果が証明された薬はありません。
覚醒を促す薬(モダフィニル)を使った研究では、偽薬(見た目は同じだが有効成分のない薬)と比べて疲れやすさに差がありませんでした(Bivard, 2017)。
その他の薬についても、効果は限定的であるとまとめられています(Chu, 2023)。
自分でできる4つの対処法
カナダの脳卒中ガイドライン(Lanctôt, 2020)で推奨されている「知識を持つ」「エネルギーの使い方を工夫する」「少しずつ活動を増やす」を、毎日の生活で実践する方法です。
対処法1:ペーシング(活動と休憩のバランスをとる)
疲れてから休むのではなく、疲れる前に休憩を入れることがポイントです。
- 1つの活動を30分以内に区切る
- 活動のあいだに10〜15分の休憩をはさむ
- 1日の予定を「午前2つ、午後1つ」くらいにしぼる
- 「今日はこれだけやれたら十分」と決めておく
BRAINでリハビリをお手伝いしていて感じるのは、「がんばり屋さん」ほどペーシングが苦手だということです。
休むことも立派なリハビリの一部です。
対処法2:疲れ日記をつける
いつ、何をしたときに疲れるかを記録すると、自分のパターンが見えてきます。
- 日付と時間
- 何をしたか
- 疲れの度合い(1〜10で自己評価)
- 休憩をとったかどうか
1〜2週間つけると、「午後の外出がとくに疲れる」「人が多い場所だと消耗する」などのパターンが見つかります。
対処法3:睡眠の質を整える
- 毎日同じ時間に起きる(休日も)
- 昼寝は15〜20分以内、15時までに
- 寝る前1時間はスマートフォンやテレビを控える
- 寝室を涼しく、暗くする
対処法4:無理のない範囲で体を動かす
体を動かす量が減ると、体力が落ちてさらに疲れやすくなります(Larsson, 2023)。
この悪循環を防ぐために、無理のない範囲で体を動かすことが大切です。
- 最初は5〜10分のお散歩から
- 週に3回くらいが目安
- 「ちょっと物足りないな」くらいの強さで十分
- 翌日にひどく疲れが残るなら、やりすぎのサイン
・新しいしびれや麻痺の悪化
・強い頭痛やめまい
→ すぐに中止して、医師や療法士にご相談ください。

脳卒中後の疲れやすさを抱えながら、仕事復帰を目指している方へ。
こちらの記事で仕事復帰のための流れを解説しています。
やってはいけないこと・よくある間違い
「気合いで乗り越える」
脳のダメージに関連する症状なので、気合いでは解決しません。
脳の炎症や神経の変化が関わっていることが研究で示されています(Kutlubaev, 2012)。
無理に活動を続けると、翌日以降にさらに強い疲れの反動が出ます。
「一日中寝て過ごす」
体を動かす量が減ると、疲れやすさはかえって悪化します(Larsson, 2023)。
考え方の工夫に加えて、少しずつ活動を増やすことが疲れやすさの改善に有効であることが研究で示されています(Zedlitz, 2012)。
「休むときは休む、動くときは動く」のメリハリが大切です。
「薬で解決しようとする」
現時点では、疲れやすさに十分な効果が証明された薬はありません。
覚醒を促す薬(モダフィニル)でも偽薬との差が見られず(Bivard, 2017)、その他の薬も効果は限定的です(Chu, 2023)。
まずはペーシングや活動の工夫から始めることが推奨されています(Lanctôt, 2020)。
リハビリの無料体験を実施中!
といった方から選ばれています!
回復の見通し|疲れやすさはいつまで続くのか
正直にお伝えすると、完全に消えるとは限りません。
ただし、多くの方が「付き合い方」を見つけて、生活の質を取り戻しています。
研究データでは、脳卒中後の疲れやすさは時間が経っても自然には良くなりにくいことが示されています(Cumming, 2016)。
しかし、考え方の工夫+活動訓練のプログラムでは、12週間で疲れやすさが改善し、6か月後にも効果が続いていました(Zedlitz, 2012)。
BRAINでは、「完全に疲れなくなること」ではなく、「疲れと上手に付き合いながら、やりたいことができる生活」をゴールにしています。
BRAINのリハビリの考え方|エビデンスに基づく介入と標準化されたアウトカム
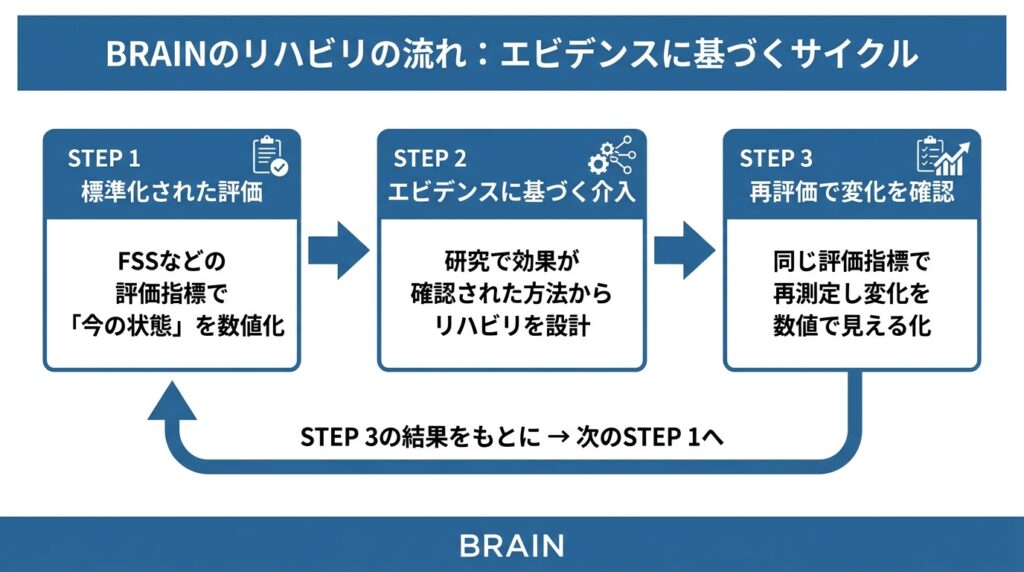
BRAINでは、リハビリの内容を「なんとなく」で決めることはしません。
研究論文で効果が確認された方法をもとにリハビリを組み立て、その効果を国際的に認められた評価指標(ものさし)で数値として測定しています。
たとえば、疲れやすさに対しては以下のように進めます。
ステップ1:標準化された評価で「今の状態」を数値化する
疲れやすさの程度を、FSS(疲労重症度尺度)という世界中の研究で使われている評価指標で測定します。
この指標は1〜7点のスケールで、4点以上が「日常生活に支障のある疲れやすさ」とされています。
数値で測ることで、「なんとなく疲れている」ではなく、「どのくらい疲れているのか」「前回と比べて変わったのか」を客観的に把握できます。
ステップ2:研究エビデンスに基づいてリハビリを組み立てる
測定結果をもとに、研究で効果が確認された方法の中から最適なものを選びます。
たとえば、Zedlitzら(2012)の研究では、「考え方の修正+段階的に活動を増やすプログラム」を12週間行ったところ、疲れやすさのスコアが大きく改善し、その効果が6か月後まで持続しました。
BRAINでは、このようなエビデンスに基づいて「ペーシングの設計」「段階的な活動量の調整」「生活リズムの見直し」を一人ひとりの状態に合わせて組み合わせています。
ステップ3:再評価で「変化」を数値で確認する
一定期間後に同じ評価指標(FSS)で再測定し、介入前と比べてどのくらい変化したかを数値で確認します。
この「ビフォーアフターを数字で見える化する」ことが、リハビリの方向性が正しいかどうかを判断する根拠になります。
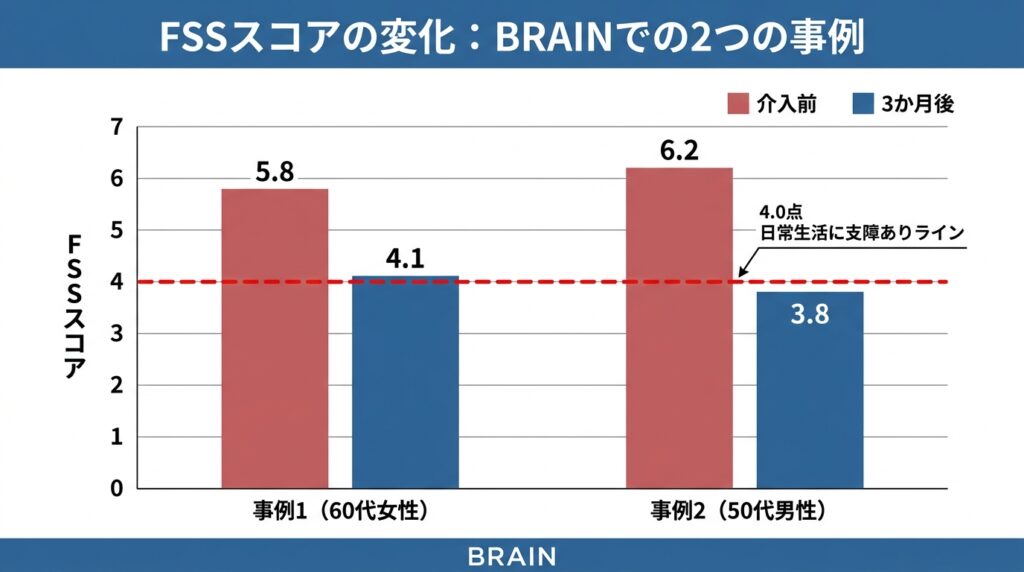
実際にBRAINでリハビリに取り組まれた方の事例
以下は、BRAINで実際にリハビリに取り組まれた方の事例です。
初回評価:FSS(疲労重症度尺度)5.8点(7点満点中。4点以上が日常生活に支障あり)
エビデンスに基づく介入:Zedlitzら(2012)の研究で効果が確認された「認知面へのアプローチ+段階的活動訓練」に基づき、
・疲れ日記によるトリガーの特定(→ 午後の外出と人混みが主なトリガー)
・ペーシングの設計(活動を30分単位に区切り、間に15分の休憩を挟む)
・段階的な活動量の増加(週ごとに午後の活動を5分ずつ延長)
を3か月間実施しました。
再評価:FSS 4.1点(初回 5.8 → 3か月後 4.1)
生活の変化:買い物を午前中に変更し、午後にも軽い家事ができる日が増えました。「午後にテレビを見ながらお茶を飲む余裕ができた」とのことでした。
※ これは個人の経験です。回復の経過には個人差があります。
初回評価:FSS 6.2点(7点満点中。4点以上が日常生活に支障あり)
エビデンスに基づく介入:Zedlitzら(2012)の研究エビデンスに基づき、
・ペーシングの導入(会話を15分で区切り、5分の閉眼休憩を挟む)
・「がんばらないと復帰できない」という考え方のパターンを整理
・段階的な認知負荷の調整(会話 → 読書 → 簡単な事務作業と徐々に負荷を上げる)
を3か月間実施しました。
再評価:FSS 3.8点(初回 6.2 → 3か月後 3.8。4点を下回り、日常生活への支障ラインを改善)
生活の変化:1日に対応できる会話の時間が増え、週2回・半日の在宅勤務から復職をスタートされました。
※ これは個人の経験です。回復の経過には個人差があります。
ご家族・介護者の方へ|疲れやすさへの関わり方
脳卒中後の疲れやすさは、外から見えにくい症状です。
「なまけている」「やる気がない」と誤解されやすく、ご本人もつらい思いをしています。
家族ができる5つのこと
- 疲れやすさが「脳の症状」であることを理解する
意志の問題ではありません。「がんばれ」よりも「今日はよく動けたね」の声かけが力になります。 - 予定を一緒に管理する
1日の予定を朝に一緒に確認して、「やること」と「休むこと」の両方を計画に入れましょう。 - 疲れのサインに気づく
ご本人は自覚しにくいことがあります。「口数が減った」「表情が硬い」「返事が遅い」は疲れのサインです。 - 「やってあげすぎない」バランスを保つ
全部代わりにやると、ご本人の体力はさらに落ちてしまいます。少しずつ活動を増やすことが大切です(Zedlitz, 2012)。「見守りながら待つ」ことも大切な支援です。 - ご自身のケアも忘れずに
介護する側が疲れ果てると、良い関わりができなくなります。デイサービスやショートステイを活用して、自分の時間も確保してください。
周囲への伝え方
疲れやすさは目に見えないため、まわりに理解してもらいにくい症状です。以下のように伝えると、わかってもらいやすくなります。
「脳卒中で脳が傷ついた影響で、前の半分くらいの活動で電池が切れてしまう状態なんです。脳卒中を経験した人の約2人に1人がこの症状を抱えています。なまけているわけではなくて、脳が回復している途中なので、無理をさせないようにしています。」
相談窓口・地域の支援先
疲れやすさが長引く場合や、うつの症状が気になる場合は、以下に相談できます。
- かかりつけ医:まずは主治医に「疲れやすさがつらい」と伝えてください。うつや睡眠の問題の治療が必要かどうか、判断してもらえます。
- 地域包括支援センター:介護保険のサービスの相談、デイサービスや訪問リハビリの利用について相談できます。お住まいの市区町村の窓口にお問い合わせください。
- 脳卒中相談窓口(一部の認定病院に設置):脳卒中に特化した相談ができます。退院後の生活、リハビリ、福祉サービスについて幅広く対応しています。
- 受診先を探す場合:医療情報ネット(ナビイ)で検索できます。
よくある質問(FAQ)
Q. 疲れやすさは「うつ」とは違うのですか?
疲れやすさとうつは深く関連していますが、別の症状です。うつの症状がない方でも、疲れやすさの割合は依然として高いことが複数の研究データの分析で確認されています(Cumming, 2018)。「やる気はあるのに体が動かない」なら疲れやすさが中心です。わからない場合は、かかりつけ医に相談してください。
Q. サプリメントやエナジードリンクは効きますか?
効くという研究データはありません。覚醒を促す薬(モダフィニル)ですら偽薬との差がなかったという研究結果があり(Bivard, 2017)、サプリメント以上の効果は期待しにくい状況です。まずはペーシングと睡眠の改善から始めてください。
Q. 疲れやすさがあると、リハビリを続けても意味がないのでは?
むしろ、適切なペースで活動を続けることが疲れやすさの改善につながります。考え方の工夫+活動訓練のプログラムでは、12週間の取り組みで疲れやすさが改善しています(Zedlitz, 2012)。大切なのは、がんばりすぎない強さで、続けられるようにすることです。
Q. 家族ですが、本人が疲れやすさを認めません。どうすればいいですか?
無理に認めさせようとするよりも、「最近、午後に口数が減ってるみたいだけど大丈夫?」など、具体的に気づいたことを伝える方が受け入れやすいです。また、かかりつけ医の診察に一緒に行って、お医者さんから説明してもらうのも効果的です。
Q. 疲れやすさは障害者手帳の対象になりますか?
疲れやすさだけでは障害者手帳の対象になりにくいですが、高次脳機能障害(記憶や注意力などの脳の働きの障害)として認められる場合は、精神障害者保健福祉手帳の対象になる可能性があります。くわしくは、お住まいの市区町村の障害福祉課にお問い合わせください。
まとめ
- 脳卒中後の疲れやすさは、脳のダメージによる症状。なまけではない
- 約2人に1人が経験する、よくある症状
- 自然には良くなりにくいが、正しい対処で軽くできる
- 「考え方の工夫+少しずつ活動を増やす」方法が、最も研究で効果が確認されている
- 薬は現時点では効果が不十分
- 「ペーシング(活動と休憩のバランス)」が自分でできる対処の基本
次にやるべきこと:まずは1週間、「疲れ日記」をつけてみてください。自分の疲れパターンがわかるだけで、対処がぐっと楽になります。
リハビリの無料体験を実施中!
といった方から選ばれています!
参考文献
- Cumming TB, et al. The prevalence of fatigue after stroke: A systematic review and meta-analysis. Int J Stroke. 2016;11(9):968-977. PMID: 27703065
- Alghamdi I, et al. Prevalence of fatigue after stroke: A systematic review and meta-analysis. Eur Stroke J. 2021;6(4):319-332. PMID: 35342803
- Cumming TB, et al. Investigating post-stroke fatigue: An individual participant data meta-analysis. J Psychosom Res. 2018;113:107-112. PMID: 30190042
- Paudel SK, et al. Prevalence and Impact of Poststroke Fatigue on Patient Outcomes in the First 6 Months After Stroke. J Neurosci Nurs. 2023;55(5):166-176. PMID: 37450636
- Jolly AA, et al. Neuroimaging correlates of post-stroke fatigue: A systematic review and meta-analysis. Int J Stroke. 2023;18(9):1057-1067. PMID: 37485902
- Kutlubaev MA, et al. Biological correlates of post-stroke fatigue: a systematic review. Acta Neurol Scand. 2012;125(4):219-227. PMID: 22070461
- Wu S, et al. Interventions for post-stroke fatigue. Cochrane Database Syst Rev. 2015;(7):CD007030. PMID: 26133313
- Komber A, et al. Non-pharmacological interventions for the treatment of post-stroke fatigue: A systematic review. Int J Stroke. 2024;19(3):269-279. PMID: 38062564
- Lanctôt KL, et al. Canadian Stroke Best Practice Recommendations: Mood, Cognition and Fatigue following Stroke, 6th edition update 2019. Int J Stroke. 2020;15(6):668-688. PMID: 31221036
- Zedlitz AMEE, et al. Cognitive and graded activity training can alleviate persistent fatigue after stroke: a randomized, controlled trial. Stroke. 2012;43(4):1046-1051. PMID: 22308241
- Nguyen S, et al. Cognitive behavioural therapy for post-stroke fatigue and sleep disturbance: a pilot randomised controlled trial. Neuropsychol Rehabil. 2019;29(5):723-738. PMID: 28521579
- Ymer L, et al. Randomized controlled trial of cognitive behavioral therapy versus health education for sleep disturbance and fatigue following stroke and TBI. J Rehabil Med. 2025;57:jrm40654. PMID: 39749423
- Wang S, et al. Effectiveness of CBT in improving symptoms of fatigue in patients with stroke and multiple sclerosis: a systematic review and meta-analysis. BMC Psychol. 2025;13:15. PMID: 41339933
- Johansson B, et al. MBSR improves long-term mental fatigue after stroke or traumatic brain injury. Brain Inj. 2012;26(13-14):1621-1628. PMID: 22794665
- Alahmari W, et al. Effects of Physiotherapy Interventions for Poststroke Fatigue: A Systematic Review. Stroke. 2025;56(2):e30-e39. PMID: 39705395
- Larsson P, et al. Association of post-stroke fatigue with physical activity and physical fitness. Int J Stroke. 2023;18(4):374-383. PMID: 36622013
- Tai D, et al. Can exercise training promote better sleep and reduced fatigue in people with chronic stroke? J Sleep Res. 2022;31(6):e13686. PMID: 35762096
- Zhang S, et al. Related risk factors associated with post-stroke fatigue: a systematic review and meta-analysis. Neurol Sci. 2021;42(4):1463-1471. PMID: 32813167
- Bivard A, et al. MIDAS (Modafinil in Debilitating Fatigue After Stroke). Stroke. 2017;48(5):1293-1298. PMID: 28404841
- Chu SH, et al. Pharmacological interventions for the treatment of post-stroke fatigue. Int J Stroke. 2023;18(10):1163-1172. PMID: 37676040
この記事の内容は、BRAINアカデミーの講義資料および査読付き学術論文に基づいています。
最終更新:2026年4月











