脳梗塞や脳出血(以下、脳卒中と言います)を発症された方は、『再発してしまうのではないか』と不安になられたことがあるのではないでしょうか?
再発の確率と予防方法について知っていれば、不安を和らげることができると思います。
本記事では、脳梗塞再発のリスクと再発予防の方法について紹介します。
情報の信頼性について
・本記事はBRAIN代表/理学療法士の針谷が執筆しています(執筆者情報は記事最下部)。
・本記事の情報は、基本的に信頼性の高いシステマティックレビュー研究から得られたデータを引用しています。
▼ 動画でご覧になりたい方はこちら
リハビリの無料体験を実施中!
といった方から選ばれています!
脳梗塞・脳出血の再発リスクと再発予防
最初に本記事の結論です。
⚫︎ 脳卒中再発リスクは年々高くなっていく
⚫︎ 高血圧、高脂血症、糖尿病、喫煙、飲酒、運動不足、肥満などがある人は再発しやすい
⚫︎ 服薬や生活習慣の改善を通して再発予防に努めましょう
以下、詳しくお伝えします。
脳梗塞の再発リスク
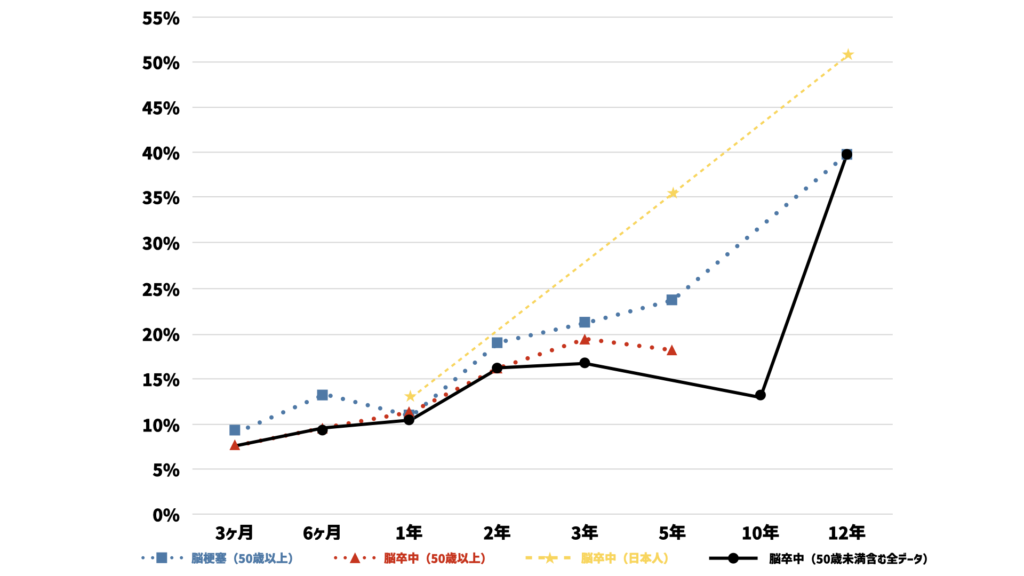
Lin Bら(2021)は、2009年から2019年の10年間のデータをもとに、脳卒中の再発確率について調査しました。
初回脳卒中発症後の再発リスク
3カ月で7.7%,6カ月で9.5%,1年で10.4%,2年で16.1%,3年で16.7%,5年で14.8%,10年で12.9%,そして12年で39.7%と報告されました。
50歳以上の脳卒中患者さんの再発リスク
脳卒中を発症される方は多くの方が50歳以上です。
50歳以上の場合、再発率はやや高くなります。
3ヶ月で7.7%、6ヶ月で9.5%、1年で11.2%、2年で16.1%、3年で19.3%、5年で18.1%と報告されています。
日本人の研究では10年再発率51.3%
上記のデータは、世界中の患者さんを対象にしたデータです。
日本人のみのデータですと、Hata Jら(2005)が脳卒中全体の再発率について、1年で12.8%、5年で35.5%、10年で51.3%だったことを報告しています。
なお、脳梗塞の10年再発率は49.7%、脳出血は55.6%、くも膜下出血は70.0%だったことも報告されています。
日本人のデータだけでみればおよそ2人に1人が、世界のデータでみれば2.5人に1人が、10年以内に再発していることになります。
発症からの経過が長くなるにつれ、累積再発率は上がっていきます。
これらの確率が高いと感じるか低いと感じるかは人によると思いますが、一般的には、再発予防のためにできることはしておいた方がよいでしょう。
再発しやすい人
では、どういう人が再発しやすいのでしょうか?
Zheng Sら(2019)は脳卒中再発の危険因子として
⚫︎ 高血圧
⚫︎ 糖尿病
⚫︎ 心房細動
⚫︎ 冠動脈疾患
を報告しています。
また、Kolmos Mら(2021)は脳卒中再発の危険因子として
⚫︎ 高血圧
⚫︎ 糖尿病
⚫︎ 心房細動
⚫︎ 一過性脳虚血発作の既往
⚫︎ 脳卒中重症度の高さ
を報告しています。
先述のZheng Sら(2019)の報告と重なる部分もあり、これらの疾患・症状をお持ちの方は注意する必要があります。
しかし、上記のような危険因子の中には、心房細動や脳卒中重症度の高さなどはご自身でコントロールすることができないものもあります。
コントロールできる危険因子として、Bangad Aら(2023)は、
⚫︎ 高血圧
⚫︎ 高脂血症
⚫︎ 糖尿病
⚫︎ 喫煙
⚫︎ アルコール
⚫︎ 運動不足
⚫︎ 肥満
を挙げました。
以下、詳しく説明します。
高血圧
脳卒中を発症されたことがある方は、医師や看護師、療法士から『血圧には気をつけてください』と言われたことがあると思います。
Katsanos AHら(2017)は、血圧を下げることが脳卒中の再発予防に有効であることを報告しています。
では、どれくらいまで血圧を下げればよいのでしょうか?
Thomopoulos Cら(2014)は脳卒中発症予防の血圧として、収縮期130mmHg、拡張期80mmHg未満にすることが安全であると報告しています。
また、日本脳卒中学会が出版している脳卒中治療ガイドライン2021では、75歳未満の方は収縮期130mmHg、拡張期80mmHg未満に、75歳以上の方は収縮期140mmHg、拡張期90mmHg未満にすることを推奨しています。
また、Kitagawa Kら(2019)によると、収縮期血圧を140mmHg未満に抑える場合と、130mmHg未満に抑える場合とを比べたとき、130mmHg未満に抑える方が、脳卒中再発リスクを低減できることを報告しました。
さらに、2025年の研究では、血圧をより厳格に130/85mmHg未満に抑えることが有効である可能性が示されています。
この知見は、世界中で実施された複数の信頼性の高い臨床試験のデータを統合・解析した、2025年発表のメタアナリシスによるものです。
これまでの一般的な血圧目標である「140/90mmHg未満(標準的コントロール)」にとどめた場合と、さらに厳しく「130/85mmHg未満(厳格なコントロール)」まで下げた場合を比較したところ、厳格に血圧を下げたグループでは以下のようなメリットが認められました。
① 脳卒中の再発リスクが13%低下
② 心血管疾患による死亡リスクが25%低下
③ あらゆる原因による死亡(全死因死亡)リスクも15〜17%低下
特に注目すべきは、脳卒中のタイプ別の予防効果です。
脳梗塞(虚血性脳卒中)の再発予防効果には有意差がみられなかった一方で、脳出血などの出血性脳卒中の再発リスクは、厳格な血圧管理によって51%低下することが示されました。
つまり、脳卒中を経験した方がご自身の命と健康を守るためには、「上が140を切ったから大丈夫」と安心するのではなく、主治医と相談しながら「130/85mmHg未満」という一段階厳しい目標を日々の生活の中で達成・維持していくことが重要といえます。
これらのことから、血圧は130/85mmHg未満に抑えておくことが必要と言えます。
血圧を下げる方法としては、服薬が一般的です。
高脂血症
高脂血症とは、血液中の脂質が増えすぎてしまう病気のことです。
Tirschwell DLら(2004)によると、総コレステロール値が高い人たち(平均290mg/dL)、HDLコレステロール値が低い人たち(平均32mg/dL)は、脳梗塞の発症リスクが高いことが報告されています。
一方で、総コレステロール値が低すぎる人たち(平均172mg/dL)も、脳出血発症のリスクが高いことが報告されています。
これらのことから、コレステロール値は高すぎても低すぎてもダメで、適正に保つことが大事と言えます。
高脂血症への対応も、服薬が一般的です。
糖尿病
糖尿病とは、体内のインスリンがうまくはたらかないために、血液中を流れるブドウ糖が増えてしまう病気です。
糖尿病には1型と2型があります。
- 1型…すい臓の機能障害や自己免疫などが原因で発生するもの
- 2型…運動や食生活などの生活習慣の乱れが原因で発生するもの
糖尿病患者さんの90%以上は2型糖尿病です。
Janghorbani Mら(2007)によると、1型糖尿病をもつ人は、持たない人と比べて4倍、2型糖尿病を持つ人は、持たない人と比べて2倍、それぞれ脳卒中発症のリスクが高いことを報告しました。
糖尿病のコントロール状態の評価を行う上で、HbA1c(ヘモグロビンエーワンシー)という指標が用いられます。
Mitsios JPら(2018)によると、HbA1c値が上昇すると脳卒中発症リスクが高くなることが報告されています。
HbA1cの正常範囲は糖尿病治療ガイドライン(日本糖尿病学会)によると4.6〜6.2%とされています。
2型糖尿病の治療法やHbA1cを低下させる方法としては服薬や生活習慣の改善が必要です。
喫煙
Peters SAら(2013)によると、喫煙により脳卒中発症リスクが高まることが報告されています。
また、Chen Jら(2019)によると、脳卒中発症後にも喫煙を続けている人は再発のリスクが高く、1日の喫煙量が増えるほど再発の可能性も高くなることが報告されました。
これらのことから、脳卒中再発予防のために禁煙することは重要であると言えます。
禁煙のために、カウンセリング、ニコチン置換療法、または経口禁煙補助薬を使用することが推奨されています。
アルコール
お酒については脳卒中発症に対しポジティブなデータとネガティブなデータがあります。
Patra Jら(2010)によると、お酒の飲み過ぎは脳卒中発症のリスクを高めるものの、少し飲むくらいであればむしろ予防的な効果を持つと報告されました。
とはいえ、何を持って少量のお酒とするかは判断が難しく、アルコール度数にもよるので注意は必要です。
運動不足
O’Donnell MJら(2016)によると、運動不足の人は脳卒中を発症しやすいことが報告されています。
また、Lee CDら(2002)によると、体力がある人(連続で長く歩き続けられる人)は、体力がない人と比べると、脳卒中による死亡リスクが68%低いことが報告されました。
つまり、体力がある人は脳卒中リスクが低いということです。
アメリカでも、脳卒中患者さんの運動は歩行能力に限らず、日常生活動作や生活の質(QOL)向上に役立つとして、American Heart Associationという公式な団体から推奨されています。
なお、脳卒中再発予防のためには、中強度の有酸素運動を週4回か、高強度の有酸素運動を週2回、のいずれかを行う必要があると考えられています(Turan TN, 2017)。
中強度・高強度などの強度設定は、年齢や安静時心拍数など、ひとりひとり異なる要因を踏まえて行う必要があるので、担当理学療法士にご相談いただき、ご自身にとっての適切な強度設定を行ってみてください。
脳卒中を発症すると身体が不自由になり、運動に対して億劫になってしまうかもしれませんが、ウォーキングなどの有酸素運動を行うことで再発予防ができるかもしれません。
肥満
肥満の人は、脳卒中を発症しやすいことが報告されています。
肥満の程度を表す指数としてBMI(Body Mass Index)があります。
日本肥満学会によるとBMI18.5〜25kg/mが普通体重で、25kg/m以上が肥満と判定されます。
Flint AJら(2010)によると、BMI18.5〜22.9kg/mの人に比べ、BMI30kg/m以上の人は、冠動脈性心疾患の発症リスクが2倍以上であることが報告されています。
2014年の研究では、BMI25kg/m以上の人は、25kg/m未満の人と比べて、冠動脈性心疾患や脳卒中のリスクが高くなることが報告されました。
一方で、近年の研究では、
- 代謝的に健康な肥満
- 代謝的に不健康な肥満
があり、両者に健康リスクの違いがあることが明らかになってきました。
代謝的に不健康な肥満、というのは
- 腹囲 男性102cm以上、女性88cm以上
に加え、以下の基準の2つ以上を満たす状態を指します。
- 非空腹時トリグリセリド増加(≧1.7mmol/L)
- HDLの減少(男性1.03mmol/L未満、女性1.29mmol/L未満)
- 血圧上昇(≧130/85mmHg)、または血圧治療薬の使用
- 非空腹時血糖値上昇(≧11.1mmol/L),または糖尿病の診断を受けている
Horn JWら(2021)によると、代謝的に不健康な肥満の人は脳梗塞の発症リスクが高いものの、代謝的に健康な肥満の人は、標準体重の人と比べたときに脳卒中発症のリスクが高いとは言えないことを報告しています。
つまり、肥満自体が悪いわけではなく、高血圧や血糖値が高い状態の肥満が問題であるということです。
肥満を改善させるためには服薬や食事、運動習慣の改善が必要です。
脳梗塞の再発を予防する方法
基本的には、上記の再発危険因子をコントロールしていく必要があります。
上記のコントロール可能な危険因子でも少し触れていますが、再発予防の方法として
⚫︎ 薬物療法(服薬する)
⚫︎ 生活習慣の改善
が挙げられます。
薬物療法
薬を飲むことは一般的な予防方法です。
注意事項
以下、薬物療法について簡単に言及していますが、発症からの期間などの条件によっては有効ではないケースもあります。主治医の先生と相談の上、服用についてご検討くださいますようお願い申し上げます。
血圧を下げる降圧薬
血圧を下げる薬を降圧薬といいます。
高圧薬について詳しくはこちらをご覧ください。
Boncoraglio Gら(2021)は脳梗塞または一過性脳虚血発作を発症された患者さんに対し、降圧薬が脳卒中の再発予防に有効かどうか調査しました。
結果として、降圧薬の使用は、脳卒中再発のリスクを1.9%ではありますが低下させるという報告をしています。
また、降圧薬には
⚫︎ ACE阻害薬(アンジオテンシン変換酵素阻害薬)
⚫︎ ARB(アンジオテンシンⅡ受容体拮抗薬)
⚫︎ カルシウム拮抗薬
⚫︎ 利尿薬
⚫︎ α(アルファ)遮断薬
⚫︎ β(ベータ)遮断薬
などの種類があります。
Xie Wら(2018)は脳卒中を含めた心血管に関連する疾患を持つ人に対する各降圧薬の効果を調査しました。
結果として、ACE阻害薬が脳卒中の再発予防に有効だったことを報告しています。
動脈硬化を予防するスタチン系薬
Tramacere Iら(2019)は脳梗塞を発症した患者さんに対し、動脈硬化を予防するスタチン系薬の効果を調査しました。
結果として、脳梗塞の再発に対してスタチン系薬の服用が有効だったことを報告しています。
なお、スタチン系薬としては下記のような商品があります。
⚫︎ メバロチン
⚫︎ リポバス
⚫︎ クレストール
⚫︎ リバロ
⚫︎ リピトール
ただし、スタチン系薬は、脳卒中後疲労(のうそっちゅうごひろう)を悪化させてしまう可能性が指摘されています。
あまりに疲労感が強い場合は、医師に相談してみるとよいでしょう。
血液をサラサラにするシロスタゾール
McHutchison Cら(2020)は脳卒中を発症した患者さんに対し、抗血小板薬のシロスタゾールの効果を調査しました。
結果として、脳梗塞および脳出血の再発、死亡率を減少させる上で有効であると報告しました。
ただし、頭痛や動悸の副作用も報告しているため注意が必要です。
また、Lin MPら(2021)はシロスタゾールとアスピリンの効果を比較しました。
アスピリンはシロスタゾールと同じく血液をサラサラにする薬ですが、アスピリンの方が歴史が古く、昔から使われてきました。
結果として、アスピリンよりもシロスタゾールの方が脳梗塞および脳出血の再発リスク低減に有効であることを報告しています。
Shi Lら(2014)は急性期か慢性期かでシロスタゾールの効果が異なるかどうか検討しました。
結果として、慢性期の脳卒中患者さんに対する脳梗塞の再発予防としては有効だったものの、急性期では有効とは言えなかったことを報告しています。
その他、シロスタゾールの有効性を報告する研究は多数存在します(Tan CH, 2021; Del Giovane C, 2021)
シロスタゾールの詳しい情報についてはこちらをご参照ください。
高脂血症へのフィブラート系薬
高脂血症の患者さんに対して処方されるフィブラート系の薬です。
フィブラート系薬についてはこちらをご覧ください。
Wang Dら(2015)はフィブラート系薬が脳卒中の再発予防に有効かどうか調査しました。
結果として、フィブラート系薬は脳卒中の再発予防に有効である可能性が示唆されたものの、さらなる検証が必要であると結論付けられています。
服薬を忘れないようにする
薬を飲めば再発予防につながりますが、飲み忘れてしまうと効果は得られません。
Al AlShaikh Sら(2016)は、脳卒中患者さんの非服薬率(薬を飲まない確率)は30.9%に及ぶと報告しています。
2025年の研究では、薬のもらい忘れ・飲み忘れが脳卒中の再発リスクにどう影響するかを調べました。
脳卒中患者さん255人を5年間にわたって追跡調査した結果、薬が手元にない(=飲めていない)ほど再発リスクが急増することが明らかになりました。
これまで、脳卒中が再発しやすいかどうかを予測するには、
● 年齢や血圧、糖尿病などの持病がどれくらいあるか(一般的な危険度)
● 最初の脳卒中がどのような原因で起きたか
…が最も重要だと考えられてきました。
しかし驚くべきことに、今回の研究では、それらの条件よりもはるかに強く「再発」と関連していたのが、薬局で薬をきちんと受け取り、手元の薬を切らさずに持っているかという点でした。
つまり、「忙しくて薬局に行きそびれた」「薬が手元になくなったまま数日放置してしまった」といった「薬を飲まない期間」を作ることが、ダイレクトに再発の引き金になるという非常にシビアな現実を示しています。
そのために『どうすれば継続して飲み続けてもらえるか?』という研究が進んでいます。
Al AlShaikh Sら(2016)は上述とは別の研究を通して、脳卒中患者さんに対する服薬遵守を促す介入の有効性について調査しました。
服薬遵守を促す介入とは、医療者による教育や動機付け、リマインダーなどを指します。
患者さんへ『なぜ薬を服薬しないといけないか』という理解を促したり、服薬する時間にアラームが鳴るなどして服薬を忘れないようにする工夫です。
結果として、これらの服薬遵守のための介入は、継続的な服薬遵守を促す上で有効である可能性が示唆されました。
服薬を忘れないように、『なぜ薬を飲むべきか』理解したり、携帯電話などのリマインダーを使うことは有効かもしれません。
生活習慣の改善
生活習慣の改善とは?
再発予防のために
⚫︎ 禁煙
⚫︎ 水分補給
⚫︎ 禁酒(節酒)
⚫︎ 塩分・脂質を控える
⚫︎ 入浴はぬるま湯にする
⚫︎ ウォーキングなどの身体活動
…を勧められた経験はないでしょうか?
このように生活習慣を改善することは、一般的に再発予防に対して有効とされています。
地中海料理を食べる
生活習慣を改善させる上で食事は大事な要素のひとつです。
脳卒中再発のための食事として、地中海料理が注目されており、脳卒中の再発予防に有効である可能性が示唆されています(Rees K, 2020)。
地中海料理についてはこちらをご参考いただきたいですが、ざっくり説明すると『野菜や果物をたくさん食べる料理』です。
特別な食材は必要なく、日本のスーパーマーケットに売られている食材で作ることができます。
医療者や家族による “生活習慣を改善させるためのかかわり” は有効か?
ご自身で生活習慣を改善させることは難しく、誰かに管理してほしいと思う方もいるかもしれません。
ただ、医療者や家族による “生活習慣を改善させるための介入” の効果は限定的です。
服薬遵守や血圧低下には有効性が報告されているものの、禁煙や禁酒(節酒)、食事・栄養、ウォーキングなどの身体活動の改善に対しては否定的な報告がなされています(Heron N, 2017; Lennon O, 2014; Liljehult J, 2020; Hendrickx W, 2020; Deijle IA, 2017)。
血圧を低下させることは脳卒中の再発に有効であることが報告されていること(Katsanos AH, 2017)、また上述のように薬を飲むことは再発予防に有効であることは事実です。
このことから、医療者や家族による “生活習慣を改善させるためのかかわり” だけに頼るのではなく、ご自身で主体的に再発予防に取り組むことが大事であると言えます。
定期的な有酸素運動
上述の通り、運動不足の人は脳卒中を再発しやすいことが報告されています。
再発予防のためには、中強度の有酸素運動を週4回か、高強度の有酸素運動を週2回、のいずれかを行う必要があると考えられています。
有酸素運動の方法としてはウォーキングやエアロバイク、ステッパーエクササイズが一般的です。
脳卒中発症6ヶ月以降は、公園などを歩く平地歩行練習によって、歩行能力も改善することが報告されています(詳しくはこちらの記事をご覧ください)。
このため、公園などをウォーキングしていただくことによって再発予防だけでなく、歩行能力の向上も期待できます。
まとめ
本記事の結論です。
⚫︎ 脳卒中再発リスクは年々高くなっていく
⚫︎ 高血圧、糖尿病、心房細動などがある人は再発しやすい
⚫︎ 服薬や生活習慣の改善を通して再発予防に努めましょう
本記事が脳梗塞や脳出血でお困りの方々にとって少しでもお役に立てましたら幸いです。
リハビリの無料体験を実施中!
といった方から選ばれています!
参考文献
Lin B, Zhang Z, Mei Y, Wang C, Xu H, Liu L, Wang W. Cumulative risk of stroke recurrence over the last 10 years: a systematic review and meta-analysis. Neurol Sci. 2021 Jan;42(1):61-71.
Hata J, Tanizaki Y, Kiyohara Y, Kato I, Kubo M, Tanaka K, Okubo K, Nakamura H, Oishi Y, Ibayashi S, Iida M. Ten year recurrence after first ever stroke in a Japanese community: the Hisayama study. J Neurol Neurosurg Psychiatry. 2005 Mar;76(3):368-72.
Zheng S, Yao B. Impact of risk factors for recurrence after the first ischemic stroke in adults: A systematic review and meta-analysis. J Clin Neurosci. 2019 Feb;60:24-30.
Kolmos M, Christoffersen L, Kruuse C. Recurrent Ischemic Stroke – A Systematic Review and Meta-Analysis. J Stroke Cerebrovasc Dis. 2021 Aug;30(8):105935.
Bangad A, Abbasi M, de Havenon A. Secondary Ischemic Stroke Prevention. Neurotherapeutics. 2023 Apr;20(3):721-731.
Katsanos AH, Filippatou A, Manios E, Deftereos S, Parissis J, Frogoudaki A, Vrettou AR, Ikonomidis I, Pikilidou M, Kargiotis O, Voumvourakis K, Alexandrov AW, Alexandrov AV, Tsivgoulis G. Blood Pressure Reduction and Secondary Stroke Prevention: A Systematic Review and Metaregression Analysis of Randomized Clinical Trials. Hypertension. 2017 Jan;69(1):171-179.
Thomopoulos C, Parati G, Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension: 2. Effects at different baseline and achieved blood pressure levels–overview and meta-analyses of randomized trials. J Hypertens. 2014 Dec;32(12):2296-304.
日本脳卒中学会:脳卒中治療ガイドライン2021, 株式会社協和企画, 2021
Kitagawa K, Yamamoto Y, Arima H, Maeda T, Sunami N, Kanzawa T, Eguchi K, Kamiyama K, Minematsu K, Ueda S, Rakugi H, Ohya Y, Kohro T, Yonemoto K, Okada Y, Higaki J, Tanahashi N, Kimura G, Umemura S, Matsumoto M, Shimamoto K, Ito S, Saruta T, Shimada K; Recurrent Stroke Prevention Clinical Outcome (RESPECT) Study Group. Effect of Standard vs Intensive Blood Pressure Control on the Risk of Recurrent Stroke: A Randomized Clinical Trial and Meta-analysis. JAMA Neurol. 2019 Nov 1;76(11):1309-1318.
Tirschwell DL, Smith NL, Heckbert SR, Lemaitre RN, Longstreth WT Jr, Psaty
BM. Association of cholesterol with stroke risk varies in stroke subtypes and
patient subgroups. Neurology. 2004 Nov 23;63(10):1868-75.
Janghorbani M, Hu FB, Willett WC, Li TY, Manson JE, Logroscino G, Rexrode KM. Prospective study of type 1 and type 2 diabetes and risk of stroke subtypes: the Nurses’ Health Study. Diabetes Care. 2007 Jul;30(7):1730-5.
Mitsios JP, Ekinci EI, Mitsios GP, Churilov L, Thijs V. Relationship Between Glycated Hemoglobin and Stroke Risk: A Systematic Review and Meta-Analysis. J Am Heart Assoc. 2018 May 17;7(11):e007858.
Peters SA, Huxley RR, Woodward M. Smoking as a risk factor for stroke in women compared with men: a systematic review and meta-analysis of 81 cohorts, including 3,980,359 individuals and 42,401 strokes. Stroke. 2013 Oct;44(10):2821-8.
Chen J, Li S, Zheng K, Wang H, Xie Y, Xu P, Dai Z, Gu M, Xia Y, Zhao M, Liu X, Xu G. Impact of Smoking Status on Stroke Recurrence. J Am Heart Assoc. 2019 Apr 16;8(8):e011696.
Patra J, Taylor B, Irving H, Roerecke M, Baliunas D, Mohapatra S, Rehm J. Alcohol consumption and the risk of morbidity and mortality for different stroke types–a systematic review and meta-analysis. BMC Public Health. 2010 May 18;10:258.
O’Donnell MJ, Chin SL, Rangarajan S, Xavier D, Liu L, Zhang H, Rao-Melacini P, Zhang X, Pais P, Agapay S, Lopez-Jaramillo P, Damasceno A, Langhorne P, McQueen MJ, Rosengren A, Dehghan M, Hankey GJ, Dans AL, Elsayed A, Avezum A, Mondo C, Diener HC, Ryglewicz D, Czlonkowska A, Pogosova N, Weimar C, Iqbal R, Diaz R, Yusoff K, Yusufali A, Oguz A, Wang X, Penaherrera E, Lanas F, Ogah OS, Ogunniyi A, Iversen HK, Malaga G, Rumboldt Z, Oveisgharan S, Al Hussain F, Magazi D, Nilanont Y, Ferguson J, Pare G, Yusuf S; INTERSTROKE investigators. Global and regional effects of potentially modifiable risk factors associated with acute stroke in 32 countries (INTERSTROKE): a case-control study. Lancet. 2016 Aug 20;388(10046):761-75.
Lee CD, Blair SN. Cardiorespiratory fitness and stroke mortality in men. Med Sci Sports Exerc. 2002 Apr;34(4):592-5.
Turan TN, Nizam A, Lynn MJ, Egan BM, Le NA, Lopes-Virella MF, Hermayer KL, Harrell J, Derdeyn CP, Fiorella D, Janis LS, Lane B, Montgomery J, Chimowitz MI. Relationship between risk factor control and vascular events in the SAMMPRIS trial. Neurology. 2017 Jan 24;88(4):379-385.
Flint AJ, Hu FB, Glynn RJ, Caspard H, Manson JE, Willett WC, Rimm EB. Excess weight and the risk of incident coronary heart disease among men and women. Obesity (Silver Spring). 2010 Feb;18(2):377-83.
Global Burden of Metabolic Risk Factors for Chronic Diseases Collaboration (BMI Mediated Effects); Lu Y, Hajifathalian K, Ezzati M, Woodward M, Rimm EB, Danaei G. Metabolic mediators of the effects of body-mass index, overweight, and obesity on coronary heart disease and stroke: a pooled analysis of 97 prospective cohorts with 1·8 million participants. Lancet. 2014 Mar 15;383(9921):970-83.
Horn JW, Feng T, Mørkedal B, Strand LB, Horn J, Mukamal K, Janszky I. Obesity and Risk for First Ischemic Stroke Depends on Metabolic Syndrome: The HUNT Study. Stroke. 2021 Nov;52(11):3555-3561.
Boncoraglio GB, Del Giovane C, Tramacere I. Antihypertensive Drugs for Secondary Prevention After Ischemic Stroke or Transient Ischemic Attack: A Systematic Review and Meta-Analysis. Stroke. 2021 Jun;52(6):1974-1982.
Xie W, Zheng F, Evangelou E, Liu O, Yang Z, Chan Q, Elliott P, Wu Y. Blood pressure-lowering drugs and secondary prevention of cardiovascular disease: systematic review and meta-analysis. J Hypertens. 2018 Jun;36(6):1256-1265.
Tramacere I, Boncoraglio GB, Banzi R, Del Giovane C, Kwag KH, Squizzato A, Moja L. Comparison of statins for secondary prevention in patients with ischemic stroke or transient ischemic attack: a systematic review and network meta-analysis. BMC Med. 2019 Mar 26;17(1):67
McHutchison C, Blair GW, Appleton JP, Chappell FM, Doubal F, Bath PM, Wardlaw JM. Cilostazol for Secondary Prevention of Stroke and Cognitive Decline: Systematic Review and Meta-Analysis. Stroke. 2020 Aug;51(8):2374-2385.
Lin MP, Meschia JF, Gopal N, Barrett KM, Ross OA, Ertekin-Taner N, Brott TG. Cilostazol Versus Aspirin for Secondary Stroke Prevention: Systematic Review and Meta-Analysis. J Stroke Cerebrovasc Dis. 2021 Mar;30(3):105581.
Shi L, Pu J, Xu L, Malaguit J, Zhang J, Chen S. The efficacy and safety of cilostazol for the secondary prevention of ischemic stroke in acute and chronic phases in Asian population–an updated meta-analysis. BMC Neurol. 2014 Dec 20;14:251.
Tan CH, Wu AG, Sia CH, Leow AS, Chan BP, Sharma VK, Yeo LL, Tan BY. Cilostazol for secondary stroke prevention: systematic review and meta-analysis. Stroke Vasc Neurol. 2021 Sep;6(3):410-423.
Del Giovane C, Boncoraglio GB, Bertù L, Banzi R, Tramacere I. Antiplatelet drugs for secondary prevention in patients with ischemic stroke or transient ischemic attack: a systematic review and network meta-analysis. BMC Neurol. 2021 Aug 16;21(1):319.
Wang D, Liu B, Tao W, Hao Z, Liu M. Fibrates for secondary prevention of cardiovascular disease and stroke. Cochrane Database Syst Rev. 2015 Oct 25;2015(10):CD009580.
Al AlShaikh S, Quinn T, Dunn W, Walters M, Dawson J. Predictive factors of non-adherence to secondary preventative medication after stroke or transient ischaemic attack: A systematic review and meta-analyses. Eur Stroke J. 2016 Jun;1(2):65-75.
Al AlShaikh S, Quinn T, Dunn W, Walters M, Dawson J. Multimodal Interventions to Enhance Adherence to Secondary Preventive Medication after Stroke: A Systematic Review and Meta-Analyses. Cardiovasc Ther. 2016 Apr;34(2):85-93.
Heron N, Kee F, Cardwell C, Tully MA, Donnelly M, Cupples ME. Secondary prevention lifestyle interventions initiated within 90 days after TIA or ‘minor’ stroke: a systematic review and meta-analysis of rehabilitation programmes. Br J Gen Pract. 2017 Jan;67(654):e57-e66.
Lennon O, Galvin R, Smith K, Doody C, Blake C. Lifestyle interventions for secondary disease prevention in stroke and transient ischaemic attack: a systematic review. Eur J Prev Cardiol. 2014 Aug;21(8):1026-39.
Liljehult J, Christensen T, Molsted S, Overgaard D, Mesot Liljehult M, Møller T. Effect and efficacy of lifestyle interventions as secondary prevention. Acta Neurol Scand. 2020 Oct;142(4):299-313.
Hendrickx W, Vlietstra L, Valkenet K, Wondergem R, Veenhof C, English C, Pisters MF. General lifestyle interventions on their own seem insufficient to improve the level of physical activity after stroke or TIA: a systematic review. BMC Neurol. 2020 May 1;20(1):168.
Deijle IA, Van Schaik SM, Van Wegen EE, Weinstein HC, Kwakkel G, Van den Berg-Vos RM. Lifestyle Interventions to Prevent Cardiovascular Events After Stroke and Transient Ischemic Attack: Systematic Review and Meta-Analysis. Stroke. 2017 Jan;48(1):174-179.
Lawrence M, Pringle J, Kerr S, Booth J, Govan L, Roberts NJ. Multimodal secondary prevention behavioral interventions for TIA and stroke: a systematic review and meta-analysis. PLoS One. 2015 Mar 20;10(3):e0120902.
Rees K, Takeda A, Martin N, Ellis L, Wijesekara D, Vepa A, Das A, Hartley L, Stranges S. Mediterranean-style diet for the primary and secondary prevention of cardiovascular disease. Cochrane Database Syst Rev. 2019 Mar 13;3(3):CD009825.
Coveney S, McCabe JJ, Murphy S, O’Donnell M, Kelly PJ. Anti-inflammatory therapy for preventing stroke and other vascular events after ischaemic stroke or transient ischaemic attack. Cochrane Database Syst Rev. 2020 May 11;5(5):CD012825.
Liu J, Wang LN. Peroxisome proliferator-activated receptor gamma agonists for preventing recurrent stroke and other vascular events in people with stroke or transient ischaemic attack. Cochrane Database Syst Rev. 2017 Dec 2;12(12):CD010693
Wang C, Feng L, Tu S, Wei D, Wang R, Deng Z, Luo Y. Antihypertensive strategies for the prevention of secondary stroke: a systematic review and metaanalysis. Eur J Med Res. 2025 Jan 9;30(1):18. doi: 10.1186/s40001-024-02226-3. PMID: 39780283; PMCID: PMC11715515.
Kern KC, Crossley A, Wu N, Mun KT, Dergalust S, Hinman JD. Suboptimal medication possession ratio is associated with recurrent ischemic stroke in a veteran population. J Stroke Cerebrovasc Dis. 2025 Apr;34(4):108257. doi: 10.1016/j.jstrokecerebrovasdis.2025.108257. Epub 2025 Feb 5. PMID: 39921195.











