
脳梗塞や脳出血を発症された方は、一度は転びそうになった/転んでしまった経験があるのではないでしょうか?
データによると、脳卒中患者さんの25%が退院後6ヶ月以内に(Jalayondeja C, 2014)、30〜39%が1年以内に(Tsang CSL 2022; Tsang CSL 2020; Zou TE 2021)転倒する、と報告されています。
このように、脳梗塞や脳出血を発症された患者さんにとって、転倒は身近な問題と言えるでしょう。
さらに、ご高齢になるにつれて転倒による負傷の割合が増加するとされており(Peel, 2002)、ご高齢の場合、転倒の約10%が骨折を引き起こす(Campbell, 1990)とされています。
転倒して怪我をしてしまうとまた入院しなければならなくなる可能性があり、ご高齢の方では、入院により身体機能や認知機能が低下してしまう恐れもあります。
ですので、ひとりで歩けるようになったとしても、状況によってはさらにバランス練習を行う必要があります。
とはいえ、バランス練習にはとても多くの種類があります。
中には有効なバランス練習もあれば、有効でないバランス練習もあります。
本記事では、脳卒中リハビリにおけるバランス練習について当事者さんに向けて解説します。
情報の信頼性について
・本記事はBRAIN運営責任者/理学療法士の針谷が執筆しています(筆者情報は記事最下部)。
・リハビリの効果や注意点に関しては、信頼性の高いシステマティックレビュー研究、ランダム化比較試験から得られたデータを引用しています。
リハビリの無料体験を実施中!
といった方から選ばれています!
脳梗塞リハビリにおけるバランス練習とは?
最初に本記事のまとめです。
- 脳卒中リハビリにおけるバランス練習は数多くの種類がある
- 有効なバランス練習の代表格は『機能的課題トレーニング』である
- 『機能的課題トレーニング』では体幹トレーニングや立ち上がり動作練習が主になる
以下、詳しく解説します。
脳卒中発症後のバランスの問題を簡単に解説

脳卒中を発症すると、バランス障害が生じます。
Mansfield Aら(2018)は、脳卒中患者さんのバランス障害のメカニズムを下図のように示しています。
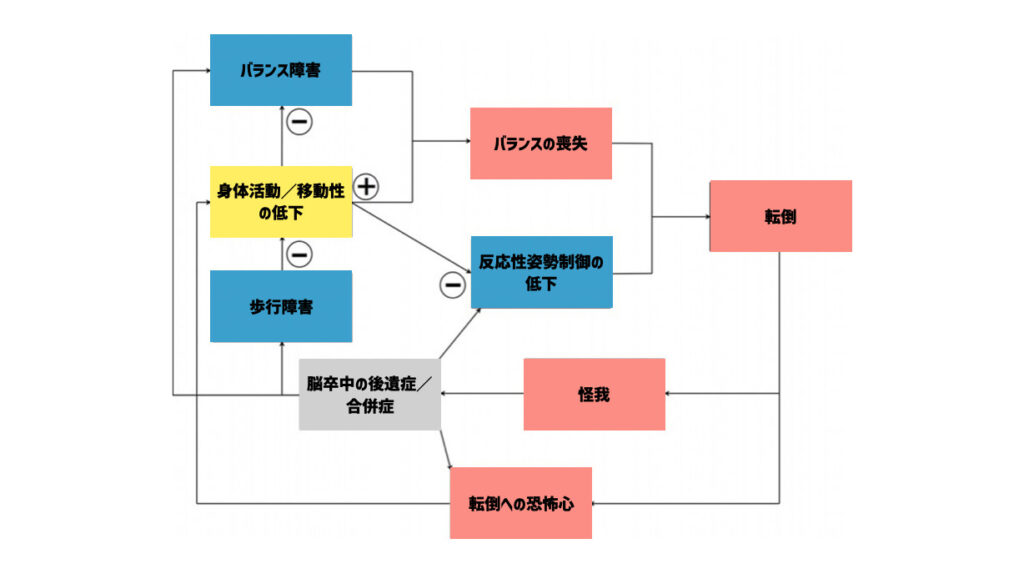
まず、脳卒中により運動障害や感覚障害、痙縮などの症状が生じます。
これらが組み合わさって、反応性姿勢制御の低下(バランスが崩れたときに元に戻す能力のこと)、歩行障害(歩くのが難しくなること)が生じます。
歩行障害が生じると、身体活動/移動性の低下が生じます。
身体活動/移動性の低下に加え、運動障害や感覚障害といった脳卒中後遺症によってバランス障害が生じます。
バランス障害はバランスの喪失につながり、そして転倒、怪我へつながっていきます。
上記のようなバランス障害や転倒のしくみを理解しておくと、『なぜ転倒してしまうのだろうか?』という分析をするのに役立ちます。
また、Xu Tら(2018)は、脳卒中患者さんの転倒の予測因子として
- 運動障害
- バランスの低下
- 鎮静薬や向精神薬
- セルフケア障害
- うつ
- 認知障害
- 転倒歴
を挙げました。
上記の因子をもつ患者さんも転倒する可能性が高いといえます。
バランス練習はどういうものがある?

バランス障害は多くの脳卒中患者さんにみられる症状です。
バランスのリハビリも、たくさん研究・開発されています。
Hugues A(2019)らの研究チームは、バランスの向上を目的とした理学療法は下記8つに分類されることを報告しました。
- 福祉用具の使用
- CI療法
- 心肺機能への介入
- 機能的課題トレーニング
- 筋骨格系への介入
- 神経生理学的介入
- 感覚的介入
- その他の介入

このようにバランスを向上させるためのリハビリの選択肢はいくつも存在しています。
これだけ選択肢が多いと悩んでしまいますが、Hugues A(2019)の研究チームは、この中でも機能的な課題トレーニングが有効であることを報告しています。
機能的な課題トレーニングは、患者さんご自身が身体を動かしながら、バランスをとる練習を行う方法を指します。
注意点
『機能的な課題トレーニング』というのはあくまでもHuguesら(2019)がリハビリの分類をするために名称をつけたものであり、世界的に一般的な用語ではありません。ただし、本記事では患者さんご自身が身体を動かしながらバランスをとる練習を総称し、機能的な課題トレーニングとします。
機能的な課題トレーニングの中でも有効なのは?

機能的な課題トレーニングといっても、その中にはいくつものリハビリ方法が含まれます。
例えば、体幹トレーニング、立ち上がり動作練習、Virtual Reality、ゲーム(Wii)、歩行練習、全身振動刺激、聴覚フィードバック、水治療法、エルゴメーター、ヨガなどです。
この中でも有効リハビリとそうでないリハビリがあります。
van Duijnhoven HJ(2016)の研究チームは、機能的な課題トレーニングの中でも特に有効なリハビリ方法として体幹トレーニング、立ち上がり動作練習、Virtual Reality、ゲーム(Wii)などのバランス練習を報告しました。
また、研究数は少ないものの、Nindorera Fら(2022)はトレッドミルトレーニングも発症から6ヶ月以上経過した脳卒中患者さんのバランス向上に有効と報告しています。
Virtual Realityやゲーム(Wii)は特殊な機器が必要になるので、日本のリハビリ病院や訪問リハビリでは行うことが難しいです。
そのため、現実的には、体幹トレーニングや立ち上がり動作練習が主要なバランス練習になります。
体幹トレーニングとは?
ベッドに寝た状態や、ベッドに腰掛けた状態で体幹の運動をする方法です。
主に急性期〜回復期のリハビリとして有効性が報告されています(Cabanas-Valdés R, 2016; Saeys W,2012; Haruyama K, 2017)。
立ち上がり動作練習とは?
ベッドや椅子から立ち上がる動作を通してバランスを鍛える方法です。
回復期や慢性期のリハビリとして有効性が報告されています(Liu M, 2016; Farqalit R, 2013)。
もちろん、体幹トレーニングや立ち上がり動作練習だけやっておけば良いということではありません。
患者さんの状況や目標によって適切なリハビリは変わってきます。
ただ、有効性が認められているバランスのリハビリとして知っておいて損はないと思います。
バランス練習の具体的な進め方
有効性が報告されているバランス練習の進め方として、立ち上がり動作練習を例に挙げ、具体的なリハビリ方法を紹介します。
<バランス練習のプログラム>
①立ち上がり動作練習 30分
・被験者の患足を常に非患足の後ろに置き,前足の踵の後方を後足の長さの50%の位置に置き、下記A〜Cの課題を実施
A. 非麻痺足を背屈15°に置く
B. 非麻痺足を背屈10°に置く
C. 非麻痺足を背屈5°に置く
・軽度な疲労を感じる状態で進め、無理せず休憩を入れながら進めた
②標準的な理学療法
座位保持訓練、バランス訓練、歩行訓練、下肢強化運動、日常生活動作訓練など
<条件>
週5回、4週間
Liu M(2016)の研究チームは、このバランス練習を回復期の脳卒中患者さんに実施することでバランスの能力を調べるBerg Balance Scaleという検査の成績が大幅に向上したことを報告しています。
バランス練習の効果

バランス練習の効果を紹介します。
バランス練習の効果はたくさん報告されていますが、本記事ではシステマティックレビュー研究で有効性が報告されているものについてのみ紹介します。
システマティックレビュー
過去に公表された研究を集めてひとつの結果・結論を導き出す研究のことで、一般的には情報の信頼性が高いです。リハビリの効果を推定する目的の場合、特定のテーマについて世界中のランダム化比較試験が集められることが多いです。例えば、運動麻痺に対する課題指向型訓練の効果を調べたランダム化比較試験を100件集めてきて、100件の結果を解析することで課題指向型訓練の有効性を判断する、などです。
バランス能力の向上
バランス練習を行うことで、バランス能力が向上することが報告されています(Hugues A, 2019; van Duijnhoven HJ, 2016)。
自己効力感の改善
バランスに関わる問題として、バランスに対する自己効力感というものがあります。
これは、簡単に言うと『転倒しないで移動する自信』『バランスに対する自信』を指します。
バランスに対する自己効力感が低いと在宅生活における活動範囲が狭くなってしまうことが知られています(Schmid AA, 2012)。
したがって自己効力感を改善することもリハビリとして大事なことです。
バランス練習は、バランスに対する自己効力感を改善させる上で有効であることが報告されています(Tang A, 2015)。
バランス練習のメリットとデメリット

メリットとデメリットは患者さんの状況や価値観などによって異なりますが、一般的なメリットとデメリットを紹介します。
メリット
- バランスの向上に有効である
バランス向上に有効であり、結果として転倒を防ぐことに貢献してくれます。
歩行練習などでもバランスが向上することが知られていますが、やはりバランス向上の効果が大きいのはバランス練習です。
デメリット
- 転倒のリスクがある
バランス練習は立った状態や座った状態で行われることが多く、転倒の危険性があります。
ホームエクササイズとしてバランス練習をすることもあるかと思いますが、基本的にはセラピストや家族の方と一緒に行うことをお勧めします。
バランス練習は必要なのか?

脳卒中を発症した後、バランス能力の低下が生じます。
しかし、理学療法を進めていく中でバランスは自然と良くなっていきます。
これは、立ち上がり動作練習や歩行練習がバランスに対して有効であり、特にバランスを意識した練習をしなくてもバランスが良くなっていくためです。
したがって病院を退院する頃にはある程度バランスも良くなっていますし、バランスに対する自信もついているのではないかと思います。
ただ、冒頭でお伝えした通り、脳卒中患者さんの25%の方が退院後6ヶ月以内に転倒し(Jalayondeja C, 2014)、30〜39%の方が1年以内に(Tsang CSL 2022; Tsang CSL 2020; Zou TE 2021)転倒することが知られています。
『家の中を歩けるようになったからOK!』『外出できるようになったからOK!』というのもひとつのゴールだと思いますが、退院された後に転倒される方が多いというのも知っておいてください。
退院後の転倒を防ぐために、屋外歩行がおひとりで行えるようになった後でもバランス練習をしたほうがいいケースがあります。
なお、転倒を予測するためのツールとしてBerg Balance Scale、Balance Evaluation Systems Testという検査があります。
これらの検査の点数から転倒の可能性を予測することが可能です。
担当セラピストに一度確認してみてはいかがでしょうか。
バランス練習を有効活用しよう!
脳卒中発症後、理学療法を行えば自然とバランスはよくなっていくのであまりバランスのことは意識されないかもしれません。
ですが、退院後に転倒してもう一度入院、ということにならないよう、転倒への予防はしておくことをお勧めします。
そのためにバランス練習は有効な手段です。
ぜひ、バランス練習を有効活用しましょう!
リハビリの無料体験を実施中!
といった方から選ばれています!
参考文献
Jalayondeja C, Sullivan PE, Pichaiyongwongdee S. Six-month prospective study of fall risk factors identification in patients post-stroke. Geriatr Gerontol Int. 2014 Oct;14(4):778-85.
Tsang CSL, Miller T, Pang MYC. Association between fall risk and assessments of single-task and dual-task walking among community-dwelling individuals with chronic stroke: A prospective cohort study. Gait Posture. 2022 Mar;93:113-118.
Tsang CSL, Pang MYC. Association of subsequent falls with evidence of dual- task interference while walking in community-dwelling individuals after stroke. Clin Rehabil. 2020 Jul;34(7):971-980.
Zou TE, Liang PJ, Lee SC. Turning duration and steps predict future falls in poststroke hemiplegic individuals: A preliminary cohort study. Top Stroke Rehabil. 2021 Jan;28(1):33-41.
Ng MM, Hill KD, Batchelor F, Burton E. Factors Predicting Falls and Mobility Outcomes in Patients With Stroke Returning Home After Rehabilitation Who Are at Risk of Falling. Arch Phys Med Rehabil. 2017 Dec;98(12):2433-2441.
Mansfield A, Inness EL, Mcilroy WE. Stroke. Handb Clin Neurol. 2018;159:205-228.
Xu T, Clemson L, O’Loughlin K, Lannin NA, Dean C, Koh G. Risk Factors for Falls in Community Stroke Survivors: A Systematic Review and Meta-Analysis. Arch Phys Med Rehabil. 2018 Mar;99(3):563-573.e5.
Peel NM, Kassulke DJ, McClure RJ. Population based study of hospitalised fall related injuries in older people. Inj Prev. 2002 Dec;8(4):280-3.
Campbell AJ, Borrie MJ, Spears GF, Jackson SL, Brown JS, Fitzgerald JL. Circumstances and consequences of falls experienced by a community population 70 years and over during a prospective study. Age Ageing. 1990 Mar;19(2):136-41.
Hugues A, Di Marco J, Ribault S, Ardaillon H, Janiaud P, Xue Y, Zhu J, Pires J, Khademi H, Rubio L, Hernandez Bernal P, Bahar Y, Charvat H, Szulc P, Ciumas C, Won H, Cucherat M, Bonan I, Gueyffier F, Rode G. Limited evidence of physical therapy on balance after stroke: A systematic review and meta-analysis. PLoS One. 2019 Aug 29;14(8):e0221700.
van Duijnhoven HJ, Heeren A, Peters MA, Veerbeek JM, Kwakkel G, Geurts AC, Weerdesteyn V. Effects of Exercise Therapy on Balance Capacity in Chronic Stroke: Systematic Review and Meta-Analysis. Stroke. 2016 Oct;47(10):2603-10.
Nindorera F, Nduwimana I, Thonnard JL, Kossi O. Effectiveness of walking training on balance, motor functions, activity, participation and quality of life in people with chronic stroke: a systematic review with meta-analysis and meta-regression of recent randomized controlled trials. Disabil Rehabil. 2022 Jul;44(15):3760-3771.
Cabanas-Valdés R, Bagur-Calafat C, Girabent-Farrés M, Caballero-Gómez FM, Hernández-Valiño M, Urrútia Cuchí G. The effect of additional core stability exercises on improving dynamic sitting balance and trunk control for subacute stroke patients: a randomized controlled trial. Clin Rehabil. 2016 Oct;30(10):1024-1033.
Saeys W, Vereeck L, Truijen S, Lafosse C, Wuyts FP, Heyning PV. Randomized controlled trial of truncal exercises early after stroke to improve balance and mobility. Neurorehabil Neural Repair. 2012 Mar-Apr;26(3):231-8.
Haruyama K, Kawakami M, Otsuka T. Effect of Core Stability Training on Trunk Function, Standing Balance, and Mobility in Stroke Patients. Neurorehabil Neural Repair. 2017 Mar;31(3):240-249.
Liu M, Chen J, Fan W, Mu J, Zhang J, Wang L, Zhuang J, Ni C. Effects of modified sit-to-stand training on balance control in hemiplegic stroke patients: a randomized controlled trial. Clin Rehabil. 2016 Jul;30(7):627-36.
Farqalit R, Shahnawaz A. Effect of foot position during sit-to-stand training on balance and upright mobility in patients with chronic stroke. Hong Kong Physiotherapy Journal. 2013;31
Tang A, Tao A, Soh M, Tam C, Tan H, Thompson J, Eng JJ. The effect of interventions on balance self-efficacy in the stroke population: a systematic review and meta-analysis. Clin Rehabil. 2015 Dec;29(12):1168-77.
Schmid AA, Van Puymbroeck M, Altenburger PA, Dierks TA, Miller KK, Damush TM, Williams LS. Balance and balance self-efficacy are associated with activity and participation after stroke: a cross-sectional study in people with chronic stroke. Arch Phys Med Rehabil. 2012 Jun;93(6):1101-7.











