
CI療法(Constraint-Induced Movement Therapy)は、脳卒中リハビリテーションのひとつです。
脳卒中を発症すると、右半身か左半身に運動麻痺が生じます。
運動麻痺が生じている側の半身を麻痺側、運動麻痺がない側の半身を非麻痺側と言います。
CI療法は、非麻痺側(麻痺していない側)の腕や手を使わず、麻痺側(麻痺がある側)の腕や手をたくさん使うことによって運動機能の改善を目指すリハビリです。
本記事では、脳卒中当事者の方や若手のセラピストの方々に向け、CI療法の有効性について紹介します。
情報の信頼性について
・本記事はBRAIN運営責任者/理学療法士の針谷が執筆しています。
・リハビリの効果や注意点に関しては、信頼性の高いシステマティックレビュー研究、ランダム化比較試験から得られたデータを引用しています。
リハビリの無料体験を実施中!
といった方から選ばれています!

BRAINアカデミー
エビデンスに基づく脳卒中リハビリテーションを体系的・網羅的に学ぶ、6ヶ月間のオンライン学習プログラムです。①動画教材 ②課題 ③フィードバックを通じて、EBMを身に付けましょう!
詳細はこちら

文献検索CAMP
PubMedを使った文献検索を2日でマスターするセラピスト向けオンライン学習プログラムです。AIを活用し、経験1年目の方でも文献検索を行えるレベルまでスキルアップできます。
詳細はこちら
脳梗塞リハビリにおけるCI療法のエビデンス
最初に本記事のまとめです。
- CI療法はリーチ動作(手を伸ばす動作)、グラスプ動作(物をつかむ動作)、ピンチ動作(物をつまむ動作)の向上に有効
- CI療法は腕や手の細かい運動(手を開く・握るなど)の向上に有効
- CI療法は運動麻痺が軽度の方に対して有効
CI療法は、上肢のリハビリテーションの中ではとても有効な方法です。
一方で、CI療法を行える人は運動麻痺が軽度な患者さんや、集中的なリハビリ時間を確保できる患者さんに限られます。
以下、脳卒中上肢リハビリテーションの全体像から、CI療法の効果、注意点などについて詳しく紹介します。
脳卒中後の上肢リハビリテーションの全体像
リハビリテーションは複数のリハビリ方法から成り立つ
脳卒中リハビリテーションでは、麻痺した半身の運動機能を向上させるためにリハビリを行います。
“リハビリテーション” は一括りにされがちですが、実は複数のリハビリ方法から成り立っています。
具体的には、上肢のリハビリテーションとして課題指向型訓練、CI療法、電気刺激療法、ミラーセラピー、運動イメージ療法などがあります。
上肢のリハビリの全体像を詳細に知りたい方はこちらの記事をご覧ください。
患者さんの目標や状態によって選ばれるべきリハビリが変わる
それぞれの方法にメリット・デメリットがあります。
例えば、リーチ動作やグラスプ動作といった複数の関節を動かす動作に対しては有効であるものの、手を開く・握るとか指を一本ずつ動かすなどの細かい動作に対しては有効とは言えないリハビリもあります。
また、急性期、回復期、慢性期といった病期によっても効果が異なります。
あるいは、運動麻痺が軽度な人には有効とされているものの、重度な人には有効とは言えないとされているリハビリもあります。
したがって、患者さんの麻痺した腕や手をどのように改善させたいのか?といった目標や、患者さんの状態によって、選ばれるべきリハビリが異なります。
リハビリテーションの専門家に相談し、自分に合ったリハビリを選ぶことが大事です。
CI療法は上肢リハビリのオールラウンダー

CI療法とは?
CI療法は、非麻痺側(麻痺していない側)の腕や手を使わず、麻痺側(麻痺がある側)の腕や手をたくさん使うことによって運動機能の改善を目指すリハビリです。
CI療法には3つの種類がある
CI療法は開発されてから現在に至るまで、改訂されてきています。
そのため、広義のCI療法には『CI療法』『修正CI療法』『強制使用(Foced-Use)』の3種類が含まれます。

Kwakkel Gら(2015)は、これらの3つのCI療法の効果をまとめました。
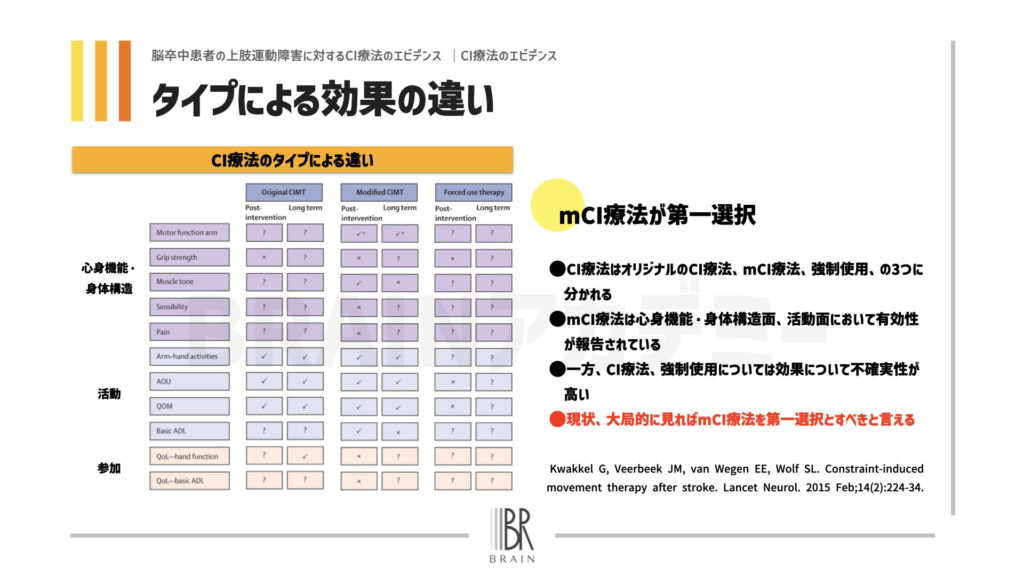
もっとも広く効果を発揮するのが修正CI療法であり、現状、修正CI療法を第一選択とすべき、と言えます。
以下、CI療法の特徴を3つ紹介します。
特徴①非麻痺側の腕と手を使わない
もともと英語ではConstraint-Induced Movement Therapyと言います。
直訳すると『拘束によって誘発される運動療法』です。
“拘束” は非麻痺側の腕や手を拘束することを意味します。
つまり、CI療法は、リハビリ時間中もリハビリ時間外(日常生活)も、非麻痺側の腕や手を使わないようにし、麻痺側を積極的に使うリハビリです。
特徴②集中的なリハビリ
患者さんの状態や目標によりますが、一般的に1日あたり60分以上、週3〜7回、3週間以上は行われます。
特徴③運動課題を繰り返す
筋力トレーニングでは物品操作を行わず、関節運動の繰り返しを行いますが、CI療法はブロックを動かす、コップを持つ、などの物品操作を伴う運動を行います。
このように、集中的に、麻痺側の腕・手のみを使用し、物品操作を伴う運動課題を繰り返すのがCI療法の特徴です。
CI療法の腕・手の運動性への効果
CI療法は、リーチ動作やグラスプ動作といった複数の関節運動からなる動作に対しても、手を握る・開くといった細かい動作に対しても有効であることが報告されています。(Corbetta D, 2015; Etoom M, 2016; Nijland R, 2011; McIntyre A, 2012)
また、脳卒中患者さんは腕や手をリハビリ中はうまく使えていても、日常生活ではうまく使えない、という方がいます。
リハビリをしても、普段の生活の中で手を使えるようにならなければ意味がありません。
その点、CI療法は、日常生活で手を使う頻度が増えたり、手の使い方がよくなるという効果もあります。(Corbetta D, 2015; Nijland R, 2011; McIntyre A, 2012)
つまり、CI療法により、麻痺した腕や手の運動性も向上しますし、麻痺した腕や手を日常生活で使えるようになることを期待できます。
なお、Gao Qら(2023)は、日常生活における非麻痺側の拘束を1日あたり4〜6時間行うことに加え、マンツーマンのリハビリで体幹拘束を行う修正CI療法が、運動機能・運動パフォーマンス向上においてもっとも有効であることを報告しました。
体幹拘束とは、手のリハビリをしているときに椅子に体幹がくっついておけるよう、ベルトなどで固定する方法です。
これによって、手のリハビリのときに体幹が庇ってしまうことを防ぎ、手の運動をたくさんできるよう促します。
CI療法の病期別の効果
CI療法は発症から14日以内の急性期、発症6ヶ月以降の慢性期において有効であることが報告されています(Nijland R, 2011; McIntyre A, 2012)。
急性期におけるCI療法の効果
脳卒中発症から14日以内の急性期では、低強度のCI療法を行うことが有効であると報告されています。(Nijland R, 2011)
低強度のCI療法とは、1日あたり2時間以下のCI療法のことです。
したがって、急性期でCI療法を行う場合は2時間以下で行うことが望ましいと考えられます。
回復期におけるCI療法の効果
筆者が調べる限り、回復期(発症から1〜2ヶ月以上、6ヶ月未満)の患者さんに限定してCI療法の効果を調べた、信頼に足るシステマティックレビュー研究はありません。
システマティックレビュー
複数の研究を集めて、ひとつの結果・結論を導き出す研究デザイン。リハビリの効果を推定する目的の場合、特定のテーマについて世界中のランダム化比較試験が集められることが多い。例えば、運動麻痺に対する課題指向型訓練の効果を調べたランダム化比較試験を100件集めてきて、100件の結果を解析することで課題指向型訓練の有効性を判断する、など。
そのため、2011年以降の信頼に足るランダム化比較試験の結果から効果を考えます。
ランダム化比較試験
特定の治療法の効果を調べるための研究デザイン。一般的には、他の研究デザインと比べると情報の信頼性が高い。
2012年、2013年に行われた2つの研究で、回復期の脳卒中患者さんに対する修正CI療法は、従来のリハビリや両手トレーニングと比べて有効とは言えないと報告しています。(van Delden AL, 2013; Brunner IC, 2012)
注意点としては、CI療法を行ってもよくならないということではありません。
リハビリを実施する前後で効果判定すると、CI療法により腕や手の運動機能が向上したことが報告されています。
ただ、研究では従来のリハビリや両手トレーニングと同じくらいの効果だったことが報告されており、あくまでも他のリハビリよりも際立った効果を得られないという意味です。
一方で、2015年、2016年に行われた2つの研究では、修正CI療法に体幹拘束を加えることによって、修正CI療法のみを行う場合と比べ、高い効果が得られたことが報告されています。(Bang DH, 2015; Bang DH, 2016)
体幹拘束とは、ベルトを使って胸やお腹を椅子の背もたれに固定することです。
一般的に、脳卒中の患者さんは腕や手を使うときに体幹によって動作が庇われてしまうことが知られています。(Collins KC, 2018)
腕や手のリハビリをしているときにも体幹で庇われている可能性があり、そうすると腕や手の運動機能が改善しない可能性が高まります。
体幹で庇うことができないよう、ベルトで固定するのが体幹拘束です。
これらの研究結果から、回復期でCI療法を行うのであれば、体幹拘束を伴うCI療法(修正版)を実施することが望ましいと考えられます。
慢性期におけるCI療法の効果
脳梗塞や脳出血を発症してから6ヶ月以上の慢性期では、一般的に「プラトーに達する」と言われ、運動機能の改善が期待できないと言われていますが、そんなことはありません。
しっかりとリハビリを行うことで改善することが世界的に報告されています。
CI療法も、慢性期の脳卒中患者さんに対し有効であることが報告されています。(McIntyre A, 2012)
また、CI療法は自宅でホームエクササイズとして実施しても有効であることが報告されています。
ホームCI療法について詳しく知りたい方はこちらの記事をご覧ください。
訪問リハビリと組み合わせてCI療法を実施し、運動機能の向上を目指すことが可能です。
CI療法は軽度の運動麻痺がある患者さんに有効
ここまでCI療法の有効性を報告してきましたが、残念ながらどの患者さんに対しても行える訳ではありません。
CI療法には適応基準があり、適応に満たない人に対しては有効であるとは言えません。
一般的な適応基準としては以下のものが挙げられます。
- 運動障害が軽度である
- 認知機能低下がない
- 半側空間無視や理解の問題がない
- 日常生活で麻痺手があまり使用されていない
- 歩行を含むバランスに問題がない
- 重度な痙縮がない
- 強い痛みがない
適応基準に合致しさえすれば、有効なリハビリであることは間違いありません。
当事者の方であれば、まずはご自身がCI療法の適応基準に合致するのかどうか、担当セラピストに聞いてみてはいかがでしょうか。
CI療法の実際のすすめかた

CI療法を実際に行うときのイメージをお伝えします。
いくつかの運動課題を用意する
患者さんが獲得したい動作につながる運動課題を複数用意します。
運動課題の用意をする上ではこちらの資料が参考になります。
また、CI療法は課題指向型訓練の一種であるため、課題指向型訓練の15のポイントを押さえておくと役に立ちます。
リハビリ時間にCI療法を実施する
CI療法は、多くの場合、1回あたり60分以上、週5回以上、3週間以上行われます。
1回のリハビリで効果を期待できる訳ではないので、根気よくリハビリを続けることが必要です。
また、60分の運動時間の中には休憩時間も含みますが、休憩が多いと効果が下がります。
CI療法1回あたりの運動回数は、222〜600回行われることが多いです(Abdullahi A, 2021)。
加えて、ランダム学習という運動学習の要素も大事になります。
例えば、課題をA〜Fまでの6つを用意している場合、A→Fで順序よく繰り返すのではなく、A→C→B→F→E→C→F→B…のように順番をランダムにしながら実施するということです。
A→Fで順序よく繰り返すよりも良い効果を期待できることが知られています。
麻痺していない側を拘束する
CI療法の特徴のひとつに、『非麻痺側の拘束』があります。
リハビリの中ではもちろんですが、日常生活でも非麻痺側を使わないように拘束します。
状況によりますが、具体的には1日あたり6時間程度、非麻痺側の手にミトンをつけ、使えないようにします。
つまり、麻痺側の手を日常生活の中で強制的に使っていただくことになります。
こうすることで、リハビリの時間だけでなく、日常生活においても麻痺側の手を使えるようになっていきます。
CI療法はどこで行われる?
以下、当事者の方へ向けた内容です。
CI療法は1回あたり60分以上、週5回以上、3週間以上の集中的なリハビリが必要です。
このため、CI療法を受けられる環境は限られています。
病院
脳卒中を発症した後の急性期病院や、回復期病院であれば豊富なリハビリ時間を確保できますので、CI療法を行うことが可能です。
入院中の方は、担当セラピストや医師に相談してみてください。
訪問リハビリ
病院を退院した後、介護保険を使って訪問リハビリを受けることができます。
訪問リハビリでは、CI療法をホームエクササイズとして実施することでCI療法を行うことが可能です。
ご自宅に退院された当事者の方は、ケアマネージャーさんや訪問リハビリ担当のセラピストに相談してみてください。
保険外(自費)リハビリ
保険外(自費)のリハビリは、医療保険や介護保険でのリハビリのような利用制限がありませんので、CI療法を行うことが可能です。
ただし、保険外である分、費用が高くなってしまうのが難点です。
資金に余裕があり、CI療法を受けたい場合は、保険外(自費)リハビリサービスを利用されることをお勧めします。
CI療法を行うことが難しい場所
一方で、退院後の外来リハビリやデイケアなどではCI療法を行うことが難しいです。
理由は、医療保険や介護保険の制度上の問題で、集中的なリハビリ時間を確保できないためです。
外来リハビリやデイケアなどでは、CI療法ではない別のリハビリ方法を利用しましょう。
CI療法を有効活用しましょう!
CI療法は脳卒中リハビリテーションの中でもとても有効なリハビリのひとつです。
CI療法を受けられる方はある程度限定されますが、CI療法を受けることで患者さんの腕や手の運動性は向上することが期待できますので、有効活用しましょう!
リハビリの無料体験を実施中!
といった方から選ばれています!
参考文献
Kwakkel G, Veerbeek JM, van Wegen EE, Wolf SL. Constraint-induced movement therapy after stroke. Lancet Neurol. 2015 Feb;14(2):224-34.
Corbetta D, Sirtori V, Castellini G, Moja L, Gatti R. Constraint-induced movement therapy for upper extremities in people with stroke. Cochrane Database Syst Rev. 2015 Oct 8;(10)
Gao Q, Zhang Y, Long J, Pan M, Wang J, Yang F. Effect of different constraint-induced movement therapy protocols on recovery of stroke survivors with upper extremity dysfunction: a systematic review and network meta-analysis. Int J Rehabil Res. 2023 Jun 1;46(2):133-150.
Etoom M, Hawamdeh M, Hawamdeh Z, Alwardat M, Giordani L, Bacciu S, Scarpini C, Foti C. Constraint-induced movement therapy as a rehabilitation intervention for upper extremity in stroke patients: systematic review and meta-analysis. Int J Rehabil Res. 2016 Sep;39(3):197-210.
Nijland R, Kwakkel G, Bakers J, van Wegen E. Constraint-induced movement therapy for the upper paretic limb in acute or sub-acute stroke: a systematic review. Int J Stroke. 2011 Oct;6(5):425-33.
McIntyre A, Viana R, Janzen S, Mehta S, Pereira S, Teasell R. Systematic review and meta-analysis of constraint-induced movement therapy in the hemiparetic upper extremity more than six months post stroke. Top Stroke Rehabil. 2012 Nov-Dec;19(6):499-513.
van Delden AL, Peper CL, Nienhuys KN, Zijp NI, Beek PJ, Kwakkel G. Unilateral versus bilateral upper limb training after stroke: the Upper Limb Training After Stroke clinical trial. Stroke. 2013 Sep;44(9):2613-6.
Brunner IC, Skouen JS, Strand LI. Is modified constraint-induced movement therapy more effective than bimanual training in improving arm motor function in the subacute phase post stroke? A randomized controlled trial. Clin Rehabil. 2012 Dec;26(12):1078-86.
Collins KC, Kennedy NC, Clark A, Pomeroy VM. Getting a kinematic handle on reach-to-grasp: a meta-analysis. Physiotherapy. 2018 Jun;104(2):153-166.
Abdullahi A, Candan SA, Soysal Tomruk M, Yakasai AM, Truijen S, Saeys W. Constraint-induced movement therapy protocols using the number of repetitions of task practice: a systematic review of feasibility and effects. Neurol Sci. 2021 Jul;42(7):2695-2703.











