脳卒中 リハビリは、退院後も継続することで機能回復が持続することが研究で示されています。

退院後の脳卒中リハビリは、入院中に終わるものではありません。
退院後こそが、生活を取り戻すための本当のスタートです。
退院後の脳卒中の方を調査した研究では、実に7割以上の方が「情報が足りない」「サービスにつながれない」など、何らかの困りごとを抱えていることがわかっています(Chen, 2019)。
この記事では、退院後のリハビリをいつまで・何を・どう進めればよいかを、脳卒中専門リハビリ施設BRAINの代表で理学療法士の針谷が、臨床経験と研究論文に基づいて解説します。
・本記事の情報は、信頼性の高い研究論文から得られたデータを中心に引用しています。
リハビリの無料体験を実施中!
といった方から選ばれています!
・顔のゆがみ(片側が下がる)
・片腕の脱力(腕が上がらない)
・言葉のもつれ(ろれつが回らない)
これらは脳卒中の再発を疑うサインです。退院後に上記の症状が出た場合、迷わず119番に電話してください。
退院後のリハビリ|まず知っておきたいこと
退院は「ゴール」ではなく「新しいスタート」
入院中のリハビリは、退院に向けた準備期間です。
退院できたということは、「生活のスタートラインに立てた」ということであって、「リハビリが終わった」ということではありません。
実際、退院後も適切なリハビリを続けた方は、体の機能が改善し続けることが多くの研究で確認されています。
2020年に公開された49本のランダム化比較試験(対象者を無作為にグループ分けして効果を調べる、最も信頼性の高い研究方法)をまとめた分析では、退院後の在宅リハビリに取り組んだ方は、体の機能が中程度改善していました(Chi, 2020)。
BRAINに来られる方でも、「退院したらリハビリは終わりだと思っていた」とおっしゃる方がいます。
退院後こそ、目標に合わせたリハビリが大切になります。
脳卒中リハビリの3つの時期
脳卒中のリハビリは、大きく3つの時期に分けられます。
| 時期 | 期間の目安 | 主な場所 | リハビリの中心 |
|---|---|---|---|
| 急性期 | 発症〜約2週間 | 急性期病院 | 命を守る治療+早期リハビリ開始 |
| 回復期 | 約2週間〜6か月 | 回復期リハビリ病院 | 集中的なリハビリで機能回復を目指す |
| 生活期 | 退院後〜 | 自宅・通所施設 | 生活の中でできることを増やす |
この記事は、主に「生活期」、つまり退院後のリハビリについて解説しています。
退院後にどのくらいの人が困っているのか
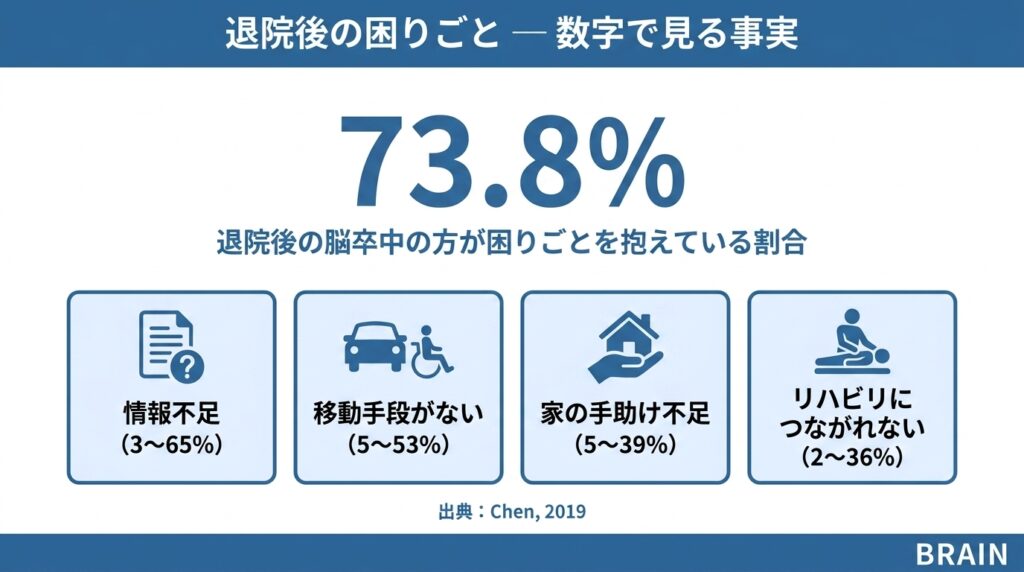
2019年に公開された19本の研究データをまとめた分析では、退院後の脳卒中の方の73.8%が少なくとも1つの未解決の困りごとを抱えていました(Chen, 2019)。
特に多かった困りごとは次の通りです。
- 必要な情報が得られない(3〜65%)
- 移動手段がない(5〜53%)
- 家の中の手助けが足りない(5〜39%)
- リハビリにつながれない(2〜36%)
2021年の29本の質的研究をまとめた別の調査でも、退院前の準備不足や、退院後のサービスのつなぎ目での断絶が、困りごとの大きな原因として指摘されています(Chen L, 2021)。
こんな困りごとはありませんか?
退院後に、以下のような状態に心当たりはないでしょうか。
- 入院中はできていた動作が、家ではうまくできない
- リハビリの頻度が減って、何をすればいいかわからない
- 転倒が怖くて、外出を避けるようになった
- 疲れやすくなり、日中ほとんど横になっている
- 家族が介助に疲れて、ストレスを感じている
- 「6か月で回復は止まる」と聞いて、あきらめかけている
- どこに相談すればいいかわからない
1つでも当てはまる方は、この記事が役に立つはずです。
次のセクションで、退院後のリハビリの進め方を具体的に解説します。

▶ BRAINでの手・上肢リハビリのご案内
脳卒中後の手・上肢麻痺に対して、当院がどのようなプログラムでアプローチしているかをまとめたページです。BMI・TMSとの組み合わせ事例も掲載しています。
退院後のリハビリの進め方|選択肢と考え方
退院後のリハビリには、いくつかの選択肢があります。
大切なのは、ご自身の状態と目標に合った方法を選ぶことです。
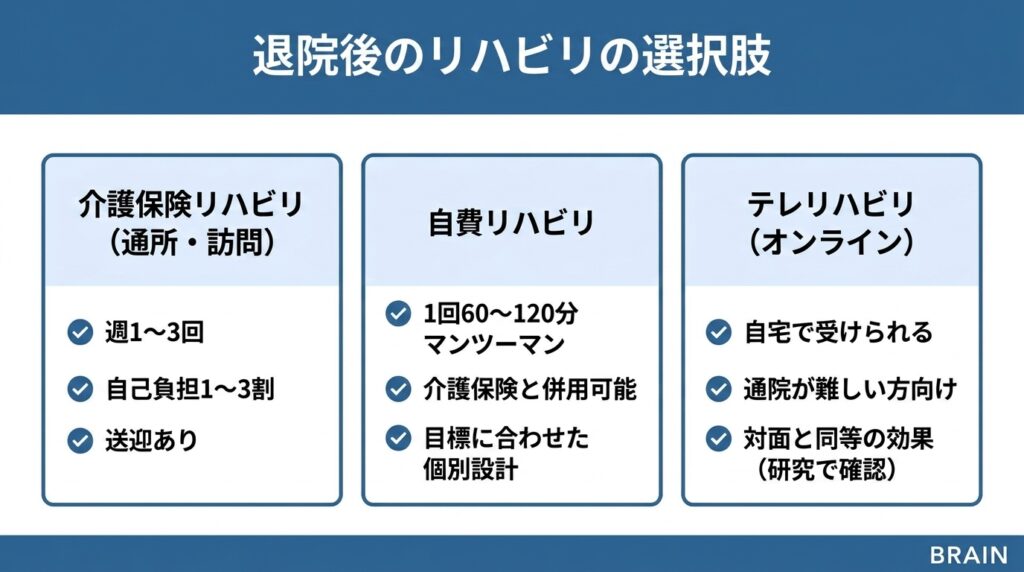
専門的なリハビリの選択肢
介護保険リハビリ(通所・訪問)
65歳以上の方、または40〜64歳で脳卒中と診断された方は、介護保険を使ってリハビリを受けられます。
- 通所リハビリ(デイケア):施設に通ってリハビリを受けます。送迎あり。週1〜3回が一般的
- 訪問リハビリ:療法士が自宅に来てリハビリを行います。週1〜2回、1回40〜60分が一般的
- 費用:介護保険の自己負担(1〜3割)で利用可能
20のランダム化比較試験をまとめた分析では、退院後に早期の支援と在宅リハビリにつなげた方は、日常生活動作(食事・着替え・入浴など)が改善していました(Jee, 2022)。
自費リハビリ(保険外リハビリ)
介護保険のリハビリでは「時間が足りない」「もっと集中的にやりたい」と感じる方には、自費のリハビリという選択肢があります。
- 1回60〜120分のマンツーマンリハビリが一般的
- 介護保険とは別枠で併用可能
- 目標設定→評価→介入→再評価を個別に設計できる
- 費用は全額自己負担(1回あたり1〜3万円が相場)
BRAINでは、発症から6か月以上経った方(生活期・慢性期)に対し、エビデンスに基づいたリハビリを提供しています。
「もう改善しない」と言われた方も、まずはご相談ください。
オンラインリハビリ(テレリハビリテーション)
ビデオ通話を使ったリハビリも、選択肢の一つです。
特に遠方にお住まいの方や、外出が難しい方に向いています。
対面のリハビリと比較した研究(661名を対象にした分析)では、テレリハビリテーションは通常のリハビリと同等の効果が得られています(Laver, 2020)。
13の研究をまとめた別の分析でも、デジタルを使った在宅リハビリは通院型と同等の効果が確認されています(Hestetun-Mandrup, 2024)。
自分でできること|自宅リハビリの4つの柱
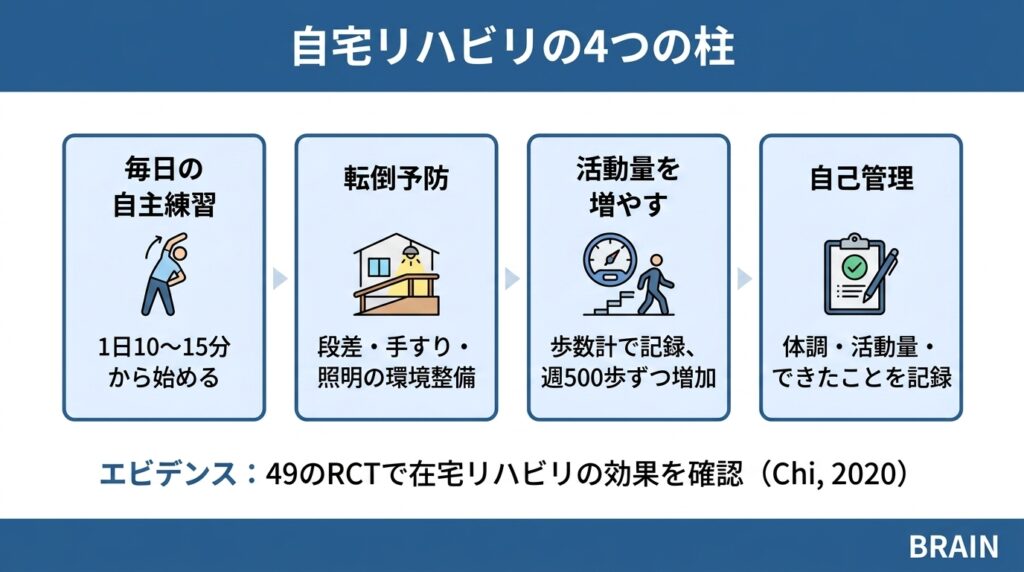
専門家のリハビリに加えて、自宅で毎日少しずつ取り組むことが、回復を加速させます。
自宅リハビリ4つの柱①:毎日の自主練習
療法士から指導された自主練習を、毎日少しずつ続けることが大切です。
2020年に公開された49本の研究データをまとめた分析では、在宅での練習プログラムに取り組んだ方は、体の機能が中程度改善しています(Chi, 2020)。
- 最初は1日10〜15分から
- 慣れてきたら1日20〜30分に
- 「毎日少し」が「週に一度たくさん」よりも効果的
- 練習の内容は必ず療法士と相談して決める
自宅リハビリ4つの柱②:転倒予防
退院後、最も注意すべきことの一つが転倒です。
2019年に公開された108のランダム化比較試験(23,407名)をまとめた大規模な分析では、バランス練習を中心とした運動プログラムにより、転倒を23%減らせることが示されています(Sherrington, 2019)。
- 家の中の段差にテープを貼る、手すりをつける
- スリッパは滑りにくい室内履きに替える
- 夜間はフットライトを設置する
- 浴室にすべり止めマットと手すりをつける
また、歩きながら別のことを考える練習(二重課題トレーニング)を行った研究では、転倒のリスクを25%減らせたという結果も出ています(Pang, 2018)。
自宅リハビリ4つの柱③:活動量を少しずつ増やす
退院後は活動量が急に減りがちです。
歩数計を使った研究では、コーチングと組み合わせた歩数モニタリングにより、1日あたりの歩数が約1,500歩増えたという結果が出ています(Thompson, 2024)。
- スマートフォンや歩数計で毎日の歩数を記録する
- 週ごとに500歩ずつ増やすことを目標にする
- 家事や買い物も大切な「活動」として数える
- 無理のない範囲で続けることが最も大切
自宅リハビリ4つの柱④:自己管理の力をつける
退院後のリハビリを長く続けるためには、「自分の状態を自分で管理する力」が大切です。
2021年に公開された10本の研究データをまとめた分析では、効果のある自己管理プログラムには共通する特徴がありました(Taft, 2021)。
- 自分の状態を記録する(体調・活動量・できたこと)
- 無理のない目標を設定する
- 家族と情報を共有する
- 定期的に療法士や医師に状況を伝える
・新しいしびれや麻痺の悪化
・強い頭痛やめまい
・転倒した場合(打ちどころが悪い場合は119番)
→ すぐに中止して、医師や療法士にご相談ください。
やってはいけないこと・よくある間違い
「退院したからリハビリは終わり」と考える
退院後も適切なリハビリを続けることで、体の機能が改善し続けることが多くの研究で示されています(Chi, 2020)。
退院は終わりではなく、始まりです。
「6か月を過ぎたら改善しない」と思い込む
「6か月の壁」という言葉がありますが、これは誤解です。
発症から6か月以上経った方を対象にした研究では、中等度〜高強度の歩行訓練で歩行機能が改善したことを示す強いエビデンスがあります(Hornby, 2020)。
BRAINでも、発症から1年以上経った方が改善している事例が多くあります。
「がんばって量を増やせば早く良くなる」と無理をする
リハビリの強度は、体の状態に合わせて段階的に上げていくことが大切です。
無理をすると転倒や体調悪化のリスクが高まります。
「ちょっと物足りないくらい」の強度で、確実に続けることが最も効果的です。
リハビリの無料体験を実施中!
といった方から選ばれています!
回復の見通し|退院後も改善は続くのか
結論から言うと、退院後も適切なリハビリを続ければ、改善は続きます。
発症から6か月以上経った方を対象にした臨床ガイドラインでは、「中等度〜高強度の歩行訓練」が歩行機能の改善に有効であるという強いエビデンスが示されています(Hornby, 2020)。
ただし、回復のスピードや程度には個人差があります。
BRAINでは、「何ができるようになりたいか」を一緒に考え、そこに向けた具体的なリハビリプランを組み立てています。
BRAINのリハビリの考え方|エビデンスに基づく介入と標準化されたアウトカム
BRAINでは、リハビリの内容を「なんとなく」で決めることはしません。
研究論文で効果が確認された方法をもとにリハビリを組み立て、その効果を国際的に認められた評価指標で数値として測定しています。
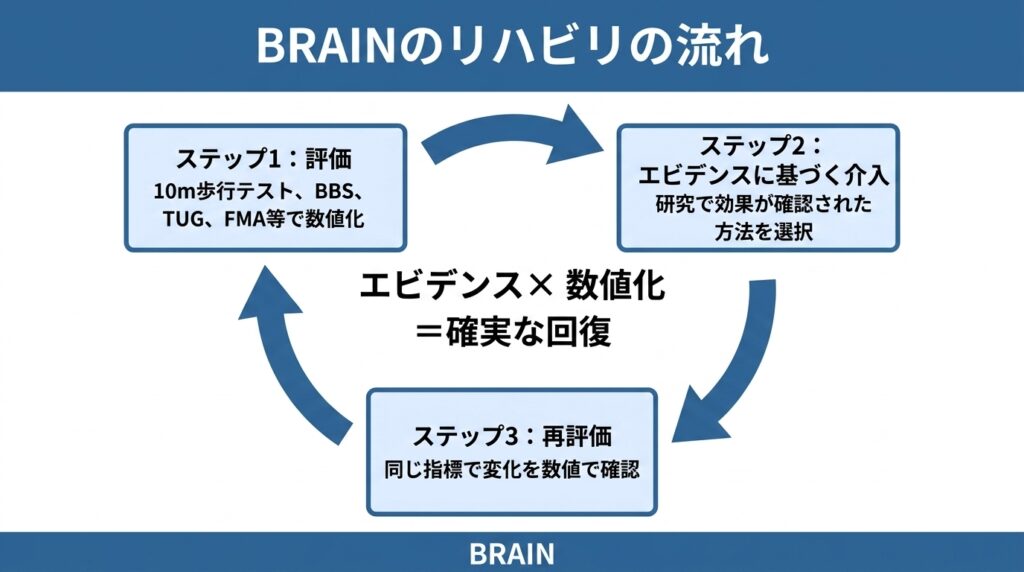
ステップ1:標準化された評価で「今の状態」を数値化する
歩行速度(10m歩行テスト)、バランス(BBS)、歩行の自立度(FAC)、上肢機能(FMA-UE)など、世界中の研究で使われている評価指標で現在の状態を測定します。
数値で測ることで、「なんとなく良くなった気がする」ではなく、「どのくらい変わったか」を客観的に確認できます。
ステップ2:研究エビデンスに基づいてリハビリを組み立てる
測定結果をもとに、研究で効果が確認された方法の中から最適なものを選びます。
たとえば歩行に課題がある方には、臨床ガイドラインで推奨されている中等度〜高強度の歩行訓練(Hornby, 2020)をベースに、個別の状態に合わせた内容を設計します。
ステップ3:再評価で「変化」を数値で確認する
一定期間後に同じ評価指標で再測定し、介入前と比べてどのくらい変化したかを数値で確認します。
この「ビフォーアフターを数字で見える化する」ことが、リハビリの方向性が正しいかどうかを判断する根拠になります。
実際にBRAINでリハビリに取り組まれた方の事例
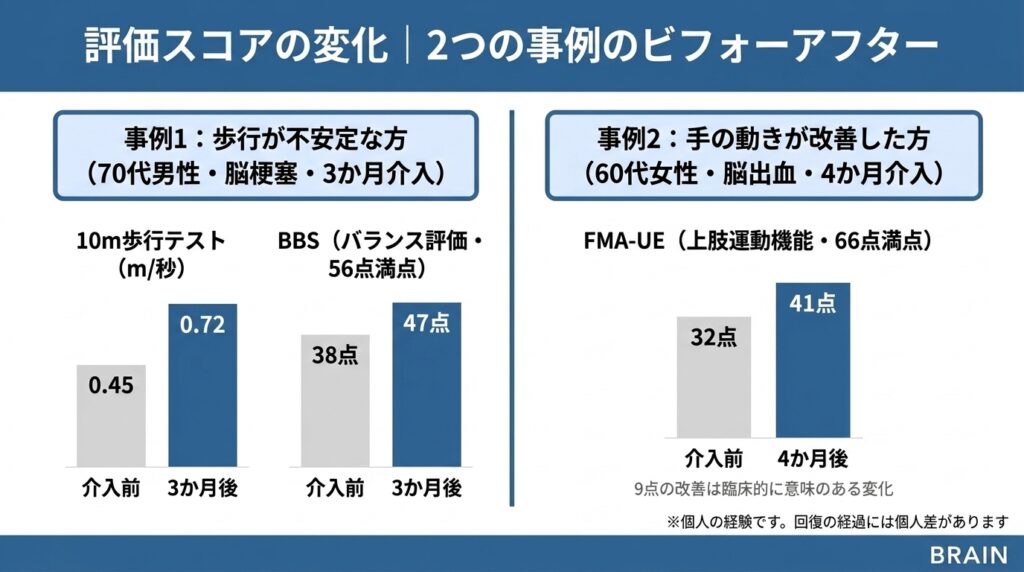
以下は、退院後にBRAINで実際にリハビリに取り組まれた方の事例です。
初回評価:10m歩行テスト 0.45m/秒(地域歩行の目安は0.8m/秒以上)、BBS(バランスの評価)38点/56点
エビデンスに基づく介入:Hornbyら(2020)のガイドラインで推奨されている中等度強度の歩行訓練に基づき、
・トレッドミルを使った歩行訓練(徐々に速度を上げる)
・バランストレーニング(立位でのリーチ動作、段差昇降)
・屋外歩行練習(段階的に距離を延長)
を3か月間、週2回実施しました。
再評価:10m歩行テスト 0.72m/秒(初回 0.45 → 3か月後 0.72)、BBS 47点(初回 38 → 3か月後 47)
生活の変化:近所のスーパーまで杖を使って一人で買い物に行けるようになりました。「外に出られるようになって、気持ちも明るくなった」とのことでした。
※ これは個人の経験です。回復の経過には個人差があります。
初回評価:FMA-UE(上肢の運動機能の評価)32点/66点
エビデンスに基づく介入:上肢リハビリのエビデンスに基づき、
・課題指向型訓練(日常で使う動作を繰り返し練習)
・家でできる自主練習メニューの設計
・週2回のマンツーマンリハビリ
を4か月間実施しました。
再評価:FMA-UE 41点(初回 32 → 4か月後 41。9点の改善は臨床的に意味のある変化)
生活の変化:片手でペットボトルを持てるようになり、簡単な調理の補助ができるようになりました。
※ これは個人の経験です。回復の経過には個人差があります。
ご家族・介護者の方へ
退院後のリハビリを支えるのは、ご家族の力がとても大きいです。
2023年に公開された29本の研究データをまとめた分析では、問題解決法のトレーニングと脳卒中に関する知識の提供を組み合わせた介護者支援プログラムが、強いエビデンスで効果が確認されています(Mack, 2023)。
家族ができる5つのこと
- 自主練習を見守る:ご本人が自宅で練習するとき、そばで安全を見守ってください。「今日もがんばったね」の一言が、続けるモチベーションになります。
- 「やってあげすぎない」バランスを保つ:全部代わりにやると、ご本人の体力や自信がさらに落ちてしまいます。11のランダム化比較試験をまとめた分析では、介護者が関わる運動プログラムが日常生活動作の改善に効果的だったことが示されています(Choo, 2022)。「見守りながら待つ」ことも大切な支援です。
- 情報を集める:退院後に使えるサービスや制度は多くあります。地域包括支援センターやケアマネジャーに相談して、利用できるものを確認しましょう。
- 変化を記録する:「今週はスーパーまで歩けた」「左手でコップを持てた」など、小さな変化を記録しておくと、ご本人も家族も回復を実感できます。
- ご自身のケアも忘れずに:23の研究をまとめた分析では、介護者トレーニングにより介護者の負担感や不安が軽減することが示されています(Smith, 2019)。ショートステイやデイサービスを活用して、ご自身の時間も確保してください。
相談窓口・地域の支援先
退院後のリハビリや生活で困ったときは、以下に相談できます。
- かかりつけ医:退院後の体調管理や薬の調整、再発予防について相談できます。リハビリの必要性を感じた場合は、主治医に相談してください。
- 地域包括支援センター:介護保険の申請、デイサービスや訪問リハビリの利用、福祉用具のレンタルなどについて相談できます。お住まいの市区町村の窓口にお問い合わせください。
- 脳卒中相談窓口(一部の認定病院に設置):脳卒中に特化した相談ができます。退院後の生活、リハビリ、福祉サービスについて幅広く対応しています。
- 受診先を探す場合:医療情報ネット(ナビイ)で検索できます。
よくある質問(FAQ)
Q. 退院後のリハビリはいつまで続けるべきですか?
明確な「終了時期」はありません。目標に向かって改善が続いている限り、リハビリを続ける意味があります。発症から6か月以上経っても、適切な方法で取り組めば改善が続くことが研究で示されています(Hornby, 2020)。「いつまで」よりも「何を目標に」を担当の療法士と話し合うことが大切です。
Q. 介護保険のリハビリと自費リハビリは併用できますか?
はい、併用可能です。介護保険のリハビリは制度の範囲内で行い、自費リハビリはそれとは別枠で追加できます。たとえば、週1回の通所リハビリに加えて、週1〜2回の自費リハビリを利用するといった組み合わせが可能です。
Q. 退院後に転倒しました。リハビリを中止すべきですか?
転倒の状況と体の状態によります。打ちどころが悪い場合(頭を打った、強い痛みがある)はすぐに医療機関を受診してください。軽い転倒であれば、主治医や療法士に報告したうえで、転倒の原因を確認し、環境調整や練習内容の見直しを行います。転倒=リハビリ中止ではありません。
Q. 家族として、どこに相談すればいいかわかりません
まずはお住まいの地域包括支援センターに連絡してください。介護保険サービスの利用相談、ケアマネジャーの紹介、福祉用具のレンタルなど、幅広い相談に対応してもらえます。「何を聞けばいいかわからない」という状態でも大丈夫です。
Q. 退院後に利用できる経済的な支援はありますか?
介護保険の自己負担軽減制度(高額介護サービス費)、障害者手帳による税の控除、傷病手当金(退職前の方)など、いくつかの制度があります。お住まいの市区町村の障害福祉課、または地域包括支援センターに相談してください。
まとめ
- 退院は「リハビリの終わり」ではなく「新しいスタート」
- 退院後に在宅リハビリを続けた方は、体の機能が改善し続ける(49のRCTのメタ分析)
- 「6か月の壁」は誤解。発症6か月以降でも改善するエビデンスがある
- 介護保険リハビリ、自費リハビリ、テレリハビリは併用可能
- 毎日の自主練習+転倒予防+活動量管理+自己管理が4つの柱
- 家族の関わり方が回復に大きく影響する
リハビリの無料体験を実施中!
といった方から選ばれています!
関連記事
参考文献
- Chen Y, et al. Long-term unmet needs after stroke: systematic review of evidence from survey studies. BMC Health Serv Res. 2019;19(1):364. PMID: 31110106
- Chen L, et al. Enablers and barriers in hospital-to-home transitional care for stroke survivors and caregivers: A systematic review. J Clin Nurs. 2021;30(19-20):2786-2808. PMID: 33872424
- Chi NF, et al. Systematic review and meta-analysis of home-based rehabilitation on improving physical function among home-dwelling patients with a stroke. Arch Phys Med Rehabil. 2020;101(2):359-373. PMID: 31689417
- Jee S, et al. Early Supported Discharge and Transitional Care Management After Stroke: A Systematic Review of Effectiveness and Moderators. Top Stroke Rehabil. 2022;29(8):571-588. PMID: 35370909
- Laver KE, et al. Telerehabilitation services for stroke. Cochrane Database Syst Rev. 2020;1(1):CD010255. PMID: 32002991
- Hestetun-Mandrup AM, et al. Effectiveness of digital home rehabilitation and supervision for stroke survivors: A systematic review and meta-analysis. J Rehabil Med. 2024;56:jrm18387. PMID: 38832099
- Sherrington C, et al. Exercise for preventing falls in older people living in the community. Cochrane Database Syst Rev. 2019;1(1):CD012424. PMID: 30703272
- Pang MYC, et al. Dual-task exercise reduces cognitive-motor interference in walking and falls after stroke: A randomized controlled study. Stroke. 2018;49(12):2990-2998. PMID: 30571419
- Thompson ED, et al. Increasing Activity After Stroke: A Randomized Controlled Trial. Stroke. 2024;55(3):685-694. PMID: 38134254
- Taft K, et al. Health promotion interventions post-stroke for improving self-management: A systematic review. Disabil Rehabil. 2021;43(13):1817-1828. PMID: 33996032
- Hornby TG, et al. Clinical Practice Guideline to Improve Locomotor Function Following Chronic Stroke, Incomplete Spinal Cord Injury, and Brain Injury. J Neurol Phys Ther. 2020;44(1):49-100. PMID: 31834165
- Mack A, et al. Interventions for Caregivers of People Who Have Had a Stroke: A Systematic Review. Arch Rehabil Res Clin Transl. 2023;5(1):100253. PMID: 36795373
- Choo YJ, et al. Effectiveness of caregiver-mediated exercise interventions for patients with stroke: A systematic review and meta-analysis. Top Stroke Rehabil. 2022;29(8):589-603. PMID: 35451521
- Smith GC, et al. Caregiver interventions for adults discharged from the hospital: Systematic review and meta-analysis. Psychogeriatrics. 2019;19(6):570-583. PMID: 31350918
この記事の内容は、脳卒中専門リハビリ施設BRAINの臨床経験と査読付き学術論文に基づいて作成しています。
更新履歴
2026年4月17日:初版公開











